目 次
A.解剖と生理の基礎知識………2 1.頸動脈の解剖………2 2.脳血管系の構造と循環生理………6 3.血流生理の基礎………7 B.2D 断層法の基礎知識………10 1.分解能と計測精度………10 2.装置の条件設定………18 C.ドプラ法の基礎知識………22 1.原理………22 2.パルスドプラ法(PWD)………26 3.連続波ドプラ法(CWD) ………28 4.カラードプラ法(CDI) ………29 5.カラー表示モード………30 D.検査をはじめる前に………32 1.患者情報の収集………32 2.患者の体位………35 3.プローブの選択………37 4.画像の表示方法………39 E.頸動脈2D断層超音波検査………42 1.アプローチ方法………42 2.血管走行および形態異常の検索………44 3.動脈硬化性病変の検索………51 4.IMC の記録と計測………59 5.プラークの記録と計測………65 6.プラークの分類………69F.頸動脈ドプラ血流検査………79 1.カラードプラ血流の基本………79 2.パルスドプラ血流の基本………85 3.パルスドプラ血流波形の記録方法………94 4.ドプラ血流の計測と評価………103 G.頸動脈エコーの評価………109 1.血管拡張の臨床診断………109 2.IMC 肥厚の診断………111 3.頸動脈プラークの診断………111 4.狭窄および閉塞の診断………114 5.末梢循環動態の診断………120 H.頸動脈エコーの臨床………121 1.頸動脈エコーの役割………121 2.脳血管障害との関連………124 3.生活習慣病と関連する動脈硬化性疾患………130 4.治療前・治療後の経過観察への応用………135 5.その他の頸動脈エコーの応用………135
E.頸動脈2D断層超音波検査
1.アプローチ方法
1)観察断面の設定 2D 断層法による頸動脈エコー検査のアプローチ方法は, 血管短軸断面と血管長軸断面の 2 方向がある。 血管長軸断面は,リニアプローブを用いると,一断面で 血管が広範囲に観察できる利点をもつ。しかし,血管中央 部の長軸断面にて,血管壁を 360°観察するためには,図 E-1 左のように 180°のアークスキャンが必要で,実際に は不可能である。そのため血管病変の検索には,血管短軸 断面によるアプローチが中心となる。 血管短軸断面アプローチでの血管側壁は,血管中心軸に 対して超音波ビームが平行に入射するため描出不良となる。 そこで,血管前方からのアプローチで描出不良な側壁を, 前方に対して,90°の位置にあたる血管の後側方からアプ ローチし,描出不良であった血管の両側壁を,後側方アプ ローチの前壁と後壁に移動させ,良好な画像を得る。実際 には図 E-1 右のように,血管短軸断面を 2 方向からアプロ ーチして,互いに描出不良な領域をカバーし,血管壁 360° の観察を可能にする。 図 E-1:頸動脈エコー検査のアプローチ方法2)スキャン操作 血管短軸断面によるスキャン操作は,まず,リニアプロ ーブを,伸展させた頸部の中央部付近で,体表面に対して 垂直にアプローチし,総頸動脈の短軸断面を描出する(図 E-2)。 総頸動脈は,甲状腺の外側,頸静脈の内側,および胸鎖 乳突筋の背側に位置し,短軸断面は正円で動脈性の拍動を 伴う。稀に走行異常などにより内頸静脈との鑑別を要する ことがあるが,内頸静脈は総頸動脈に比べ血管壁が不明瞭 で,プローブによる圧迫で変形するなど容易に鑑別できる。 図 E-2:頸動脈短軸アプローチ 図 E-3:鎖骨背側のアプローチ 図 E-4:起始部のアプローチ 図 E-5:中央部のスキャン操作 図 E-6:頸動脈球部のアプローチ 図 E-7:前方と側方アプローチ 42
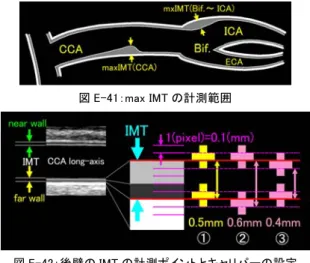
-3)前壁(near wall)の IMT の計測 血管前壁の IMC は後壁と同様に,内膜側(血管内腔側) の高エコー層と低エコー層の二層からなり,その二層の合 計の厚みが IMT となる。 前壁の IMT は,内膜側の遠い高エコー層の下縁にあたる trailing edge と,外膜とその周囲結合組織にあたる内膜側か ら三層目(プローブに近い側)の高エコー層の下縁にあた る trailing edge 間が計測ポイントとなる(図 E-43)。 前壁側の計測ポイントは後壁側の reading edge 間と異な り,trailing edge 間の計測となるため,超音波原理的な境界 線の認識が異なり,前壁側の IMT の計測精度が後壁側と比 較してやや落ちる点に注意が必要である。 4)max IMT 計測画像の記録条件 一般に IMC の信号強度(エコー輝度)は 40dB 以内と考 えられるが,石灰化を含む病変やスキャン中の画像条件の 変化を考慮し,病変部を検索する際のダイナミックレンジ の設定は,60~70dB と広く設定する。 次に,検出された病変部や計測を必要とする画像を記録 する際は,ダイナミックレンジを 40dB 前後と狭く設定し, エコーゲインの調整で観察部位の信号レベルが最適な条件 で記録する。その際のエコーゲインの調整ポイントは,計 測部位の構造物をドロップアウトしないように注意しなが ら,ややアンダーゲインで記録することをお勧めする。 5)max IMT 計測画像の記録手技 IMT 計測の最小単位は 0.1mm とし,計測誤差を最小限に するように,IMC の画像サイズを大きく表示して計測する (図 E-44)。 一般に IMT の計測には,IMC が広範囲に描出できる血管長 軸断面が用いられるが,その際,max IMT を含む血管中央 断面の長軸像を描出する必要がある。このような血管中央 断面の長軸像を描出するには,前壁(near wall)と後壁(far wall)の IMC を,同時に広範囲に描出するプローブ操作が必 要とされる。
図 E-41:max IMT の計測範囲 図 E-42:後壁の IMT の計測ポイントとキャリパーの設定 図 E-43:前壁の IMT の計測ポイント 記録手技として,まずは観察領域を血管短軸断面で中央 部に描出(図 E-45①)し,プローブを反時計方向に 90°回 転し血管長軸断面を得る(図 E-45②)。
次に,血管後壁(far wall)の IMC を広範囲に超音波ビー 61
-F.頸動脈ドプラ血流検査
1.カラードプラ血流の基本
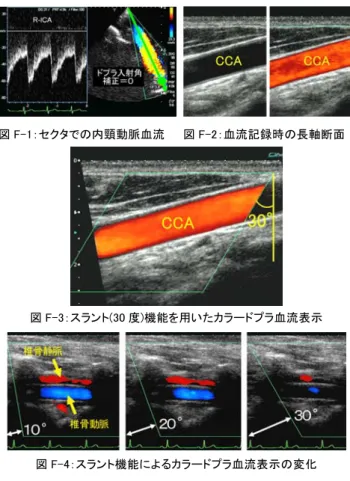
1)カラードプラ入射角の設定 カラードプラでの血流表示は,多くは長軸断面が用いら れるが,画像記録の際のドプラ入射角が問題となる。 2D 断層像は,血管壁に対して超音波ビームを直角に入射 するように画像記録することが基本操作であったが,ドプ ラ血流表示は,反対に血流方向とドプラビームが平行にな るようにアプローチすることが基本操作となる(図 F-1)。 アプローチの方法は,血管長軸の中央断面を描出し,プ ローブによる体表面の圧迫操作で血管に対するドプラ入射 角を得る。圧迫操作の方法は,リニアプローブの両サイド を支点として,血管を表在近くに浅く描出する方を押さえ つけ,反対に血管を深く描出する方を緩めることにより, プローブ面に対して,血管長軸断面をできる限り角度をつ けて描出する(図 F-2)。プローブ操作による傾斜が困難な場 合や,十分な角度に血管長軸断面が描出できない場合は, 超音波ビームの送受信に遅延回路を用いて傾斜させるスラ ント(オブリク)機能を用いる(図 F-3)。この機能は,装置に より異なるが,ドプラビームの入射角度補正が最大 30°前 後まで可能で,特に表在性の血管に有効である。 スラント(オブリク)機能の欠点は,サンプルポイントの 深度が増し,ドプラ信号の送受信面積が小さくなるなどド プラ感度が低下する点である。特に,これらの現象はスラ ント角度を大きくすると著明となるため,多段階の角度調 節が可能な場合は,段階的に観察しながら最も有効な角度 に設定する必要がある(図 F-4)。 2)カラードプラ流速レンジの設定 特に表在血管はドプラ入射角補正が大きくなることが多 く,実際の血流速度を参考に流速レンジを設定すると,ド プラ感度が低下するだけでなく,カラードプラ時のフレー ムレートにも関係するが,血流が検出されない場合もある。 我々の施設では,末梢血管でのカラードプラ流速レンジは, 観察血管のドプラ入射角補正前の最高流速に対して 60%図 F-1:セクタでの内頸動脈血流 図 F-2:血流記録時の長軸断面 図 F-3:スラント(30 度)機能を用いたカラードプラ血流表示 図 F-4:スラント機能によるカラードプラ血流表示の変化 前後に設定している。 健常者の場合,内頸動脈の収縮期最大流速は平均 60cm/sec 前後であるが,記録時のドプラ入射角補正を 45° と仮定すると,入射角補正前の記録波形の最高流速は約 42cm/sec となる。この最高流速の値に対する 60%程度に カラードプラの流速レンジを設定すると 25cm/sec となる。 また,総頸動脈の収縮期最大流速は平均 80cm/sec 前後で あるため,同様に入射角補正を 45°と仮定するとカラード 79
-3)狭窄率の計測方法 カラードプラの血流表示は,ドプラ入射角やドプラゲイ ンにより容易に変化し,ドプラ入射角が大きい場合や,ド プラゲインが低く設定されたときは,カラー表示が実際よ り狭小化され,軽度の狭窄でも狭窄率が過大評価され,重 症の狭窄病変と誤って診断される。また,ドプラゲインを, 狭窄部周囲の血流表示に調整すると,狭窄部のカラー血流 表示はオーバーゲインとなり,狭窄率を過小評価すること になる。 狭窄率を求める際の血管内径の計測には,可能な範囲で 2D 断層像を用いる。カラードプラ血流表示をガイドに計測 する際は,計測誤差を考慮し,報告書には参考値であるこ とを明記する。 狭窄部の画像記録は,カラードプラ血流表示を参考に, 最狭窄部の長軸および短軸断面を記録する。また,NASCET 法に用いる内頸動脈末梢側の血管径が狭窄部の長軸断面に て同時記録できない場合は,長軸または短軸断面にて画像 記録を追加する。 末梢血管の狭窄断面は,楕円形や半月状の不整形を呈す ることが多く,このような症例では,血管長軸断面では正 しい狭窄部の径や面積を求めることができない。特に,面 積狭窄率では,大きな誤差要因となるため注意が必要であ る。そこで,最狭窄部の長軸断面は,参考画像とし,狭窄 率を求める際の最狭窄部の 2D 断層像は,可能な限り血管 短軸断面を用いて評価する。 NASCET 法での狭窄率は,最狭窄部の短軸断面にて,血 管内腔の短径と,血管径が一定となる狭窄部末梢側の血管 径を計測して求める(図 F-44)。 ECST 法での狭窄率は,最狭窄部の血管内腔径は,短軸 断面の短径を計測し,同時に血管径を偽外膜間距離で計測 して求める(図 F-45)。 面積狭窄率は,最狭窄部の短軸断面を用いて,血管内腔 面積と外膜とプラークの境界面をトレースした面積を計測 して求める(図 F-46)。 ただし,2D 断層法で血管短軸断面が描出不良な場合は,
カラードプラ法で,狭窄部の内腔形態を観察し,類円形を 呈した場合は,2D 断層像の血管長軸断面を用いて狭窄部の 血管径を計測し,狭窄率を求めることが可能である。しか し,狭窄部が不整形の場合は,参考値ではあるが,カラー ドプラ血流表示で得られた狭窄断面にて狭窄率を求める。 その際は,パルスおよび連続波ドプラ法で狭窄部,および 総頸動脈や狭窄部末梢側の血流を左右ともに記録し,収縮 期最高流速や拡張末期流速などを参考に,狭窄率の定性評 価を追加して総合的に診断する。 図 F-43:内頸動脈での狭窄率の求め方 図 F-44:NASCET 法による内頸動脈狭窄率の求め方 104
-2)IMT,プラークと動脈硬化性疾患との関連
IMT の肥厚は各種の動脈硬化性疾患と関連し,IMT が 1SD 増加すると脳卒中や心筋梗塞の年間発症率が約 30%高ま ると言われている(独立因子)。
冠動脈疾患との関連では,冠動脈病変が増加するにつれ て IMC が肥厚すること(K Kosugi, et al: 国際糖尿病学会, 1996),また,IMT が 1.1mm 未満では,冠動脈硬化が少ない との報告がある(Y Yamasaki, et al: Diabetologia 38: 585, 1995)。
頸動脈の動脈硬化性変化が強くなるほど,冠動脈疾患の存 在する危険率が高くなることも指摘されている(図H-7: Salonen JT et al. Arteriosclerosis Thromb 11: 1245, 1991)。た だし,言うまでもないが,「頸動脈に病変がないから,冠動 脈病変もない」という事は言えないのは勿論である。誤解 の無いようにしていただきたい。
脳血管障害との関連では,脳卒中発症例では IMT の肥厚 が高度との報告(DM Ebrahim, et al: Stroke 30: 841, 1999)が あり,頸動脈狭窄,潰瘍形成,さらにプラークもプラーク スコアとして脳卒中の発症予測に利用されている(N Handa, et al: Stroke 26: 1781, 1995)。
閉塞性動脈硬化症との関連では,跛行例および ABPI(足 関節・上腕血圧比)の低下例で IMT の肥厚が有意であった (PL Allan, et al: Stroke 28: 348, 1997)。
プラークスコアについても我が国でいくつかの検討があ るが,動脈硬化性疾患とプラークスコア上昇との関連がみ られる(図 H-8)。 3)IMT 評価が治療状況の指標となるか? 生活習慣病の治療を行っていく際に,従来は血圧,血糖 およびコレステロール値などの測定値を指標としたり,治 療目標である心血管イベントの抑止効果が指標とされたり してきた。しかし最近では,それらの治療効果の評価に, 直接的に「動脈硬化」の指標となる IMT の変化を効果判定 (surrogate marker)とした検討が報告されている。 それによれば,高コレステロール血症に対してコレステ
1 2.17 4.16 6.71 0 1 2 3 4 5 6 7 8
Normal Thickening Plaque Stenosis Carotid Morphology R e la ti v e h a zard 図 H-7:頸動脈硬化と冠動脈疾患の関連 0 2 4 6 8 10 12 対象 虚血性 心疾患 閉塞性 動脈硬 化症 腹部大 動脈瘤 脳梗塞 Plaque S co re NCVC. Osaka. Japan NCVC. Osaka. Japan 図 H-8:動脈硬化性疾患とプラークスコアの関連 アトルバスタチン(コレスチラミン併用例:4例/160例) シンバスタチン(コレスチラミン併用例:25例/165例) -0.031* 0.036** * p=0.0017 vs ベースライン, p=0.0001 vs シンバスタチン ** p=0.0005 vs ベースライン(ANCOVA) -0.02 -0.03 -0.04 -0.05 0.02 0.01 0 -0.01 0.05 0.04 0.03 (mm) の 変 化 I M T
Smilde TJ et al: Lancet 357: 577-581, 2001
図H-9:スタチンによるIMTの治療効果判定(2 年後の平均変化値)