循環器病の診断と治療に関するガイドライン(2008−2009年度合同研究班報告)
【ダイジェスト版】
循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン
Guidelines for Diagnosis and Treatment of Sleep Disordered Breathing in Cardiovascular Disease(JCS 2010)
目 次
序 文………1054
本ガイドラインで用いる用語について………1054
治療推奨度(クラス分け)およびエビデンスレベル………1055
Ⅰ.睡眠障害………1057
1.睡眠障害とは ………1057
2.睡眠呼吸障害とは ………1057
Ⅱ.疫 学………1058
1.閉塞性睡眠時無呼吸(OSA)の疫学 ………1058
2.中枢性睡眠時無呼吸(CSA)の疫学 ………1059
Ⅲ.病 態………1059
1.閉塞性睡眠時無呼吸(OSA) ………1059
2.中枢性睡眠時無呼吸(CSA) ………1063
Ⅳ.診 断………1064
1.簡易モニター ………1064
2.標準・睡眠ポリグラフ検査(PSG) ………1066
3.欧米,日本でのそれぞれの基準 ………1067
合同研究班参加学会:日本循環器学会,日本呼吸器学会,日本呼吸ケア・リハビリテーション学会,日本高血圧学会,日本心臓病学会,日本心不全学会,日本心臓リハビリテーション学会,日本睡眠学会 班 長 百 村 伸 一 自治医科大学附属さいたま医療セン
ター循環器科
班 員 赤 柴 恒 人 日本大学内科学系睡眠学分野 麻野井 英 次 射水市民病院
安 藤 真 一 福岡済生会二日市病院循環器内科 苅 尾 七 臣 自治医科大学
COE
内科学講座循環器内科学部門
塩 見 利 明 愛知医科大学病院睡眠科
清 野 精 彦 日本医科大学千葉北総病院循環器内科 田 村 彰 大分大学総合内科学第二講座 陳 和 夫 京都大学大学院医学研究科呼吸管理
睡眠制御学
中 元 隆 明 獨協医科大学日光医療センター 成 井 浩 司 虎の門病院睡眠センター 萩 原 誠 久 東京女子医科大学病院循環器内科 山 科 章 東京医科大学第二内科
協力員 安 達 仁 群馬県立心臓血管センター循環器内科
協力員 長 田 尚 彦 聖マリアンナ医科大学循環器内科 葛 西 隆 敏 虎の門病院睡眠センター 篠 邉 龍二郎 愛知医科大学病院睡眠科
佐 田 誠 国立循環器病研究センター呼吸器・
感染症制御部
篠 崎 毅 仙台医療センター循環器科 須 賀 幾 自治医科大学附属さいたま医療セン
ター循環器科
芹 澤 直 紀 東京女子医科大学病院循環器内科 高 田 佳 史 東京医科大学第二内科
内 藤 亮 自治医科大学附属さいたま医療セン ター循環器科
前 野 健 一 虎ノ門スリープクリニック 美濃口 健 治 ファミリークリニック・ハーモニー 吉 岡 徹 埼玉社会保険病院
外部評価委員
栗 山 喬 之 栗山医院
篠 山 重 威 同志社大学心臓バイオメカニクスセンター 山 口 徹 虎の門病院
友 池 仁 暢 国立循環器病研究センター 堀 正 二 大阪府立成人病センター
(構成員の所属は
2010
年3
月現在)Ⅴ.治 療………1068
1.閉塞性睡眠時無呼吸(OSA)の治療 ………1068
2.中枢性無呼吸(CSA)の治療 ………1072
3.我が国の保険診療上の治療適応基準 ………1076
Ⅵ.各 論………1076
1.高血圧と OSA ………1076
2.心不全 ………1078
3.不整脈 ………1079
4.脳卒中と SAS ………1081
5.虚血性心疾患 ………1083
6.睡眠時無呼吸と大動脈疾患(大動脈拡張,大動脈瘤) ………1083
7.肺高血圧 ………1084
8.基礎心血管疾患を有する患者における睡眠呼吸障害 スクリーニングのまとめ ………1084
(無断転載を禁ずる)
序 文
近年,睡眠呼吸障害が安全管理の面から社会的に関心 をもたれるようになった.一方,様々な心血管疾患に睡 眠呼吸障害を高率に合併することが明らかとなった.さ らに睡眠呼吸障害は偶然に合併するわけではなく,心血 管疾患の発症・進展において重要な役割を果たしている と考えられるようになった.例えば心不全に睡眠呼吸障 害を合併すると予後は悪化する.また,重症閉塞性無呼 吸患者の心血管事故や心血管死亡率は対照群の数倍高い が,前向き観察研究では重症の閉塞性無呼吸を治療する と将来の心血管死亡や心血管イベントを予防できる.し たがって,循環器診療を担当する医師は睡眠呼吸障害の マネージメントに関与する必要がある.しかしながら,
循環器領域の診療を担当する多くの医師にとって睡眠呼 吸障害は馴染みの薄い領域であり,その重要性が理解で
きたとしても,どのような方法で評価し,どのような治 療を行うべきかという段階になると行き詰まる場合が多 い.本ガイドラインは循環器診療に携わる医師を対象と し,これらの医師が睡眠呼吸障害の重要性を認識し,日 常診療においてそのスクリーニングを行い,さらに治療 へと進むための指針を与えるものである.したがって,
その内容は可能な限りプラクティカルにすることを心掛 けた.また,用語の統一を図り,様々な専門的用語の解 説も追加した.
本ガイドラインにおける最近の医学的根拠に基づいた 診療指針と現行の保険診療の基準とが必ずしも一致して いない場合もあり(例えば持続気道陽圧療法など),両 者を区別して記載した.
本ガイドラインで用いる用語について
本症の呼称として「睡眠時無呼吸症候群(
sleep apnea syndrome
:SAS
)」という言葉が,現在最もよく用いら れていると思われる.この「症候群」という言葉には文 字通り,自覚症状の存在がおのずと想定されやすが,最 近の本症と循環器領域に関連した研究では,自覚症状の 有無を問わずに,無呼吸低呼吸指数(apnea hypopnea index
:AHI
)との関連に焦点が当てられている場合が 多く,特に循環器領域では,自覚症状の有無にかかわら ず,本症に対する治療介入が推奨されうる.そこで,本 ガイドラインでは「睡眠時無呼吸症候群」もしくは「症 候群」という用語の使用は避けることとし,以下の用語 を使用することとする.自覚症状の有無を問わずにAHI
≧
5
のものを睡眠呼吸障害(sleep disordered breathing
:SDB
)とし,そのうち閉塞型呼吸イベントが優位のもの を閉塞性睡眠時無呼吸(obstructive sleep apnea
:OSA
),中枢型呼吸イベントが優位のものを中枢性睡眠時無呼吸
(
central sleep apnea
:CSA
)とする.また,後者のうち,10
分以上持続する漸増漸減の呼吸パターンを伴ったも のをチェーン・ストークス(Cheyne-Stokes
:CSR
)呼 吸を伴う中枢性睡眠時無呼吸(central sleep apnea with Cheyne-Stokes respiration
:CSR-CSA
)とする.なお「閉塞性」,「中枢性」のように“性”を付けて呼 ぶか,「閉塞型」,「中枢型」のように“型”を付けて呼 ぶかについては議論のあるところであるが,本ガイドラ インにおいては混乱を避けるために,個々の無呼吸イベ ントについては「閉塞タイプ」,「中枢タイプ」,「混合タ イプ」のように“タイプ”を付け,それぞれの病態名と しては「閉塞性」,「中枢性」のように“性”を付けるこ ととした.
治療推奨度(クラス分け)およびエビデンスレベル
本ガイドラインでは以下の基準に従い,治療推奨度(ク ラス分け)およびエビデンスレベルの表記を行った.
〈治療推奨度〉
Class
Ⅰ:エビデンスから通常適応され,常に容認される.Class
Ⅱa
:エビデンスから有用であることが支持される.Class
Ⅱb
:有用であるエビデンスはまだ確立されてい ない.Class
Ⅲ:一般に適応とならない,あるいは禁忌である.〈エビデンスレベル〉
A
複数の無作為化臨床試験あるいはメタ解析で証明さ れた結果.B
単独の無作為化臨床試験あるいは大規模な非無作為 化試験で証明された結果.C
専門医の間での合意事項,または,症例報告・レト ロスペクティブ解析・レジストリに基づく事項,標 準的と考えられる治療など.本文中に用いられる主な略語とその解説
略 語 用語(欧文) 用語(邦文) 同義語 定 義
AASM American Academy of
Sleep Medicine
アメリカ睡眠医学会AHI apnea hpopnea index
無呼吸低呼吸指数 睡眠中の無呼吸と低呼吸の総数を睡眠時間で除し,1時間当たりとしたもの(/hr)
AI apnea index
無呼吸指数 睡眠中の無呼吸の総数を睡眠時間で除し,1時間あたりとしたもの(/hr)
ASV adaptive servo ventilation
サーボ制御圧感知型人工呼吸器 心不全に伴う
CSR用で,換気量が一定になる
ように,ひと呼吸ごとに換気補助を行う装置Bi-level PAP bi-level positive airway
pressure 2
層式気道陽圧 呼気時と吸気時の圧をそれぞれ設定できる持続気道陽圧
CompSAS complex sleep apnea
syndrome
複合性睡眠時無呼吸症候群 診断時
PSGにおいてOSAS
と診断され,持続陽圧呼吸(CPAP)療法を施行した場合に,
CSA
が残存してしまう病態CPAP continuous positive airway
pressure
持続気道陽圧 持続的に気道に陽圧をかけるCSA central sleep apnea
中枢性睡眠時無呼吸 中枢性無呼吸 成人では,10秒以上の気流静止で,胸腹の呼吸努力を認めないもの.確実な診断には
Pes
の測定が必要CSAS central sleep apnea
syndrome
中枢性睡眠時無呼吸症候群
CSAHS: central sleep apnea hypopnea syndrome,中枢性睡
眠時無呼吸低呼吸症 候群昼間の眠気やいびきなど何らかの症状があ り,AHIが5/hr以上かまたは,症状がなくと も
AHIが 15/hr以上で呼吸イベントの大半が
中枢性のもの.閉塞性に比べて一般的にまれCSR Cheyne-Stoks respiration
チェーン・ストークス呼吸
CSBS: Cheyne-Stokes
breathing syndrome
心疾患,脳血管障害または腎不全が基礎疾患 にあり,呼吸の振幅が周期的に漸増漸減を繰 り返すものEDS Excessive daily sleepiness
日中過眠hypersomnia,
somnolence
日中の過剰な眠気.閉塞性睡眠時無呼吸症候群の代表的な症状
EEG electroencepharogram
脳波EMG electromyogram
筋電図EOG electro-oculogram
眼電図ESS Epworth sleepiness scale
エプワース眠気尺度 眠気に対する質問紙による問診票HI hypopnea index
低呼吸指数 睡眠中の低呼吸の総数を睡眠時間で除し,1時間当たりとしたもの(/hr)
略 語 用語(欧文) 用語(邦文) 同義語 定 義
HOT home oxygen therapy
在宅酸素療法 在宅で,特に夜間に酸素投与を行うhypopnea
低呼吸10秒以上の気流の 30%以上の振幅の減少に
SpO
2の4%以上の低下を伴うものICSD-2 The international
classification of sleep disorders:diagnostic and coding manual 2nd edition
睡眠障害国際分類第
2
版MSA mixed sleep apnea
混合性睡眠時無呼吸 混合性無呼吸 成人では,10秒以上の気流静止で,無呼吸の前半は胸腹の呼吸努力を認めず,無呼吸の後 半に胸腹の呼吸努力を認めるもの.病的意義 はOSAと同等で,最近では
OSA
に含めて集 計されることが多いMSLT multiple sleep latency test
反復睡眠潜時検査 客観的な眠気の評価法NREM non-rapid eye movement
sleep
ノンレム睡眠 レム睡眠以外の睡眠,緩徐眼球運動,瘤波,紡錘波,高振幅徐波などの脳波を特徴とする 睡眠
OA oral appliance
口腔内装置sleep splint,
prosthetic mandibular advancement
いびきやOSASに対する歯科的治療に用いら れるもの
ODI oxygen desaturation index
酸素飽和度低下指数oxygen dip index SpO
2の低下の総数を睡眠時間で除し,1時間 当たりとしたもの(/hr).2%,3%,4%低 下などを算出する.3%ODI
やODI(3)など と表すOHVS obesity hypoventilation
syndrome
肥満低換気症候群 高度肥満により換気が障害されるものOSA obstructive sleep apnea
閉塞性睡眠時無呼吸 閉塞性無呼吸 成人では,10秒以上の気流静止で,胸腹の呼吸努力を認めるもの(小児では,2呼吸分)
OSAS obstructive sleep apnea
syndrome
閉塞性睡眠時無呼吸症候群
OSAHS: obstructive sleep apnea hypopnea
syndrome,閉塞性睡
眠時無呼吸低呼吸症 候群昼間の眠気やいびきなど何らかの症状があ り,AHIが
5/hr以上かまたは,症状がなくと
もAHIが15/hr以上で呼吸イベントの大半が 閉塞性のものPAP positive airway pressure
気道陽圧periodic breathing
周期性呼吸 健常者で,睡眠段階1,2
で周期的に呼吸の振幅が漸増漸減を繰り返すもの
Pes esophageal pressure
食道内圧PLMs periodic leg movement in
or during sleep
睡眠時周期性下肢運動
睡眠中の周期的脚動
portable monitoring
簡易無呼吸検査 簡 易 ポ リ グ ラ フ ィ ー,簡易検査,携帯 用装置,簡易診断装 置,簡易SAS検査携帯装置,最低,気流,いびき音,心拍数と
SpO
2の4項目の記録のとれるもの.脳波や眼 球運動の記録はないため,睡眠の状態はわか らず,正確な睡眠時間は不明なため,算出さ れた計測値は,あくまでも推測値.AASMでの
typeⅢの装置に相当.睡眠の記録がないの
で,簡易ポリグラフィーや簡易ポリグラフ検 査との表現は許せるが,簡易
PSGと表現する
のは誤用.Ppl intra-pleural pressure
胸腔内圧 胸腔内圧は直接測れないため,Ppl≒Pesとし
て
Pesを代用.
PSG polysomnography
睡眠ポリグラフ検査 ポリソムノグラフィー,終夜睡眠ポリグ ラフィー,full PSG
脳波,眼電図,頤筋筋電図,心電図か脈拍,
気流,呼吸努力,SpO2の7項目以上の記録が とれるもの.睡眠呼吸障害の診断の際のゴー ルドスタンダード.監視下で施行されるのが
AASM
でのtypeⅠ,非監視下で施行されるの
がAASMでの typeⅡ.
略 語 用語(欧文) 用語(邦文) 同義語 定 義
pulse oximeter
パルスオキシメータ 経皮的に動脈血酸素飽和度を測定する装置.連続的に測定,記録することにより,呼吸障 害の程度を推測できる.AASMでの
type
Ⅳの 装置に相当.RBD REM sleep behavior
disorder
レム睡眠行動障害 レム睡眠時にRWAを伴う異常行動(寝言を
含む)
RDI respiratory disturbance
index
呼吸障害指数 定義の異同が多いが,現状では,簡易モニター上での指数.無呼吸と低呼吸の総数を自己 申告による推定睡眠時間で除し,1時間あた りとしたもの.
REM rapid eye movement sleep
レム睡眠 急速眼球運動,頤筋筋電図のトーヌスの消失,低振幅脳波を特徴とする睡眠
RWA REM sleep without atonia
筋トーヌス低下のないREMSDB sleep disordered breathing
睡眠呼吸障害 睡眠中の呼吸障害の総称SHVS sleep hypoventilation
syndrome
睡眠時低換気症候群 睡眠により低換気になるものSOREMp sleep onset REM period
入眠後15分以内の REM
Ⅰ 睡眠障害
1 睡眠障害とは
睡眠障害とは日中の生活に支障を来たす,何らかの睡 眠および覚醒の障害である.睡眠障害,覚醒障害,睡眠 覚醒リズム障害に対して,従来は主に精神科が対応して きたが,睡眠時無呼吸症候群(
sleep apnea syndrome
:SAS
)などの睡眠呼吸障害は耳鼻咽喉科,呼吸器科,あ るいは循環器科が中心となって診療すべき領域である.
2005
年のAASM
の睡眠障害国際分類第2
版(Interna- tional Classification of Sleep Disorders, 2nd version
:ICSD-2
)を表1
に示す.ICSD-2
では,睡眠障害の病名 および病状が96
種類に分類されている.2 睡眠呼吸障害とは
無 呼 吸 は, 閉 塞 タ イ プ(
obstructive sleep apnea
:OSA
),中枢タイプ(central SA
:CSA
),混合タイプ(mixed SA
:MSA
)と大別されるが,通常,混合タイプは閉塞 タイプに含まれる.一夜に起こる呼吸イベントは,決し て同一のものが続くわけではなく,これらが混在し,経過により,その組成は変化する.睡眠時無呼吸症状群
(
SAS
)は閉塞性SAS
(obstructive SAS
:OSAS
)と中枢 性SAS
(central SAS
:CSAS
)とに分けられるが,通常SAS
と い え ば, 最 も 頻 度 が 高 いOSAS
の 意 で あ る.OSAS
は,米国睡眠学会(AASM
)の基準によって「EDS
もしくは閉塞性無呼吸に起因する様々な症候のいくつか を 伴 い, か つ 無 呼 吸 低 呼 吸 指 数(apnea-hypopnea in-
表 1 睡眠障害国際分類(ICSD-2)*の概要
1)不眠症
2)睡眠呼吸障害
◦中枢性睡眠時無呼吸症候群 ◦閉塞性睡眠時無呼吸症候群 ◦睡眠時低換気(低酸素血症)症候群
◦内科疾患による睡眠時低換気(低酸素血症)症候群 ◦その他の睡眠呼吸障害
3)睡眠呼吸障害によらない過眠症
◦ナルコレプシー◦睡眠呼吸障害またはナルコレプシーによらない過眠症 ◦その他の過眠症
4)概日リズム睡眠障害
◦原発性概日リズム睡眠障害◦行動により引き起こされた概日リズム睡眠障害 ◦その他の概日リズム睡眠障害
5)睡眠時随伴症
◦ノンレム睡眠からの覚醒時睡眠随伴症
◦ 通常レム睡眠と関連する睡眠時随伴症(レム睡眠行動 障害)
◦その他の睡眠時随伴症
6)睡眠時運動障害(むずむず脚症候群)
7)その他の睡眠障害
8)恐らく正常変異および未解決の間題と考えられる孤発症状
*International C1assification of Sleep Disorders, 2
nded.
dex
:AHI
)≧5
」と定義される.しかし,OSAS
以外に も睡眠に関連して発病または増悪する呼吸・循環障害は 多数存在し,これらは総称して睡眠関連呼吸障害(sleep related breathing disorders
)または睡眠呼吸障害(sleep- disordered breathing
:SDB
)と呼ばれる.ICSD-2
によ るSDB
の診断分類を表2に示す.循環器疾患を治療する上で関連のある
SDB
は,OSAS
の他に,チェーン・ストークス呼吸(CSR
)がある.CSR
は,表2
のCSAS
の中に含まれるチェーン・ストー クス呼吸パターンを示すもののうち,心疾患,脳血管疾 患および腎不全の既往または合併のある患者において診 断される.表中にはないが,最近,OSAS
の持続陽圧呼 吸(continuous positive airway pressure
:CPAP
)治療中 にCSA
が新たに出現するものを複合性SAS
(complex
SAS
:compSAS
)と定義されたが,この疾患の定義や 病態はまだ不明の点があり流動的で,今後のエビデンス の集積が必要である.Ⅱ 疫 学
睡眠呼吸障害(
SDB
)に関する大規模な疫学研究のほ とんどが欧米からの報告であるが,有病率に関しては日 本と欧米とで大きな違いはないと考えられる.近年,SDB
と種々の循環器疾患との関連を示唆するエビデン スが蓄積されており,多くの循環器疾患でSDB
の高い 有病率が報告されている(図1).1 閉塞性睡眠時無呼吸(OSA)
の疫学
OSA
に関しては欧米,オーストラリア,アジアなど でいくつかのpopulation
ベースのcohort study
が行われ ており,その高い有病率が報告されている.平均すると5
人 に1
人 はAHI
≧5
で あ り,15
人 に1
人 はAHI
≧15
, つまり循環器疾患の発症リスクの高まる中等~重症のOSA
に罹患していると考えられている.我が国では大 規模な疫学研究はなく,正確なOSA
有病率は明らかで はないが,一般住民910
名を対象とした疫学調査におい てAHI
≧10
のOSAS
は男性3.3
%,女性0.5
%(全体で1.7
%)との報告があり,患者数は約200
万人と推定さ れている.しかし問題は診断率であり,治療の対象とな るOSA
の85
%以上が未診断といわれている.表 2 睡眠呼吸障害(SDB)の ICSD-2 診断分類
1)中枢性睡眠時無呼吸症候群
◦原発性中枢性無呼吸
◦病的状態による他の中枢性無呼吸
チェーン・ストークス呼吸パターン 高地での周期性呼吸上記でない中枢性無呼吸
◦薬物,物質による中枢性無呼吸
◦乳児の原発性睡眠時無呼吸 2)閉塞性睡眠時無呼吸症候群
◦閉塞性無呼吸(成人)
◦閉塞性無呼吸(小児)
3)睡眠関連低換気/
低酸素症候群
◦睡眠関連非閉塞性肺胞低換気,特発性
◦先天性中枢性肺胞低換気症候群
4)病的状態による睡眠関連低換気/
低酸素
◦肺実質あるいは血管疾患による睡眠関連低換気 /低酸素
◦下気道閉塞による睡眠関連低換気 /低酸素
◦神経筋あるいは胸壁疾患による睡眠関連低換気 /低酸素 5)他の睡眠呼吸障害
◦分類不能
全高血圧 薬剤耐性高血圧症 心不全 心房細動 冠動脈疾患 急性冠症候群 大動脈解離
Kales et al.
Lancet 1984
Sampol et al.
Am J Respir Crit Care 2003 Logan et al.
J Hypertension 2001 Oldenburg et al.
Eur J HF 2007 Gami et al.
N Engl J Med 2005 Schäfer et al.
Cardiology 1999 Yumino et al.
Am J Cardiol 2007 30%
80%
76%
50%
31%
57%
37%
図 1 各心血管疾患における睡眠時無呼吸合併頻度
OSA
は低酸素血症や交感神経活性の亢進などを介し て二次的に種々の病態を惹起する.特に循環器疾患との 関連は強く,合併頻度が高いだけでなくOSA
により循 環器疾患の病態が修飾される.米国のSleep Heart Health Study
(SHHS
)によれば,AHI
≧11
のSDB
がある群で の主な循環器疾患発症のオッズ比は,心不全2.38
,脳卒 中1.58
,冠動脈疾患1.27
であった.
OSA
は予後にも影響を及ぼし,中等症~重症のOSA
患者の死亡率は対照群に比較して有意に高い.2 中枢性睡眠時無呼吸(CSA)
の疫学
CSA
は心不全や脳卒中で比較的多く認められる無呼 吸パターンであり,多くの場合,そうした心血管系疾患 の結果として出現してくると考えられている.特に心不全患者における
CSA
の合併率は高く,21
~40
%と報告されている.これはOSA
合併率とほぼ同じ 割合であるが,AHI
≧15/hr
をカットオフ値とすると心 不全の51.9
%がSDB
であり,そのうちの63
%がCSA
で あったと報告されている.チェーン・ストークス呼吸(
Cheyne-Stokes respiration
:CSR
)は基本的に中枢性睡 眠時無呼吸低呼吸に伴う呼吸パターンであり,収縮機能 障害,拡張機能障害,各種弁膜疾患などの様々な病態で 認められるが,最も多いのが収縮機能障害である.収縮 不全例ではチェーン・ストークス呼吸を伴う中枢性睡眠 時無呼吸(CSR-CSA
)は主要な予後予測因子の1
つで あり,死亡リスクを2.14
倍上昇させる.また,CSR- CSA
合併心不全患者は,CSR-CSA
非合併心不全患者に 比べて有意に死亡率,心臓移植率が高い(相対危険度:2.53
).心不全患者におけるCSA
の危険因子は,男性,心 房 細 動, 年 齢 ≧
60
歳, 低 二 酸 化 炭 素 血 症( ≦38 mmHg
)と報告されている.Ⅲ 病 態
1 閉塞性睡眠時無呼吸(OSA)
1 発生機序
睡眠時無呼吸は
CSA
とOSA
とに分類されるが,その 大部分はOSA
である.OSA
の基本的病態生理は,睡眠中に出現する上気道(特に咽頭部)の狭窄・閉塞であり,
これが
10
秒以上持続したときに無呼吸と定義される.ヒトは通常,仰臥位で就寝するが,このとき,重力の影 響を受け口蓋垂,舌根部が沈下するため上気道は狭小化 する.睡眠状態に入ると,上気道を構成している筋肉群
(頤舌筋などの上気道拡大筋)が活動性を失い弛緩する ため,上気道はさらに狭小化する.
OSA
患者は,上気 道の形態学的あるいは機能的な異常により,睡眠中に容 易に上気道が狭窄・閉塞し,無呼吸が出現する.① 形態学因子の異常
上気道(咽頭腔)の狭小化を来たす因子としては表3 に示すように,軟部組織,頭蓋顔面形態,体位の
3
つが ある.肥満はOSA
発症の最大のリスクファクターであ り,肥満者の上気道は軟部組織の発達や過度の脂肪沈着 のため常に狭小化している.したがって,吸気時の陰圧 により容易に閉塞する.肥満を伴う先天性疾患(ダウン 症候群,Prader-Willi
症候群など)ではOSA
の有無を念 頭に置く必要がある.しかし,欧米のOSA
患者の多く が肥満を伴うのに対し,我が国のOSA
患者の1/4
~1/3
は非肥満であることに注意しなくてはならない.扁桃肥 大(3
度)によるOSA
は成人ではまれであるが,小児で は比較的多くみられ,扁桃摘出により完治が望める.ま れではあるが巨舌を呈する内分泌疾患(甲状腺機能低下 症,先端巨大症)や代謝疾患(アミロイドーシス)など は二次性のOSA
を起こすことがある.非肥満の
OSA
では,しばしば頭蓋顔面形態の異常が みられる.特に,我が国を含めたアジア人種では,長顔,下顎の後退,小顎症などのため,仰臥位で咽頭部が狭小 化し
OSAS
を発症しやすい.表 3 上気道閉塞を来たす形態学的因子
1)軟部組織の因子
◦肥満による上気道軟部組織への脂肪沈着
◦扁桃肥大
◦巨舌
◦上気道の炎症(アレルギー性鼻炎,慢性副鼻腔炎,咽
頭炎など)2)頭蓋顔面骨の因子
◦上顎骨の後方偏位
◦下顎骨後方偏位
◦下顎骨の未発達,小顎症 3)本位の因子
◦仰臥位
◦頸部の屈曲
◦肺気量の変化
◦循環血液量の変化
② 機能的因子の異常
上気道の開存性は気道腔内の陰圧と上気道拡張筋の活 動性のバランスにより決定されている.気道内陰圧は横 隔膜の収縮力によって決定されるが,気道腔内の陰圧が 上気道拡張筋の活動性を上回れば上気道は閉塞する.上 気道拡張筋の活動性は呼吸中枢や大脳皮質の上気道支配 領域からの刺激の程度に影響され,睡眠状態にも大きな 影響を受ける.睡眠により上気道拡張筋群の活動性が低 下して上気道は狭小化するが,この程度が強ければ上気 道は閉塞し,
OSA
が出現する.アルコールや睡眠導入 薬はOSA
を増悪させるが,これは,舌下神経の活動が 抑制されて上気道拡張筋の活動性が失われるためであ る.③ 体 位
上気道の形態は体位により大きな影響を受ける.仰臥 位では重力による舌根部の沈下のため上気道が狭小化す るが,側臥位や腹臥位では重力の影響を受けにくいため 狭小化が防げる.頸部の屈曲は上気道の狭小化を助長す る.また,肺気量の変化も上気道の形態を変化させ,肺 気量の増加は上気道を拡大し,低下は狭小化を招く.さ らに,体位による循環血液量の変化(立位から臥位)も 上気道の狭小化を招くことが報告されている.
2 臨床症状
(表4)本症候群では極めて大きないびきや無呼吸が典型的症 状である.自覚的臨床症状としては,昼間の過剰な眠気 が典型的であるが,熟睡感の欠如,全身倦怠感,夜間頻 尿,夜間呼吸困難などをはじめとする症状が報告されて い る. 眠 気 の 主 観 的 な 尺 度 と し て は 一 般 に
Epworth
Sleepiness Scale
(ESS
)が使用され,11
点以上が異常な 眠気あり,16
点以上で重症と判定する.現在,日本人 向けに一部改変されたものもhttp://www.i-hope.jp
からダ ウンロード可能である.循環器疾患患者では自覚症状が 乏しい場合も多く,肥満・顔面形態・咽頭形態の異常の 有無に注意して,異常が疑われる際にはパルスオキシメ ータ検査などを用いて積極的にOSA
を探すように心掛 ける必要がある.我が国での検討によると,AHI
≧5
の 群で日中の過剰傾眠,さらに性機能低下,幻覚,うつと いった症状も付随することがある.OSA
では胸腔内が 陰圧になることによって胃食道逆流症の合併も多く,CPAP
治療で改善することが知られている.また,OSA
患者では夜間口呼吸をしており,口腔内・咽頭などが乾 燥するために扁桃炎を繰り返し生じることがある.他覚的徴候としては,いびきが最も多く,我が国の報 告では
OSA
の93
%でいびきの合併を認めている.多く の症例では,ベッドパートナーなどから睡眠中の無呼吸 や異常体動を指摘されている.3 血行動態への影響
OSA
が心血管系に与える影響は,胸腔内が繰り返し 高度の陰圧・低酸素状態・高二酸化炭素状態になること,これらの結果,交感神経活動の活性が短期的・長期的に 亢進すること,また低酸素のために生じる液性因子や血 管内皮の変化などが重なって生じると考えられている.
高度な
OSA
では胸腔内に-50 mmHg
以上の陰圧が一 晩中繰り返して生じているが,これは心臓全体に対して 外部から間欠的な吸引を行うことと同様の作用をもたら しており(transmural pressure
の上昇),心室収縮に対し て逆方向の力を作用させることで後負荷の上昇と同様の 作用を及ぼし,直接的に心収縮に悪影響を与えているこ とになる.一方,胸腔内が陰圧になると静脈還流が急速 に増加し,右心系の容積が急激に増大する.その結果,心室中隔が左室側に変位するため,左室の収縮・拡張が 妨げられ,左心機能が一過性に低下する(図2).上記 の結果,特に不全心では心拍出量の低下はさらに大きく なる上に,心拍出量や血圧の回復が遅延することが知ら れており,心不全患者に
OSA
が合併していると夜間の 無呼吸時に心機能がさらなる悪化を来たしているものと 考えられる.また,低酸素状態は肺動脈圧の上昇を招き,短期的・中期的に右心機能を悪化させる原因となる.
4 交感神経活性と神経体液性因子への 影響
OSA
を有する患者において,無呼吸時のみならず昼 表 4 自覚症状・他覚徴候症状・徴候 発現頻度(%)
いびき
93
無呼吸の指摘
92
夜間体動異常
54
日中の過剰傾眠
83
熟睡感の欠如
51
全身倦怠感
51
夜間頻尿
40
夜間呼吸困難感
38
起床時の頭痛
35
夜間覚醒
35
集中力低下
28
不眠
19
うつ,性機能障害,胃食道逆流症 記載なし
の覚醒時においても交感神経系が亢進していることが,
就寝中の尿中ノルエピネフリン濃度の上昇や筋交感神経 活動の直接記録により確かめられている.交感神経活動 の亢進機序には無呼吸に伴う,(
1
)低酸素血症,(2
)高 二酸化炭素血症,(3
)肺伸展反射の消失,および(4
)途 中覚醒がある.交感神経活動の亢進はOSA
における一 過性および持続性の血圧上昇にかかわっている(図3).5 炎症,酸化ストレス,血管内皮,動 脈硬化への影響
動脈硬化の発症と進展には炎症が重要な役割を果たし ており,多くの免疫細胞やサイトカインが関与する.な かでも高感度
C-reactive protein
(CRP
)やinterleukin
(IL
)-6
は,優れた心血管イベントの発症予知因子である.実 際,OSA
患者から血清中のCRP
値とIL-6
値を測定する と,OSA
が重症なほど血清中のCRP
値とIL-6
値は増加 していた.また,炎症マーカーの1
つであるserum amy- loid A
もOSA
患者では増加している.また無呼吸や低呼吸後の再呼吸による急激な酸素濃度 の上昇は,酸化ストレをもたらす.さらに
OSA
患者ではエンドセリンやアンジオテンシンの値が上昇すること で,持続した血管収縮が誘導され血管内皮障害が誘導さ れる.このように
OSA
では夜間の間欠的低酸素が酸化 ストレスを増加させ,種々の分子を介して炎症反応を増 強し,血管内皮細胞機能障害を引き起こすことで動脈硬 化が加速し,心血管イベントの増加につながると考えら れている.6 インスリン抵抗性との関連
インスリン値,
HOMA-R
指数[homeostasis model as- sessment ratio
:HOMA-R=IRI
( μU/mL
)×FPG
(mg/dL
)÷
405
],糖負荷テスト,グルコースクランプ法などを 利用した多くの横断的研究で閉塞性睡眠時無呼吸(ob- structive sleep apnea
:OSA
)が体重と独立してインスリ ン抵抗性に関連するとの報告がみられている(図4).国 際 糖 尿 病 連 合(
International Diabetes Federation
:IDF
)の「睡眠時無呼吸と2
型糖尿病に関するIDF
合意 声明」では「(1
)2
型糖尿病と睡眠呼吸障害(sleep dis- ordered breathing
:SDB
),特にSDB
で最も頻度が高いOSA
に関連がある可能性が,最近の研究によって示さ れている.OSA
の40
%がやがて糖尿病になり,糖尿病 患者の23
%はOSA
である.(2
)IDF
は医療機関に,この2
つの疾患の関連についての研究活動を促進することを 求める.(3
)1
つの疾患を持つ患者に対して他の疾患が 伴う可能性を考慮されるべきである」としている.
OSA
とメタボリックシンドローム(metabolic syn- drome
:MetS
)の関連も注目される.一般的には,AHI 30
≧の重症OSA
の60
~70
%以上はMets
を合併してい ると報告されている.7 血栓,血小板活性との関連
心筋梗塞や脳梗塞の発症には,プラークの一部が傷害 され,その部位に血小板が凝集して血栓を形成すること で血管が完全閉塞し発症する.このプラークを脆弱化さ せ る 分 子 で あ る
matrix metalloproteinase
(MMP
)-9
がOSA
患者では上昇している.一方,MMP-9
を阻害する 分子であるtissue inhibitor of metalloproteinase
(TIMP
)-1
は,コントロールとOSA
患者では有意差が認められ ない.さらに,OSA
では血液凝固異常により過凝固の 状態になっていることが指摘されている.OSA
患者で 認められる血中Fibrinogen
や粘性度(ヘマトクリット),tumor necrosis factor
(TNF
)-
αの上昇は,血栓形成を促 進させると考えられている.OSA
ではplasminogen-acti- vator inhibitor type 1
(PAI-1
)が増加しており,線溶活 性を阻害して血栓の促進傾向に関与している可能性も指 図 2 閉塞時睡眠時無呼吸の血行動態への影響上気道の閉塞(①)が生じると,吸気時の呼吸筋運動(②)
により,全身からの静脈還流が増加(③)する結果,心室中隔 は左心室の方向に張り出す(④).また,左心室に対する外部 からの陰圧は(⑤),収縮に対する障害(後負荷の増大)となり,
心機能が低下する.
覚醒時の心拍数増加 無呼吸時の心拍数減少
胸部大動 脈伸展 肺血管床
伸展 肺動脈圧
上昇 左室充満圧 上昇 肺血管収縮
副交感神経
高二酸化炭素 血症 低酸素
血症
肺血管床内 血液貯留
心 静脈還流
循環平衡 心室
相互連関
心筋虚血 不整脈 心不全 抑制
亢進 急性効果
急性・慢性 効果 抑制
中心血液量増大
右室流入
増大 左室流入
障害
心拍出量 変動
体血管収縮 腎
O
2化学反射(頸動脈洞神経)
直接作用 圧反射動脈
ANP
低圧系 圧反射圧反射 リセッティング 副腎髄質
交感神経 緊張
高血圧
左室肥大 左室後負荷
増大 胸部大動脈内
血液貯留 胸腔
内圧低下
増幅 無呼吸
直後の覚醒
閉塞性睡眠時無呼吸
図 3 閉塞性睡眠時無呼吸の病態生理
閉塞性睡眠時無呼吸では,(1)気道閉塞下の呼吸努力に伴う胸腔内圧の低下,(2)低酸素血症,そして(3)覚醒反応が循 環動態を大きく変動させ,自律神経系と各種反射調節系を巻き込んで,一過性および持続性の血圧上昇にかかわっている.
ANP:心房性利尿ペプチド,点線は降圧機序を示す.ANP:心房性利尿ペプチド
図 4 肥満・内臓脂肪と閉塞型無呼吸の関連及び結果として起こる病態生理
心血管障害 閉塞性睡眠時無呼吸(OSA)
肥満と内臓脂肪
酸化ストレスおよび活性酸素
HIF-1α 活性化
接着分子 アディポカイン 遊離脂肪酸インスリン抵抗性 高血圧
炎症,NF-kBの経路 交感神経の活性化 間欠的低酸素 睡眠分断および覚醒
摘されている.また,間欠的低酸素による酸化ストレス が直接的または間接的に血小板の活性化や凝固能の亢進 に関与していることも示唆されている.
8 肥満低換気症候群(Pickwickian 症 候群)
(表5)
1956
年Burwell
らによって提唱されたPickwickian
症 候群とは,肥満,傾眠,痙攣,チアノーゼ,周期性呼吸,多血症,右室肥大,右心不全の
8
徴候を有する疾患を指 す.Pickwickian
症候群の臨床像が,Charles Dickens
の 小説“Pickwick Club
”のJoe
少年に酷似していることか ら,この名が付けられた.肥満低換気症候群(obesity hypoventilation syndrome
:OHS
)はOSA
の重症型と考 えられており,Pickwickian
症候群と同様に扱われ,欧 米を含めた一般的な考え方ではBMI
が30 kg/m
2以上,PaCO
2が45 mmHg
以上で,かつガス交換障害が高度の ため低酸素血症を伴う肺胞低換気があり,睡眠呼吸障害 があればOHS
と考えられている.肺胞低換気を示す重 症慢性閉塞性肺疾患(COPD
),胸郭拘束性肺疾患,神 経筋疾患との鑑別は重要である.OHS
は循環器系の合 併症を惹起しやすく,通常のOSA
より予後不良である.治療には,減量と同時に睡眠呼吸障害に関しては
CPAP
が第一選択である(クラスⅠ,レベルA
).しかし,通 常のOSA
患者に比し,高圧のCPAP
が必要なことが多 く,その不快感のため治療の継続が難しかったり,CPAP
だけでは睡眠中の酸素飽和度の低下を防止できな い場合があり,bi-level PAP
による治療が必要となるこ ともある(クラスⅡb
,レベルC
).重症例では気管切開 が検討されることもある(クラスⅡb
,レベルC
).なお,本疾患については厚生労働省特定疾患の対象疾 患に指定されており,調査研究が行われている.
2 中枢性睡眠時無呼吸(CSA)
1 機 序
睡眠時無呼吸の発生は呼吸調節機序から説明できる.
覚醒時の呼吸は動脈血中の二酸化炭素(
CO
2)および酸 素(O
2)と高位中枢により調節されているが,睡眠中 はもっぱらCO
2化学反射を介する負帰還システムにより 換気が制御される.動脈血中に増加した動脈血二酸化炭 素分圧(PaCO
2)は血液脳関門を通過し,H
+イオンを遊 離することにより化学受容器を刺激する.したがって,血中の
PaCO
2の変化が脳脊髄液のpH
を変化させるため には一定の時間を要する.一般に負帰還システムは,セ ンサーの感度が高すぎる信号の伝達に時間がかかるとき 不安定になる.心不全患者では低酸素血症,交感神経緊 張など種々の要因により呼吸中枢のCO
2感受性が亢進し ているだけでなく(高いセンサーの感度),循環時間の 延長によりPaCO
2の呼吸中枢への伝達が遅れている(情 報伝達の遅延).これらが呼吸調節システムを不安定化 し,周期性呼吸を誘発しやすい条件を形成している.2 臨床症状
CSA
患者に特徴的な自覚症状はなく,基本的にはOSA
患者のそれと共通する.不眠,日中の眠気,全身 倦怠感などがそれである.また,CSA
患者においては,CSA
を有さない心不全患者よりも深睡眠が減少し,REM
睡眠の割合が低下し,覚醒反応が増加している.このように
CSA
患者の睡眠構築は障害されているにも かかわらず,CSA
患者において日中の眠気の指標であ るEpworth Sleepiness Scale
(ESS
)は変化せず,AHI
と も相関しない.また,心不全に由来する息切れや全身倦 怠感と,CSA
に由来する症状とを区別することは難し い.純粋なCSA
患者であればOSA
患者のようないびき を生ずることもない.このような理由から,CSA
の存 在を自覚症状から予測することは難しい.
CSA
患者の中には,チェーン・ストークス呼吸(CSR
) を覚醒時にも示す症例がある.また,覚醒時のCSR
が 安静時には明らかではなくとも,心肺運動負荷試験によ って明確になる場合も少なくない(いわゆる換気のoscillation
).
CSA
を伴う心不全患者は,睡眠中の血中と尿中のノ ルエピネフリン濃度が高く,CSA
が睡眠中の交感神経 活性を亢進させると考えられる.OSA
患者にみられる 交感神経活性亢進の昼間への「持ち越し効果」がCSA
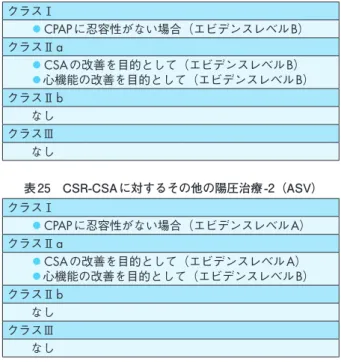
表 5 肥満低換気症候群(Pickwickian 症候群)の治療クラスⅠ
◦減量(エビデンスレベルA)
◦CPAP(エビデンスレベル A)
クラスⅡa なし クラスⅡb
◦CPAP
だけでは睡眠中の酸素飽和度の低下を防止でき ない場合のbi-level PAP(エビデンスレベルC)◦重症例に対する気管切開(エビデンスレベル C)
クラスⅢ なし
患者においても認められるか否かは,いまだ不明である.
3 OSA との違い
(表6)
CSA
を伴う心不全例はOSA
を伴う心不全症例と比較 して,男性に多く,高齢で,BMI
が低く,心房細動の 頻度が高く,PaCO
2が低く,肺動脈楔入圧が高い.また,心不全治療により肺動脈楔入が低下すると
CSA
も改善 する.無呼吸が血行動態に与える影響も
OSA
とCSA
では異 なる.OSA
患者の無呼吸中の胸腔内圧が陰圧となる結 果,静脈還流が著明に増加し,前負荷が増大する.拡大 した右心室は心室中隔を圧排し,左室容積を減少させる こともある.また,心室内外の圧較差が増大し,後負荷 も増大する.このような血行動態上の変化が心筋ポンプ 機能を直接低下させる.したがって,このような因子が 心不全増悪に強く関連している症例(肥満肺胞低換気症 候群など)においては,心不全の急性期治療として持続 陽圧呼吸療法は有効である.一方,
CSA
による無呼吸中には胸腔内圧低下が生じ ないため,前負荷や後負荷の増大を介した心筋ポンプ機 能の悪化は生じない.しかしながら,CSA
患者におい ては,無呼吸中にその周期に一致した筋交感神経活性,心拍変動,体血圧,心拍数,脳血流の周期的変動が観察 される.
4 複合型睡眠時無呼吸症候群
(CompSAS)
複合性睡眠時無呼吸症候群(
complex sleep apnea syn- drome
:CompSAS
)は,閉塞性睡眠時無呼吸(OSA
) が主体と診断された患者の治療時に,有意の中枢性睡眠 時 無 呼 吸(CSA
) が 生 じ て く る 現 象 を 指 し て い る.CPAP
タイトレーション時や耳鼻科的手術治療後にこう した現象が生じることは経験的に知られていたが,Morgenthaler
ら は,CompSAS
を,CPAP
タ イ ト レ ー シ ョンが閉塞型無呼吸低呼吸のイベントを消失させた後に 中枢性無呼吸指数(CAI
)が5
以上残存するか,チェーン・ストークス呼吸が出現して呼吸が分断されるもの,と初 めて定義した.諸外国での検討では,その頻度は
OSAS
患者の15
~25
%に上ると報告されたが,その後に行わ れた我が国における2
つの調査では,4,582
症例のCPAP
タイトレーション時に
194
名(4.2
%)の発生,また1,312
例のCPAP
タイトレーション時に66
例(5.0
%)の 発生が報告される程度であり,少なくとも諸外国からの 報告に比較して少ない現象であることが判明している.
CompSAS
が発生する機序は現時点では明らかにされていないが,
CompSAS
患者をCPAP
開始後数か月で再 検すると,多くの患者でCSA
が軽減または消失する点 から,CPAP
開始に伴う急激な肺の伸展に対する神経反 射による中枢性の呼吸抑制が一因である可能性が挙げら れている.また,心不全などによって呼吸が不安定とな り,元来CSA
(チェーン・ストークス呼吸)を生じや すい状態の患者にOSA
が合併している際に,OSA
を治 療するためのCPAP
治療を行うことによりCSA
が表面化し,
CompSAS
という状況が生じる可能性も推定されている.
治療としては,多くの症例で
CPAP
のみの治療により,数か月の間に
CSA
が消失していることから,患者がCPAP
治療を継続できるのであれば,経過を観察するこ とは有効と考えられる.CompSAS
では元来のOSA
とCPAP
治療後に発生したCSA
が問題となっているため,これら双方の加療が可能な
ASV
による治療成績が最も 優れている.以上のように,
bi-level PAP
機器やASV
機器はOSA
とCSA
両者の睡眠呼吸障害をほぼ完全に治療できるの はわかっているものの,我が国の保険医療体系ではこれ らの機器はCPAP
と比較して,極めて高額であることを 考えると,まずCPAP
治療を行った後に残存するCSA
がある患者に対してのみ,こうした機器を使用していく ことが妥当であると考えられる.Ⅳ 診 断
1 簡易モニター
【同義語】
携帯用装置,簡易検査,簡易診断装置,簡易
SAS
検査表 6 OSA と CSA の違い 日中の
眠気 睡眠中の交
感神経活性 交感神経活性亢進の日 中への持ち越し効果
無呼吸中の血行動態 胸腔内圧 前負荷 後負荷
OSA
強い 亢進 あり −50~− 80 mmHg
上昇 上昇CSA
不明瞭 亢進 不明 −5
~−10 mmHg 不変 不変睡眠時無呼吸症候群(
sleep apnea syndrome
:SAS
) の最も確実な診断方法は,監視(attend
)下における標 準睡眠ポリグラフ検査(polysomnography
:PSG
)である.これに対し,
SAS
診断のための携帯用装置(以下,簡 易モニターと呼ぶ)は,脳波,眼電図,頤筋筋電図を省 くことで,在宅での検査を可能にした方法である.1 検査機器
米国の
American Academy of Sleep Medicine
(AASM
),American Thoracic Society
(ATS
) とAmerican College of Chest Physicians
(ACCP
)の3
学会合同による指針は,SAS
の検査機器をType 1
~4
までの4
段階に分類した.Type 1
は監視下でのPSG
である.簡易検査は表7のよう にType 2
~4
の3
段階にまで分類された.我が国の診療報酬上の記載では,「携帯用装置とは鼻 呼吸センサー,気道音センサーによる呼吸状態及び経皮 的センサーによる動脈血酸素飽和状態を終夜連続して測 定するもの」である.そのため,医療保険では,鼻気流,
いびき音,パルスオキシメータによる動脈血酸素飽和度
(
SpO
2)の最低3
項目を測定できることが必須の条件で ある.日本での通常のSAS
の簡易モニターの機器は,米国の指針(表
7)に当てはめると, Type 3
またはType 4
のどちらかに相当する.
Type2
を除けば,SAS
の簡易モニターには脳波記録が 含まれないため,夜間の睡眠段階(深度)の判定はでき ない.そのため,簡易モニターでは正確な睡眠時間が測 定できず,真の無呼吸低呼吸指数(apnea hypopnea in- dex
:AHI
)の算出に限界がある.検査記録時間や自己 申告の睡眠時間による問題点を含み,簡易モニターで求 めたAHI
は,あくまでも推定値であることに注意が必 要である.なお,簡易モニターで算出したAHI
は,PSG
で求めたAHI
と区別するため,用語的にRDI
(respiratory disturbance index
:RDI
)と区別されることがある.2 適応症および使用適応
我が国の医療保険制度における健康保険適用では,簡 易モニター(携帯型装置)は「睡眠呼吸障害が強く疑わ れる患者に対して,睡眠時無呼吸症候群の診断のために 用いる」ものである.
しかし
COPD
やCHF
が合併している場合には,どち らが影響しているのか,判断が難しく,安易に診断でき ないこともあるため,簡易モニターを確定診断のために 使用することは避けるべきで,原則としてPSG
を用い て睡眠呼吸障害の確定(最終)診断を行うことが望まし い.3 循環器領域において,SAS を診断す る目的
(
1
)循環器疾患のリスクとしてのOSAS
のスクリーニン グ診断のため.(
2
)慢性心不全に合併するSAS
の診断・治療のため.循環器領域において,
SAS
を診断する目的には上記 の2
つが考えられるが,簡易モニターが使用されてもよ いのは,(1
)のスクリーニングの場合のみである.(2
) のために簡易モニターを使用することは推奨されない.確定診断は,あくまでも
PSG
を用いて行うべきである.4 評価のための項目
① 無呼吸指数(apnea index:AI)
簡易モニターにおいて,無呼吸の総回数を記録時間(推 定睡眠時間)で割って,
1
時間当たりに換算したもの.② 無呼吸低呼吸指数(apnea hypopnea index:
AHI)
簡易モニターにおいて,無呼吸低呼吸の総回数を記録 時間(推定の睡眠時間)で割って,
1
時間当たりに換算 したもの.③ 呼吸障害指数(respiratory disturbance index
:RDI)
AHI
とほぼ同義.通常簡易モニターにおいて,無呼吸 低呼吸の総回数を記録時間(推定睡眠時間)で割って,1
時間当たりに換算したもの.表 7 簡易モニターの分類(AASM,ATS,ACCP の 3 学会合同指針)
Type
チャンネル数 検査項目(センサー)2 7以上
脳波,眼電図,頤筋筋電図,心電図か脈拍,気流,呼吸努力,酸素飽和度(SpO2)3 4以上
換気か気流(少なくとも2チャンネル以上の呼吸運動か,呼吸運動と気流),脈拍か心電図,SpO24 1または 2 SpO
2または気流④ 酸 素 飽 和 度 低 下 指 数(oxygen desaturation index:ODI)
簡易モニターにおいては,ベースラインの
SpO
2から 任意の値*注の低下した回数を記録時間(推定の睡眠時 間)で割って,1
時間当たりに換算したもの.(*注:任意の値とは,
2
%,3
%,4
%などで,3
%なら3
%ODI
などと表記する.)他には,体位,いびきなどが評価項目に挙げられる.
機種によっては,
AHI with 3
%ODI
など呼吸とSpO
2低下を組み合わせたもの,または体位別も算出できる.
5
循環器領域における SDB 診療のた めの簡易モニター使用の限界(留 意点)
(表8)
◦睡眠脳波は記録されていないため,睡眠の質(深さ)
は判定できないこと.
◦在宅や非監視での検査の場合,本当に寝ているかが保
証されないこと.◦取り付けを患者自身がする場合は,記録状態が保証さ
れないこと.上記の点を十分考慮に入れて使用する.
検査のための機種は,
PSG
を行う前のスクリーニン グで使用するのであれば,SpO
2モニターかType 4
の検 査機器でもよいかもしれない.しかし,ある程度の診断 をつけたいときには,Type 3
の機種を使用し,鼻・口セ ンサーは圧と温度の両方で,呼吸運動センサーは胸と腹 の両方で行い,RIP
を使用し,SpO
2と心電図をつけう るものが好ましい(ただし,センサー数が増加すると患 者自身では自宅で装着できなくなり,結局入院で検査技 師がつける場合もある).2 標準・睡眠ポリグラフ検査
(PSG)
(表9)【同義語】
終夜睡眠ポリグラフィー,終夜脳波,終夜ポリグラフ検査
我が国の医療報酬において睡眠ポリグラフ検査(
Poly- somnography
:PSG
)は「他の検査により睡眠中無呼吸 発作の明らかな患者に対して睡眠時無呼吸症候群の診断 を目的として行った場合に算定できる」とあるが,他の 検査とは何かは記載がないため不明である.しかし,前 述の簡易検査やSpO
2モニターまたはHolter
心電図など で異常所見があり,問診などから睡眠呼吸障害を疑わせ た場合にはPSG
を施行すべきである.
PSG
は,次に挙げる項目を取り付け施行する.◦脳波,眼球運動,頤筋筋電図の記録より睡眠段階を判
定する.◦気流,胸腹壁の呼吸運動, SpO
2,体位,前脛骨筋筋 電図,心電図,いびき,食道胸腔内圧,体温,炭酸ガ ス分圧などの生体信号および映像音声を同時記録す る.これらの情報の解析により睡眠の質,睡眠中の呼吸障 害,循環状態,パラソムニアなどの有無を評価する.
PSG
解析では睡眠段階(sleep stage
),呼吸イベント,覚醒反応,周期性四肢運動などをスコアリングする.
2007
年4
月 にAASM
よ り“The AASM Manual for the Scoring of Sleep and Associated Events
”(AASM
マニュ アル2007
)が刊行され,電極装着位置をはじめ新しい 判定基準について記述されている.表 8 循環器疾患のリスクとしての SDB のスクリーニング診断 のための検査
クラスⅠ
◦ Type 2
機器を用いてSDBのスクリーニング診断を行う(エビデンスレベル A)
クラスⅡ
a
◦ Type 3
機器を用いてSDBのスクリーニング診断を行う(エビデンスレベル C)
◦ Type 4
機器を用いてSDBのスクリーニング診断を行う(エビデンスレベル C)
クラスⅡ
b
なし クラスⅢなし
注)いずれのtype の機器による検査においても,自動計測の結 果の数値だけを判断基準とせず,必ず実波形を確認した上で判 定すること.
表 9 循環器疾患に伴う SDB の診断・治療のための検査 クラスⅠ
◦循環器疾患に伴う SDB確定診断および治療効果の評価
のためのPSG(クラスⅠ,レベルA)◦Type 2
機器を用いて循環器疾患に合併するSDBの診
断・治療を行う(エビデンスレベルA)クラスⅡa なし クラスⅡb
◦Type 3
機器を用いて循環器疾患に合併するSDBの診
断・治療を行う(エビデンスレベルC)クラスⅢ
◦Type 4
機器を用いて循環器疾患に合併するSDBの診
断・治療を行う(エビデンスレベルC)3 欧米,日本でのそれぞれの基 準
(表10~12,図5,6)① OSAS と SDB の診断・治療指針
表10は,成人の
OSAS
に関するICSD-2
の診断基準を 示す.我が国でも,2005
年に5
つの関連学会の後援を得 て睡眠呼吸障害研究会から,一般臨床医向けのOSAS
診 療に関するガイドライン「成人の睡眠時無呼吸症候群 診断と治療のためのガイドライン」が作成されている.他に耳鼻科医向けの「睡眠呼吸障害(いびきと睡眠時無 呼吸症候群)診療の手引き」,保険歯科研究会協力編の「睡 眠時無呼吸症候群の歯科保険診療」などがあるが,まだ 小児および高齢者向けのものはない.日本循環器学会で は,循環器の診断に関する肺高血圧症治療ガイドライン,
また,慢性心不全治療ガイドラインにおいて,
SAS
とSDB
について述べられてきた.一方,中枢性SAS
(central SAS
:CSAS
)は慢性心不全で高率に合併するため,チ ェーン・ストークス呼吸(Cheyne-Stokes respiration
:CSR
)を伴った場合には,2004
年に在宅酸素療法(home oxygen therapy
:HOT
),2007
年にはサーボ制御圧感知 型人工呼吸器(adaptive servo-ventilation
:ASV
)が使用 可能となった.しかし,OSAS
以外のSDB
の病態は非 常に複雑であるため,SDB
の診察では内科(循環器,呼吸器,内分泌・代謝・糖尿病,神経など),耳鼻咽喉科,
歯科・口腔外科,ならびに精神科と多くの科の医師・歯 科医師との協力(科・科連携)が必要であり,地域医療
表 10 成人の閉塞性睡眠時無呼吸(OSAS)に関する ICSD-2 診断基準
A
とBとD,またはCと Dで基準が満たされる
A.以下のうち少なくとも1
つ以上が該当するⅰ.患者が,覚醒中に不意に眠り込むこと,日中の眠気,
爽快感のない睡眠,疲労感,または不眠を訴える
ⅱ.患者が,呼吸停止,喘ぎ,または窒息感で覚醒する.
ⅲ.ベッドパートナーが,患者の睡眠中の大きないびき,
呼吸中断,またはその両方を報告する
B.PSG記録で以下のものが認められる
ⅰ.睡眠
1
時間当たり5回以上の呼吸イベント(無呼吸,低 呼 吸, ま た は 呼 吸 努 力 関 連 覚 醒respiratory effort-
related arousal:RERA)
ⅱ.各呼吸イベントのすべて,または一部における呼吸努 力のエビデンス(RERAは,食道内圧測定で認めるの が最も好ましい)
または
C.PSG記録で以下のものが認められる
ⅰ.睡眠1時間当たり
15回以上の呼吸イベント(無呼吸,
低呼吸,または
RERA)
ⅱ.各呼吸イベントのすべて,または一部における呼吸努 力のエビデンス(RERAは,食道内圧測定で認めるの が最も好ましい)
D.異常が,他の現行の睡眠障害,身体疾患や神経疾患,薬物,
または他の物質使用で説明できない.
※ な お, 循 環 器 疾 患 の
SDBで はOSAS
以 外 に, 特 異 的 にCSAS,CSR,ならびに Complex SAS(複合性 SAS:後記
参照)の合併が高頻度であるため,表3,4には成人の CSAS
とCSRに関する ICSD-2の診断基準を示す
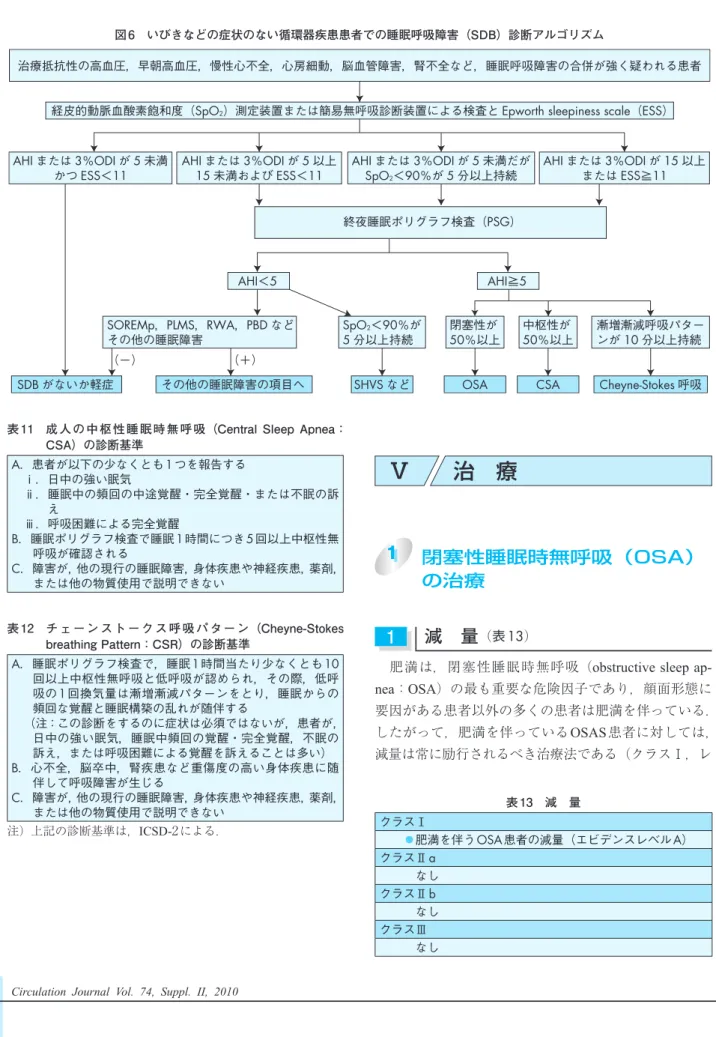
図 5 いびきなどの症状のある循環器疾患患者での睡眠呼吸障害(SDB)診断アルゴリズム 周囲からの強いいびきや無呼吸の指摘
AHI<5
(+)
(−)
SDB
がないか軽症 その他の睡眠障害の項目へSHVS
などOSAS CSAS Cheyne-Stokes
呼吸AHI≧5
SDB
随伴症状:EDSもしくは,睡眠中の窒息感やあえぎ,繰り返す覚醒,起床時の爽快感欠如,日中の疲労感,集中力欠如のうち
2
つ以上を認めるAHI
または3%ODI
が5
未満 かつESS<11
SOREMp,PLMS,RWA,PBD
などその他の睡眠障害
SpO
2<90%が5
分以上持続 漸増漸減呼吸パターンが
10
分以上持続 閉塞性が50%以上
中枢性が50%以上 AHI
または3%ODI
が5
未満だがSpO
2<90%が5
分以上持続AHI
または3%ODI
が5
以上 またはESS≧11
経皮的動脈血酸素飽和度(SpO2)測定装置または簡易無呼吸診断装置による検査とEpworth sleepiness scale(ESS)
終夜睡眠ポリグラフ検査(PSG)