大動脈弁狭窄症の
診断と治 療
林田
健太郎
先生 慶應義塾大学医学部循環器内科特任准教授心臓カテーテル室主任監修者からのメッセージ
TAVI
医療従事者向け
医療従事者向け情報サイトから大動脈弁狭窄症(
AS
)の
疾患啓発に関する資料をご請求いただけます。
http://tavi-web.com/professionals/
TAVI
に関する資料のご請求や診療に役立つツール等のダウンロードもできます。
サイト監修:林田健太郎
先生
/ 慶應義塾大学医学部循環器内科特任准教授心臓カテーテル室主任大動脈弁狭窄症の
病態と診断
TAVI
適応
の
臨 床 成 績
TAVI
の
使用成績
調査
ライブラリー
ビデオ
References :1. De Sciscio P, Brubert J, De Sciscio M, et al. Quantifying the Shift Toward Transcatheter Aortic Valve Replacement in Low-Risk Patients: A Meta-Analysis. Circ Cardiovasc Qual Outcomes 2017; 10: e003287.
2. Committee for Scientific Affairs, The Japanese Association for Thoracic Surgery, Masuda M, Endo S, Natsugoe S, et al. Thoracic and cardiovascular surgery in Japan during 2015 : Annual report by The Japanese Association for Thoracic Surgery. Gen Thorac Cardiovasc Surg 2018; 66: 581-615.
3. Committee for Scientific Affairs, The Japanese Association for Thoracic Surgery, Masuda M, Kuwano H, Okumura M, et al. Gen Thorac Cardiovasc Surg 2014; 62: 734-64. 4. Committee for Scientific Affairs, The Japanese Association for Thoracic Surgery, Masuda M, Kuwano H, Okumura M, et al. Gen Thorac Cardiovasc Surg 2015; 63: 670-701. 5. Committee for Scientific Affairs, The Japanese Association for Thoracic Surgery, Masuda M, Okumura M, Doki Y, et al. Gen Thorac Cardiovasc Surg 2016; 64:665-97. 6. Committee for Scientific Affairs, The Japanese Association for Thoracic Surgery, Shimizu H, Endo S, Natsugoe, S et al. Gen Thorac Cardiovasc Surg. 2019; 67: 377-411. 7. 大北 裕,他:循環器病の診断と治療に関するガイドライン(2011年度合同研究班報告)弁膜疾患の非薬物治療に関するガイドライン(2012 年改訂版)
8. Alliance for aging research. Aortic stenosis: Under-diagnosed and under-treated[Internet].
Washington, DC: Alliance for aging research; c2016[Cited 2015 Nov 17]. Available from: http://www. agingresearch.org/newsletters/view/36
9. Eltchaninoff H, Durand E, Avinée G, et al. Assessment of structural valve deterioration of transcatheter aortic bioprosthetic balloon-expandable valves using the new European consensus definition. EuroIntervention 2018; 14: e264-71.
10. Douglas PS, Leon MB, Mack MJ, et al. Longitudinal Hemodynamics of Transcatheter and Surgical Aortic Valves in the PARTNER Trial. JAMA Cardiol 2017; 2: 1197-206. 11. Blackman DJ, Saraf S, MacCarthy PA, et al. Long-Term Durability of Transcatheter Aortic Valve Prostheses. J Am Coll Cardiol 2019; 73: 537-45.
12. 厚生労働省.脳卒中、心臓病その他の循環器病に係る診療提供体制の在り方に関する検討会. 脳卒中、心臓病その他の循環器病に係る診療提供体制の在り方について(平成29年7月) 13. 日本循環器学会, 日本心不全学会 編.急性・慢性心不全診療ガイドライン(2017年改訂版) http://www.j-circ.or.jp/guideline/pdf/JCS2017_tsutsui_h.pdf (2019年3月7日閲覧) 14. Ross J Jr, Braunwald E. Aortic stenosis. Circulation 1968; 38: 61-7.
15. Shimura T, Yamamoto M, Kano S, et al. Patients Refusing Transcatheter Aortic Valve Replacement Even Once Have Poorer Clinical Outcomes. J Am Heart Assoc. 2018;7:e009195.
16. Mack MJ, Leon MB, Smith CR, et al. 5-year outcomes of transcatheter aortic valve replacement or surgical aortic valve replacement for high surgical risk patients with aortic stenosis (PARTNER 1): a randomised controlled trial. Lancet 2015; 385: 2477-84.
17. Kapadia SR, Leon MB, Makkar RR,et al. 5-year outcomes of transcatheter aortic valve replacement compared with standard treatment for patients with inoperable aortic stenosis (PARTNER 1): a randomised controlled trial. Lancet 2015; 385: 2485-91.
18. Reynolds MR, Magnuson EA, Lei Y, et al. Health-related quality of life after transcatheter aortic valve replacement in inoperable patients with severe aortic stenosis. Circulation 2011; 124: 1964-72.
19. Kodali S, Thourani VH, White J, et al. Early clinical and echocardiographic outcomes after SAPIEN 3 transcatheter aortic valve replacement in inoperable, high-risk and intermediate-risk patients with aortic stenosis. Eur Heart J 2016; 37:2252-62.
20. Herrmann HC, Thourani VH, Kodali SK, et al. One-Year Clinical Outcomes With SAPIEN 3 Transcatheter Aortic Valve Replacement in High-Risk and Inoperable Patients With Severe Aortic Stenosis. Circulation 2016; 134: 130-40.
21. Yamamoto M, Watanabe Y, Tada N,et al. Transcatheter aortic valve replacement outcomes in Japan: Optimized CathEter vAlvular iNtervention (OCEAN) Japanese multicenter registry. Cardiovasc Revasc Med 2018. pii: S1553-8389 30569-4.
主なコンテンツ
林田
健太郎
先生
/
慶應義塾大学医学部
循環器内科
【監修】
心臓弁膜症の代表的な疾患の一つである大動脈弁狭窄症(
AS
)は、高齢化の進む日本では増加する一方、多くの
AS
患者さんは
未治療のまま症状が進行している可能性があります。
AS
はいったん症状が出現すると予後が急速に悪化するため、早期発見
と適切なタイミングでの治療が重要になります。近年、
AS
の治療法は増え、患者さんの治療の選択肢は広がっています。
TAVI
は開胸手術が困難な患者さんを対象として、
2002
年に誕生した低侵襲な治療法です。現在までに蓄積された経験や、さらなる
デバイスの改良により、近年では開胸手術と同等、もしくはそれを凌ぐ臨床成績をおさめることができるようになりました。
そのため、
AS
に対する標準治療の一つとして確立されつつあります。本パンフレットは、未診断・未治療の
AS
患者さんを一人
でも多く減らせるように、
AS
の現状について最新の知見を深めて頂くとともに、患者さんの最適な治療選択をお手伝いする
目的で作成されております。先生方の日常臨床の一助となりましたら幸いです。
edwards.com/jp 東京都新宿区西新宿6丁目10番1号 Tel.03-6894-0500 本社: ©Edwards, エドワーズ, Edwards Lifesciences, エドワーズライフサイエンス, 定型化されたEロゴ, Edwards Commander, エドワーズ コマンダー, Edwards SAPIEN, Edwards SAPIEN 3, Edwards SAPIEN XT, PARTNER, PARTNERⅡ, SAPIEN XT, サピエンXT, SAPIEN, SAPIEN 3 およびサピエン 3 はEdwards Lifesciences Corporationの 商標です。その他の商標はそれぞれの商標権者に帰属します。
販売名/承認番号エドワーズ サピエン3/22800BZX00094000
経胸壁
心エコー
(
TTE
)
胸部
X
線
心 電 図
心臓
カテーテル
聴 診
診 断
【
AS
とは?】
心臓弁膜症の代表的な疾患である大動脈弁狭窄症(
Aortic Stenosis
)は、特に、高齢化の進む先進国において
広がりを見せています。
AS
の罹患率は
60
∼
74
歳で
2.8%
、
75
歳以上で
13.1%
と報告されており
1、同一の研究報告から、本邦における
60
歳
以上の
AS
患者は約
284
万人、そのうち手術を要する重症の患者は約
56
万人と推計されています。
AS患者の年間手術件数は、
2015年単年
でおよそ
1.2
万件程度と
2、多くの
AS
患者
が未治療の可能性があるといえます。
AS
は、特に高齢化の進む先進国で患者数
が増加しています。世界に先駆けて急速
に高齢化が進む本邦においても、
AS
治療
は重要な課題となっています。
大動脈弁狭窄症(
AS
)の潜在患者数と治療の現状
AS
の診断方法
AS
は高齢化とともに増加傾向にあるが、治療が必要な
AS
患者の多くが治療を受けられていない可能性がある
AS
は徐々に進行するため症状を自覚しにくく、症状が現れても加齢のためと捉える患者さんが少なく
ありません
8。そのため、症状の有無については家族や介護者への確認も必要になります。
聴診は
AS
の発見に有効で、確定診断は心エコー図検査が重要
【代表的な症状】
動悸
、
息切れ
、
疲れやすい
、
めまい
など
胸の痛み
を感じた
ことや、
気を失った
ことがある
以前より
活動範囲が狭く
なっている
1
2
3
!
弁膜疾患の非薬物治療に関するガイドライン(2012年改訂版)【
AS
の重症度評価
項目と基準
7】
【心音の聴診部位】
【
AS
の潜在患者数(無症候性+症候性)】
16,000
14,000
12,000
10,000
8,000
6,000
4,000
2,000
0
(件)
2012
年
2013
年
2014
年
2015
年
12,508
13,239
14,137
12,184
2014
年以降は経カテーテル大動脈弁治療(TAVI
)を含むReprinted from Journal of the American College of Cardiology, 48(3), Robert O. Bonow, et al, ACC/AHA 2006 Guidelines for the Management of Patients With Valvular Heart Disease, e1-148., Copyright (2006), with permission from American College of Cardiology Foundation and the American Heart Association, Inc.
2
.
8
%
13.1
%
60
∼
74
歳で
AS
と診断される
AS
と診断される
人の割合(
%
)
75
歳以上で
人の割合(
%
)
推定
284
万人
重症
AS
患者は
推定
56
万人
(
19.7%
)
その中で
頸動脈領域
収縮期駆出性雑音が
聴診できる領域です。
左右の頸動脈に聴診器
を当ててください。
大動脈領域
(
第2
肋間胸骨右縁)
大動脈弁および大動脈の音が
最も強く聴診される領域です。
連続波ドプラによる大動脈弁通過最高血流速度
(Jet velocity)軽
度
< 3.0 m/s
中等度
3.0
∼
4.0 m/s
高
度
≧ 4.0 m/s
弁口面積
(Valve area)軽
度
> 1.5 cm
2中等度
1.0
∼
1.5 cm
2高
度
≦ 1.0 cm
2弁口面積係数
(Valve area index)高
度
< 0.6 cm
2/m
2簡易ベルヌーイ式による収縮期平均圧較差
(Mean gradient)軽
度
< 25 mmHg
中等度
25
∼
40 mmHg
高
度
≧ 40 mmHg
図
1
本邦における
AS
の年間手術件数の推移
2-62016
年
14,620
AS
の治療は外科的大動脈弁置換術(
SAVR
)が標準治療とされていますが、本邦では
2013
年に経カテーテル
大動脈弁治療(
TAVI
)が導入され、治療選択肢が広がりました。
AS
の治療方法
AS
の治療方法が増え、患者さんの選択肢は広がっている
■
TAVI
の主なアプローチ法
TAVI
(経カテーテル大動脈弁治療)
SAVR
(外科的大動脈弁置換術)
保存的治療
ハートチーム
*
で検討
TF
TRANSFEMORAL1
2
3
4
TA
TAo
TRANSAORTIC TRANSAPICAL経 大 動 脈アプローチ
けい だいどうみゃく経 心 尖アプローチ
けいしんせん経 大 腿アプローチ
けい だい たい胸骨上部を小さく切開し、上行大動
脈からカテーテルを挿入します。
肋間を小さく切開し、そこからカテー
テルを挿入します。
鉛筆ほどの太さに折りたたまれた生体 弁を装着したカテーテルを、数ミリの 小さな穴から太ももの付け根にある大 腿動脈に入れて、心臓まで運びます。 生体弁が大動脈弁の位置に到達 したらバルーンを拡張し、生体 弁を広げ、留置します。 生体弁を留置した後は、カテー テルを抜き取ります。 生体弁は留置された直後から、患者さんの新たな弁として機能 します。太ももの付け根の血管からカテーテルを挿入します。
エドワーズ
コマンダーデリバリーシステム
※ASに対する治療方針は個々の患者さんの容態 または施設によって異なります。軽症の場合は、薬で症状を緩和したり、経過観察を行います。
*ハートチームとは、循環器内科医、心臓血管
外科医、麻酔科医、心エコー医、放射線科医、
リハビリ科医、コメディカルなど多専門職種
からなる医療チームです。患者さんの状態を
考慮し、最適な治療を選択します。
長期成績も担保されており、標準治療として確立されています。
TAVI
に使用される
主な製品
ハートチームでの検討項目
■
比較的若年
■
TAVI
不適
●左室流出路に伸びる石灰化
●低い冠動脈入口部
■
併存疾患
●僧帽弁逆流/僧帽弁狭窄
●CABG
が必要な
CAD
(冠動脈疾患)
●透析患者 など
■
比較的高齢
■
開胸手術が困難
●COPD
(慢性閉塞性肺疾患)、
IP
(間質性肺炎)
●開胸手術の既往
(
CABG
:冠動脈バイパス手術、弁置換術など)
●狭小弁輪
●胸壁変形
●Porcelain Aorta
(全周性の大動脈石灰化)
●フレイル
エドワーズ
サピエン
3
生体弁
SAVR
TAVI
重症
AS
に対する治療法で、開胸することなく、また心臓も止める
ことなく、カテーテルを使って人工弁を患者さんの心臓に留置
します。
傷口が小さく、人工心肺を使用しなくて済むことから低侵襲であ
り、患者さんへの負担が少なく、入院期間も短いのが特徴です。
高齢であったり、体力が低下していたり、他の疾患を持つ患者さ
んなどが対象となる治療法です。
海外の報告9-11 によるとTAVI生体弁の耐久性は10年以上は確立されていないため、今後、さらなるデータ蓄積が期待されます。2018
年
3
月、急性・慢性心不全診療ガイドライン(
2017
年改訂版)が発行され、新たに、心不全を進展度に
よってステージ
A
から
D
の
4
段階に分類し、各ステージにおける治療目標を設けています
13。
弁膜症の代表的疾患である
AS
は、無症状でも「ステージ
B
(器質的心疾患のあるリスクステージ)」に相当し、
心不全のリスクファクターとなるため、早期発見が重要です。
AS
の早期発見・治療の重要性
AS
は無症状でも心不全のリスクファクターであるため、
早期発見が重要
AS
は、症状が出現した段階で「ステージ
C
(心不全症状のあるリスクステージ)」となり、いったん症状が出現
すると予後が急速に悪化するため
14、適切なタイミングでの治療が重要です。
そこで、症候性の重症
AS
患者において、治療の施行を拒否したことによる治療時期の遅れが、予後に及ぼ
す影響について検討した研究を紹介します。
AS
は症状が出現すると急速に予後が悪化するため、
適切なタイミングでの治療が重要
2013年10月から2016年7月までにTAVIを施行され本邦におけるOCEAN-TAVI registryに登録された重症
AS
患者
1,542
例を、
TAVI
拒否群
28
例(うち、サピエン
XT
/サピエン
3
使用
25
例)、
TAVI
非拒否群
1,514
例
(うち、サピエンXT
/サピエン3使用1,376例)に分け、患者背景、周術期の患者転帰、死亡率について比較検
討した臨床成績です。
OCEAN-TAVI registry
TAVI
治療の施行を
1
回以上拒否した患者における予後の検討
治療適応があるにも関わらず
TAVI
治療の施行を少なくとも
1
回以上拒否した患者では、中期的な予後が
悪化する可能性が示唆され
15
、
適切なタイミングで治療を開始する必要
があります。
AS
は無症状でも
『ステージ
B
』
に相当するため、
早期発見
が心不全の発症予防につながります。
■
TAVI
による治療を
1
度でも拒否したことのある患者(拒否群)では、非拒否群に比べて
30
日死亡率および
1
年死亡率が有意に高い結果でした。
0.00 0.25 0.50 0 28 1514 30 26 1494 7.1% 1.3%No. at Risk
拒否群 非拒否群 累積死亡率(%
) 拒否群 非拒否群 180 17 1021 360 13 665 23.7% 5.5% 28.8% 10.3% 拒否群 非拒否群Log-rank p=0.010
観察期間(日)図
2
心不全とそのリスクの進展ステージ
12図
3
TAVI
の施行拒否の有無別にみた全死亡率
15心不全リスク状態
症候性心不全
【器質的心疾患への進展】【心不全症状の発現】【心不全治療難治化】
能 機 体 身AHA/ACC
Stage
分類1 主な治療目標 ● 心臓に良い生活習慣 ● 器質的心疾患の予防 主な治療目標 ● 心不全症状の予防 ● 器質的心疾患の進行抑制 主な治療目標 ● 症状コントロール、QOL
改善 ● 入院・死亡回避 ● 急性増悪時の治療 主な治療目標 ● 症状コントロール、QOL
改善 ● 再入院回数の減少 ● 人生の最終段階のケア ●(適応があれば心臓移植、 補助人工心臓を考慮)Stage A
●危険因子あり
●器質的心疾患なし
●心不全症状なし
●器質的心疾患あり
●心不全症状なし
●器質的心疾患あり
●心不全症状あり
(既往も含む)
●難治性心不全
Stage B
Stage C
Stage D
心不全発症
心不全の難治化
時間経過慢性心不全の増悪による
入院治療
(突然死)
高血圧
動脈硬化性疾患
糖尿病 等
1 2013 ACCF/AHA guideline for the management of heart failure Circulation. 2013 ;128:e240-327.
Patients Refusing Transcatheter Aortic Valve Replacement Even Once Have Poorer Clinical Outcomes, Shimura T, Yamamoto M, Kano S, et al. Copyright © 2018 the American Heart Association Reproduced with permission of John Wiley & Sons, Inc.
厚生労働省:脳卒中、心臓病その他の循環器病に係る診療提供体制の在り方について(平成29年7月脳卒中、心臓病その他の循環器病に係る診療提供体制の在り方に関する検討会)
虚血性心疾患
左室リモデリング
(左室肥大・駆出率低下)
無症候性弁膜症 等
慢性心不全
■
結果:全死亡率
15
累 積 死 亡 率PARTNER Trial
海外の治療成績
重症
AS
患者を対象に、
TAVI
の有用性を検証するために行われたランダム化比較試験です。コホート
A
は手術の
リスクが高いと判断されたハイリスク群において、経大腿アプローチ(
TF
)群(
244
例)および、経心尖アプローチ
(
TA
)群(
104
例)を併合した
TAVI
群(
348
例)と
SAVR
群(
351
例)を比較しました。コホート
B
は、手術が不可能
と判断された手術不適応群において
TF
群(
179
例)と従来の標準治療群(
179
例)を比較しました。
PARTNER
Ⅱ
Trial S3 Cohort
TAVI
において従来のデバイスによる蓄積された種々の知見をもとに、さらなる改良を重ねた次世代デバイスで
ある
S3 Cohort
の当該製品の有用性を検証するために行われた臨床試験です。重症
AS
患者を対象に、手術ハイリス
ク群/手術不可能群と手術中等度リスク群の二つの群で構成された非無作為化ヒストリカルコントロール比較
試験です。ここでは手術ハイリスク群/手術不可能群の経大腿アプローチ(
TF
)
(
491
例)の成績を紹介します。
両コホートにおいて
5
年後の結果が報告されています。
AS
治療のスタンダードである
SAVR
と比較したコホート
A
における全死亡率は、
SAVR
群
62.4%
に対して
TAVI
群
67.8%
と同程度の
結果となりました。また、手術不可能であり根本的治療が行えない場合に選択される標準治療と比較したコホート
B
においては、
5
年後の全死亡率が標準治療群
93.6%
に対して
TAVI
群
71.8%
と有意に低い結果となりました。
質問票により患者さんの健康状態(身体活動制限、症状、
QOL
、社会的制限など)を評価した結果、標準治療群に比べ
30
日、
6
か月、
1
年時における総合的な生活の質の改善が見られました。
従来、根本的な治療の選択肢がなかった手術不適応の重症
AS
患者さんにおいて、生命予後の改善と
QOL
の向上が示されました。
0 80 60 40 20 0 2 1 8 6 4 2 1 100 10 92(126) 70 (91) TAVI 170 147(167) 121(138) 110 (124) 157 134(174) 標準治療Number available (eligible) 観察期間(月)
K
C
C
Q
ス コ ア 標準治療 TAVI図
4
TAVI
および
SAVR
における
5
年後の全死亡率(コホート
A
)
16図
5
TAVI
および標準治療における
5
年後の全死亡率(コホート
B
)
17図
6
KCCQ
*スコアによる
QOL
の評価(コホート
B
)
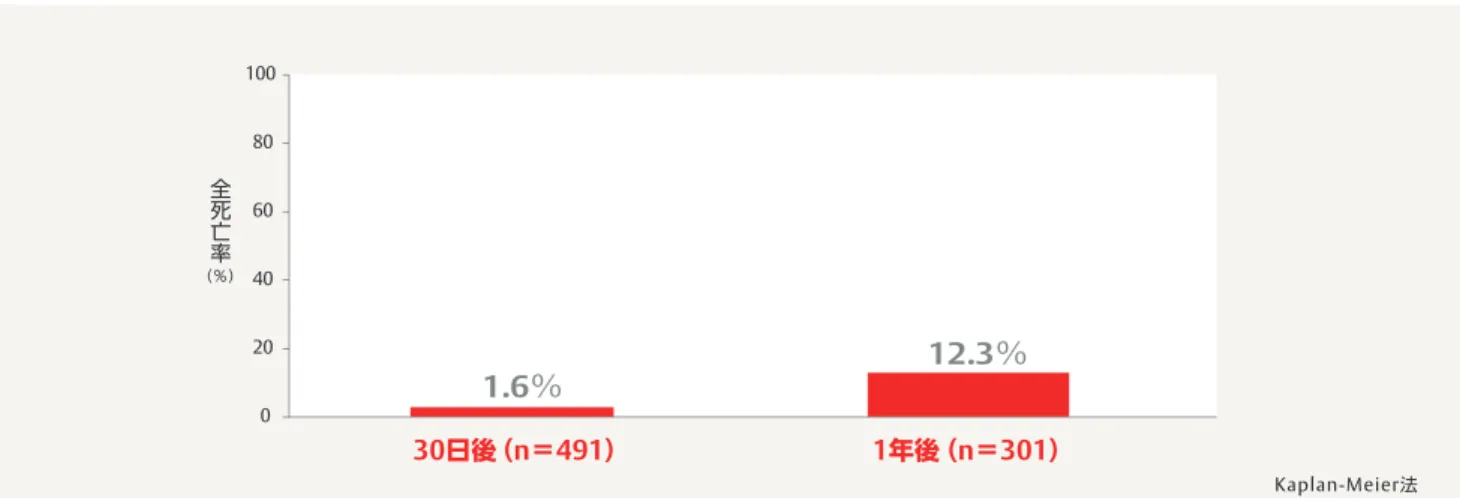
18手術ハイリスク群/手術不可能群の
TF
患者(
491
例)における全死亡率は、
30
日後
1.6%
、
1
年後
12.3%
でした。
中等度以上の弁周囲逆流発現率は
30
日後
2.5%
で、
1
年後も同様でした。
80 60 40 20 0 10030
日後(
n
=
364
)
1
年後(
n
=
364
)
■中等度 ■軽度 ■なし図
7
手術ハイリスク/手術不可能群の
TF
患者における
30
日後および
1
年後の全死亡率
19,20図
8
手術ハイリスク/手術不可能患者における
30
日後および
1
年後の弁周囲逆流発現率
20 p(McNemar test)=0.99 80 60 40 20 0 10030
日後(
n
=
491
)
1
年後(
n
=
301
)
Kaplan-Meier法 80 60 40 20 0 0 12 24 36 48 60 0 12 24 36 48 60 100 210 174 131 64 TAVI 348 262 228 191 154 61 351 236 SAVR Number at risk 観察期間(月) 全 死 亡 率 (%) 全 死 亡 率 (%) HR[95%CI] =1.04[0.86,1.24] p(log rank)= 0.7667.8
%
62.4
%
SAVR TAVI 80 60 40 20 0 100 46 19 11 3 TAVI 179 124 101 81 63 35 179 85 標準治療 Number at risk 観察期間(月)*In an age and gender matched US population without comorbidities, the mortality at 5 years is 40.5%.
HR[95%CI] =0.50[0.39, 0.65] p(log rank) < 0.0001
71.8
%
93.6
%
標準治療 TAVI■
結果:全死亡率
16,17
■
結果:
Quality of Life
(
QOL
)
18
患 者 割 合 (%)