1
.はじめに
臨床研究を行う際には,各研究の目的に合致した,客 観性が高く適切な評価法を使用することが重要であり, それによって各研究間の比較検討をより正確に,より容 易にすることができる.今回の指針では,頚椎変性疾患 や腰椎変性疾患,脊椎脊髄腫瘍性疾患,脊髄血管性疾患, 脊椎脊髄外傷性疾患などの脊椎脊髄外科の臨床研究に用 いられる評価法について,その特徴および注意点をあわ せて紹介し,その妥当性に関する考察ならびに推奨され る評価法を提示する. ■脊椎脊髄疾患の治療に関する指針(ガイドライン)脊椎脊髄疾患の神経症状の評価方法に関する指針
―臨床研究に用いられるスコアリングシステム―
Guidelines for the Assessment of Neurological State in Spine and Spinal Cord Disorders
―Scoring System for Clinical Studies―
金 景 成
*1佐々木 学
*2川 本 俊 樹
*3小 柳 泉
*4日本脊髄外科学会学術委員会
ここに示す脊椎脊髄疾患の神経症状の評価方法は,症状のスコア化であり,臨床研究に使用さ れるものである.種々の疾患を対象として多くの評価方法が使用されている.実際の臨床の場で の個々の患者の評価は,厳密な神経学的診察と臨床所見によって行われるべきである.しかし, 治療成績の分析・評価を行う臨床研究としては,複数の症例の症状をスコア化する必要がある. 本指針では,脊椎脊髄疾患の各種評価方法(スコアリング法)について,現在どの疾患にどのよ うな評価方法が行われているかを文献のレビューから提示した.文献のエビデンスレベルの評価 や,推奨レベルの決定は行っていない.本指針の目的は,脊椎脊髄疾患の臨床研究の計画と評価 方法の決定に役立てることである. 本指針では,これまでの文献で多く採用されてきた各種評価方法を解説し,臨床研究間の比較 に有用な共通言語として紹介した.しかし,そのことは,新たな評価方法の導入・開発の妨げに なってはならないものである.評価方法(スコア化)は,患者が示す症状の一部を,臨床研究に おいて統計学的解析を可能とする変数の 1 つに置き換えることであり,すべての症状・臨床経過 をスコア化することは不可能である.研究目的に応じたスコア化が必要といえる.本指針は,臨 床研究の方法を示すガイドラインではない.今後の脊椎脊髄疾患の臨床研究計画や,より有用な 評価方法の構築の参考にするために,現時点での知見を示したものである. 日本脊髄外科学会学術委員会 委員長 小柳 泉 Spinal Surgery 30(1)41 52,2016Kyongsong Kim, M.D.*1, Manabu Sasaki, M.D.*2, Toshiki Kawamoto, M.D.*3, Izumi Koyanagi, M.D.*4
*1 日本医科大学千葉北総病院脳神経センター,*2 医誠会病院脳神経外科・脊椎脊髄センター,*3 東京逓信病院脳神経外科, *4 学術委員会委員長,北海道脳神経外科記念病院
2
.スコアリングに関する総論
神経機能,生活機能などを評価するスコアリングシス テムは,(a)構成された評価項目の選択が病態の把握に 妥当,(b)対象項目における評価尺度の設定は再現性が 担保されている,(c)その評価法で病態変化,治療介入 の結果を正確に反映できる,などの点を内在しているこ とがきわめて重要であり43),おのおのの尺度の点数化に ついても適切に重みづけ(weighting)がなされているこ とも重要である.また,言語や文化の違いが質問票へ与 える影響も考慮する必要があり,スコアの翻訳は,単に 言語として翻訳するだけでなく文化に適合させたうえで 正当性を評価することにも注意が必要である10,23). 臨床研究における評価法は,評価を医療者側が行う "医師評価型"と患者自身が行う"患者立脚型"とに分類 される.運動機能を評価する徒手筋力テストなど専門的 な知識を要するものや,評価者が患者の生活活動度を主 観的に判断する多くの評価法が"医師評価型"である. それらでは,つねに評価者の主観が入り込む余地がある ため,その評価は治療関係者以外の第三者医療スタッフ が行い,評価尺度にバイアスがかからないようにするべ きである.手術を含む治療法の有効性評価を行うなどの 際には特に重要である.一方,患者が簡易な質問票に記 入することで神経機能や疼痛の程度,生活活動度などを 評価するものが"患者立脚型"である.この場合,患者 の背景にある生活習慣や精神的状況など多岐にわたる要 素を反映するため,その検討には注意を要する.また, 質問票の管理などは第三者に委ねるべきであり,研究計 画の時点で評価にバイアスがかからないよう十分配慮す ることが必要である. 評価内容としては,①生活の質(quality of life:QOL) を含め包括的に評価するもの,②疼痛評価に特化したも の,③頚髄症や下肢症状など各疾患の特異性に応じた評 価法,の 3 つに大きく分類される.①の代表例は SF⊖36 である.治療により得られた QOL や精神状態を加味し て,その有効性を検証することが可能である.②の疼痛 に特化した評価法としては,数値化評価尺度(NRS)と 視覚化評価尺度(VAS)が代表的である.③については JOA スコアや Nurick Scale,ODI,ASIA Impairment Scaleといった各疾患に合致させた評価法があり,その 研究目的に応じて選択される.評価法の選択の際には, evidence based medicine(EBM)では患者立脚型の評価 を重視する傾向があることも知っておくべきであろう. 今回の指針では,上記①,②は疾患特異性がなく頚 椎・腰椎変性疾患,脊椎脊髄腫瘍性あるいは外傷性疾患 等に幅広く用いられているためまとめて記載し,③につ いては各疾患別に紹介する.3
.包括的評価法
Medical Outcomes Study 36 item Short Form (SF 36)
治療前後の生活活動度(QOL など)を,精神状態など 幅広い要素を加味して評価を行い,その有効性の検証に も用いることができる.①physical functioning(身体機 能),②role physical(日常役割機能:身体),③bodily pain(体の痛み),④general health(全体的健康感),⑤ vitality(活力),⑥social functioning(社会生活機能),⑦ role emotional(日常役割機能:精神),⑧Mental health (心の健康)の 8 つの健康概念に分類し,36 個の質問で 評価するものである.これらの項目のスコアから「身体 的側面の QOL サマリースコア(physical component sum-mar y:PCS)」,「精神的側面の QOL サマリースコア (mental component summary:MCS)」,「役割⊘社会的側 面の QOL サマリースコア(role⊘social component sum-mary:RCS)」を算出して治療前後の改善度を評価する. SF⊖36 は患者が質問表に記入する"患者立脚型"である ため,医師の評価を必要としない.特定の疾患や症状な どを評価するのではなく,包括的に健康状態を把握する ものである.腰痛や各種疼痛を呈する疾患などに幅広く 利用され,脊髄脊椎疾患の研究にも疾患を問わず利用さ れる.日本では現在 SF⊖36 ver.211)が使用可能である.ま た,SF⊖36 から選択された 12 項目からなる SF⊖12 など も使用されている.SF⊖36,SF⊖12 を使用する場合には 使用登録が必要であり,https:⊘⊘www.sf⊖36.jp⊘から登録 可能である. Odom s criteria 手術成績の評価として用いられる.これは手術の結果 を excellent(all preoperative symptoms relieved;abnor-mal findings improved),good(minimal persistence of preoperative symptoms;abnormal findings unchanged or improved),fair(definite relief of some preoperative symp-toms;other symptoms unchanged or slightly improved), poor(symptoms and signs unchanged or exacerbated)の
4段階に分けるものであり,手術の包括的な評価は可能
である.
4
.疼痛に特化した評価法
数値化評価尺度(Numerical Rating Scale:
NRS)
しびれ,痛みなどの強さを 0~10 の整数で数値化する 1
2
"患者立脚型"評価法である.痛みに関してならば,0: 痛みなし~10:想像できる最大の痛み,としたうえで, 現在の痛みの強さを患者自身が口頭で回答したり,○で 囲んだりすることで評価を行う.口頭での回答が可能で あるため臨床上汎用される.
視覚化評価尺度(Visual Analogue Scale:VAS)
NRS と同様に 0~10 で症状の強さを数値化する"患者 立脚型"の評価法であるが,紙面上で行う点で NRS と異 なっている.紙面上で横棒線上の左端 0 cm のところを "痛みなし",右端 10 cm のところを"想像できる最大の 痛み"として,患者自身が症状の強さに該当するところ を指示し,その点の距離を症状の強さとして定量化す る.一般に 0 cm から 10 cm までを mm 単位 101 段階で 評価を行うため NRS より詳細に評価可能であるが,紙面 上で行うためやや煩雑である.
5
.頚椎変性疾患に用いられる評価法
頚椎変性疾患の評価法としては,①頚部痛をスコア化 した評価法と,②頚髄症による脊髄症状をスコア化した 評価法の,2 つに大別される.①の代表は Neck Disability Index(NDI)であり,②の評価法としては,Japanese Orthopedic Association Score(JOA スコア),Neurosurgi-cal Cerviスコア),Neurosurgi-cal Spine Sスコア),Neurosurgi-cale(NCSS),Nurick Sスコア),Neurosurgi-cale,North American Spine Society Cervical Spine Outcome Assess-ment,Core Outcome Measures Index for the Neck など がある.前述のように,治療前後の QOL や精神状態を 評価し,治療の有効性や満足度などを検証するには, SF⊖36 や SF⊖12 なども利用されている. 頚椎変性疾患に対する評価法の現状 2012~2014 年の間に脊椎脊髄疾患を対象にまとめら れた論文を PubMed を利用して検索し,その頻度につい て調べたところ,NDI が約 50%,JOA スコアが 34%, Nurick Scaleが9%で利用されており,頚髄症の評価法と して国際的に使用される頻度が高いのは JOA スコアで あった.これらの評価は手術の有効性を示すために手術 前後でスコアの改善度を検討するものだけでなく,ran-domized controlled trialや case control study において比 較される 2 群間の対象症例の治療前の重症度に差がな かったことを示すために用いられていた.頚椎変性疾患 に特異的ではないものの,VAS は約 48%で用いられてお り,NDI や JOA スコアと併用して評価されることが多 い.特に頚部痛(neck pain,nuchal pain)と上肢痛(armpain)は区別して評価されているものがほとんどであっ
た.手術治療効果を評価する Odomʼs criteria は 18%, QOLの評価である SF⊖36 は 11%でそれぞれ用いられて
いた.
頚椎神経根症に対して国際的に普及した評価法はな く,1992 年以降の Journal of Neurosurgery:Spine, Neuro-surgery, Spineに掲載された論文の多くは,NDI あるいは JOAスコアと上肢痛の VAS を併用して評価していた. NDIは頚部痛,JOA スコアは頚髄症の評価であることか ら必ずしも神経根症の重症度を反映しておらず,頚椎神 経根症に特異的な評価は上肢痛の VAS に依存している と考えられる.頚椎神経根症の特異的な評価法の開発が 待たれる. 現状から推奨される評価法 近年用いられている頚椎変性疾患の評価法としては, 上記のごとく NDI と JOA スコアの使用頻度が高かった. 神経症状の評価が可能である JOA スコアは,世界的に普 及し日本語でもつくられているため現段階では最も妥当 な評価法である.一方,NDI は患者立脚型である点で国 際的に最も頻用されているが,頚部痛の評価であり神経 症状が評価できないため,治療成績の評価法としては不 十分である.そのため,JOA スコアによる神経症状の評 価に加え,頚部痛や上肢痛を NDI や VAS を用いて調査 することが最も標準的な評価法といえる.近年,評価法 自体の妥当性も重視される傾向にあるため,過去に妥当 性が検証されていない評価法を用いる場合には,NDI や JOAスコアなどを併用して評価するのが妥当であろう.
JOA スコアの欠点を鑑みて作成された JOA Cervical Myelopathy Evaluation Questionnaire(JOACMEQ)は, 頚髄症と QOL の評価項目も加えた患者立脚型の評価法 であり妥当性の検証も完了している.世界的にみると患 者立脚型の評価には SF⊖36 の使用が推奨されるが,2007 年に発表された JOACMEQ が本邦で使用されていく可 能性がある. 頚椎変性疾患に用いられる各種評価法の解説
1 )Neck Disability Index(NDI)40)
1991 年に Vernon らが報告した頚部痛の評価法であ る.日常生活における10項目で頚部痛の程度をそれぞれ 6段階で表し,痛みがない状態を 0 点,痛みが最も強い 状態を 5 点とする(合計点は最大 50 点).合計点数が高 いほど頚部痛が強いことを表し,重症度は合計点を50点 で除したパーセンテージで表現する.日本語に翻訳され その信頼性,妥当性,反応性の評価が完了しているため, 本邦でも使用可能である.
2 )Japanese Orthopaedic Association score for cervical myelopathy(C JOA スコア)
C⊖JOA スコアは,英語に翻訳されたものが使用できる こともあり,頚髄症の評価法として高頻度に英文論文で 2 1 2 3
用いられている.旧版は上肢運動機能,下肢運動機能を 5段階に分け,それぞれにおいて障害なしを 4 点,重度 の障害を 0 点とした 4 点満点で評価していたが,最新版 では下肢機能を 8 段階に細分化して 0.5 点刻みのスコア となっている.また,旧版では感覚障害を上肢,体幹, 下肢でそれぞれ 3 段階に分け,それぞれにおいて正常を 2点,重度の障害を 0 点とした 2 点満点で評価していた が,最新版ではそれぞれが 5 段階に細分化され,0.5 点刻 みのスコアになっている.膀胱障害は旧版,最新版とも 4段階で正常が 3 点,重度障害を 0 点の 3 点満点で評価 する.以上の評価項目を加点すると 17 点満点であり,ス コアが高いほど正常の機能が保たれていることを示す. 本来の C⊖JOA スコアは 17(-2)点法と呼ばれ,三角 筋,上腕二頭筋の筋力低下がある場合に最大で-2 点ま で減点する評価項目が含まれている.しかし,実際の論 文ではこの減点法は除いて 17 点法で評価されている場 合がある. C⊖JOA スコアでは,医師が感覚障害を評価する部分が あり,評価法としての客観性が低下する部分がある.こ の項目を修正して患者の記載のみで評価できる C⊖JOA スコアを開発する試みも行われたが,現在のところ一般 的ではない.C⊖JOA スコアでは上肢の運動機能評価項目 に「箸の使用」のように欧米の生活習慣には合わないも のが含まれていたため,そのまま適応ができなかった が,欧米ではこの点を修正し,文化や習慣の違いを考慮
して改変された modified JOA score が発表されている. 原典の C⊖JOA スコアとは評価項目の意味合いが異なる 可能性があるため注意が必要である.また,modified JOA scoreと呼ばれるものの中には 18 点満点のものも存 在するため,過去のデータとの比較を行う場合にはどの スコアを用いているのかを確認する必要がある. C⊖JOA スコアを用いた治療成績は,平林法によるスコ アの改善率で評価される場合が多い18).その計算式は,
術前スコアを pre JOAs,術後スコアを post JOAs とする と((post JOAs)-(pre JOAs))⊘(17-(pre JOAs))×100 (%)である.治療成績の総合判定では,改善率 75%以 上を excellent,74~50%を good,49~25%を fair,24% 以下を poor とする.また,改善率ではなく,全項目の合 計点数や各項目の個別のスコアを術前後に比較して評価
する場合もあるが,この場合の治療の有効性は,「少なく
とも 1 項目において 1 段階以上の改善があり,かつ悪化 項目がない場合」とされている.
3 )Neurosurgical Cervical Spine Scale(NCSS)19)
(Table 1) 日本脊髄外科学会が提唱しているスコアリングシステ ムである.神経症状(A)と生活活動度(performance status)(B)とに分かれており,神経症状はさらに上肢 運動機能と下肢運動機能ならびに知覚障害の 3 項目に細 分され,上下肢運動機能を 1~5 点,知覚障害を 1~4 点 で評価する.ともに 1 点が重度障害である.生活活動度 Table 1 Neurosurgical Cervical Spine Scale(NCSS)
A :Neurological status
1 )Lower extremity motor function
Score 1:Total disability Chair bound or bedridden.
Score 2:Severe disability Needs support in walking on flat, and unable to ascend or descend stairways. Score 3:Moderate disability Difficulty in walking on flat, and needs support in ascending or descending stairways. Score 4:Mild disability No difficulty in walking on flat, but mild difficulty in ascending or descending stairways. Score 5:Normal Normal walking, with or without abnormal reflexes.
2 )Upper extremity motor function
Score 1:Total disability Totally unable to perform daily activities.
Score 2:Severe disability Severe difficulty in daily activities with motor weakness.
Score 3:Moderate disability Moderate difficulty in daily activities with hand and⊘or finger clumsiness. Score 4:Mild disability No difficulty in daily activities, but mild hand and⊘or finger clumsiness. Score 5:Normal Normal daily activities, with or without abnormal reflexes.
3 )Sensory function and⊘or pain
Score 1:Severe disturbance Severe difficulty in daily activities with incapacitating sensory disturbance and⊘or pain. Score 2:Moderate disturbance Moderate difficulty in daily activities with sensory disturbance and⊘or pain.
Score 3:Mild disturbance Normal daily activities, but mild sensory disturbance and⊘or pain. Score 4:Normal Neither sensory disturbance nor pain.
B :Performance status
Grade A Total disability.
Grade B Unable to work and limited daily activities.
Grade C Able to work partially, but otherwise normal daily activities. Grade D Able to work, but unable to engage in previous work. Grade E Able to engage in previous work.
は grade A~E の 5 段階で評価され,grade E は"発症前 の状態で職場復帰"で最も活動度の高い評価となってい る.表記法は 5⊖5⊖4 E(正常)となり,上下肢別の変化 が比較的わかりやすいが,ほかのスコアと同様に点数の allocation(異なる機能の 1 点の重み)が恣意的に設定さ れており,この点に注意が必要である.改善率は JOA ス コア平林法と同様に,NCSS 改善率=(術後 NCSS-術前 NCSS)×100⊘(14-術前 NCSS)として計算する.
4 )Nurick Scale28)(Table 2)
1972 年に Nurick によって提唱された頚髄症における スコアリングシステムである.これは腰痛評価法である Oswestry Disability Indexを頚部痛に使えるよう修正し たものである.頚椎疾患をもとにした症状・状況を歩行 と就労の観点を中心に grade 0~5 まで 6 段階の評価を行 うものである.簡便であり欧米で現在も汎用されている が,上肢機能ならびに知覚障害が反映されていない.国 際的な評価法として使用されているが,神経症状の重症 度は反映しない.
5 )Japanese Orthopaedic Association Cervical Myelopathy Evaluation Questionnaire (JOAC-MEQ) 前述のごとくC⊖JOAスコアは,治療者による評価であ ること,頚髄症に特異的なスコアであるため有用性も高 いものの,頚椎機能や日常生活動作への影響などの評価 が含まれていない点などの問題点が指摘されている.ま た,上下肢運動や感覚障害,膀胱機能などの異なる機能 を同等にスコア化して比較する方法論の妥当性も検証さ れていない.これらの諸問題を解決するため,2007 年に 日本整形外科学会は,頚髄症だけではなく頚椎機能や QOLの評価項目を追加した患者立脚型の JOA Cervical Myelopathy Evaluation Questionnaire(JOACMEQ)を開 発した.JOACMEQ には,頚椎機能(4 項目),上肢運動 機能(4 項目),下肢運動機能(5 項目),膀胱機能(4 項 目),QOL(8 項目)の 5 つの因子について計 24 項目の 質問により評価を行う患者立脚型の評価法である.QOL の質問表は SF⊖36 をもとに頚椎疾患患者に特異性の高い ものが選択されている. 各質問には複数の選択肢が示してあり,患者自身がこ の 1 週間で最も近いと思うものを選択する.専用ソフト に結果を入力すると 5 つの因子それぞれのスコアが表示 され,その総計が 100 点満点になるように設定されてい る.スコアが高いほどよい状態であることを示し,治療 によりスコアが 20 点以上改善した場合を"治療効果あ り"と判定される.ここで表示されるスコアは,JOAC-MEQが開発される段階で多施設研究により得られた データを統計学的に解析することにより各選択肢と頚髄 症の重症度が相関するように係数をかけて算出されたも のである.この方法で算出されたスコアの信頼性,妥当 性は検証が済んでおり,臨床研究の評価法として使用に 値するものである.また,英語版も作成されており,今 後は日本以外でも使用されることが期待されている.現 在のところ,JOACMEQ を用いた研究結果の報告数は少 ないが,頚椎疾患に特異的で頚椎機能,頚髄症,QOL の 評価が行える評価法として有用であると思われる.な お,JOACMEQ の使用には日本脊椎脊髄病学会または日 本整形外科学会への登録が必要である.
6
.腰椎変性疾患に用いられる評価法
腰椎変性疾患に関する各種ガイドラインにおけ る評価法の位置づけ2007 年の NASS のガイドラインでは,Oswestry Dis-ability Index(ODI),Swiss Spinal Stenosis Questionnaire (SSS)はいずれも腰部脊柱管狭窄症の治療に関する適切 な評価法として推奨度 B となっており,Maine⊖Seattle Back Questionnaire(MSBQ),Oxford Claudication Score (OCS),Shuttle Walking Test(SWT),Exercise Treadmill
Test(ETT)は腰部脊柱管狭窄症の治療に関する適切な 評価法であるものの,エビデンスは不十分としている42). 2011 年に発表された日本整形外科学会主導による「腰 部脊柱管狭窄症診療ガイドライン」では,SSS を grade Bとして腰部脊柱管狭窄症の治療に関する評価法として 紹介しているが,MSBQ,ODI,OCS,SWT,ETT など も妥当な評価法であるものの,エビデンスは不十分であ るとしている.また,日本整形外科学会腰痛疾患治療成 1 Table 2 Nurick Scale
Grade 0 Signs or symptoms of root involvement but without evidence of spinal cord disease. Grade 1 Signs of spinal cord disease but no difficulty in walking.
Grade 2 Slight difficulty in walking which does not prevent full⊖time employment.
Grade 3 Difficulty in walking which prevented full time employment or the ability to do all housework, but which was not so severe as to require someone elseʼs help to walk.
Grade 4 Able to walk only with someone elseʼs help or with the aid of a frame. Grade 5 Chairbound or bedridden.
績判定基準(JOA スコア)および Japanese Orthopedic Association Back Pain Evaluation Questionnaire (JOAB-PEQ)を腰部脊柱管狭窄症をはじめとする各種腰痛疾患 の信頼性の高い評価法として,grade B として紹介して いる. 2012 年に発表された日本整形外科学会主導による <腰痛診療ガイドライン>44)では,評価法の有用性を比 較 す る こ と は 困 難 で あ る こ と を 指 摘 し た う え で, Roland⊖Morris Disability Questionnaire(RMDQ)や ODI が腰痛の有用な評価法であり,JOABPEQ や腰痛症患者 機能評価質問票(Japan Low Back Pain Evaluation Ques-tionnaire:JLEQ)なども日本独自の評価法として紹介し ている.
2014 年に改訂された腰椎変性疾患への固定術に関す るAANS⊘CNS Joint Section on Disorders of the Spine and Peripheral Nervesのガイドラインでは,腰椎変性疾患の 評価法として ODI を grade B として推奨しているが,過 去のガイドラインでは腰痛の評価法として RMDQ も推 奨されていることを指摘している14). 腰椎変性疾患に対する評価法の現状 2012~2014 年の間に脊椎脊髄疾患を対象にまとめら れた論文を PubMed を利用して検索し,その頻度につい て調べたところ,ODI が 32%と最も多く用いられ,JOA スコアが 5.8%,RMDQ が 4.6%に利用されていた.その 他,JOABPEQ が 1.9%で用いられていたが,一部の限ら れた論文では SSS(0.8%)および NASS lumbar spine questionnaire(0.4%)が使用されていた.これらの評価 法は,客観的比較に用いるため,言語や文化の影響を考 慮して各言語に翻訳したうえで,その信頼性や妥当性を 改めて確認する必要がある22). 現状より推奨される評価法 日本語で使用できる点,世界的に使用された過去の膨 大なデータと直接比較できる点なども考慮すると,本邦 における腰椎変性疾患に対する特異的評価法としては, ODI,RMDQ,JOA スコアが推奨される.JOABPEQ は 発表後間もないこともあり,汎用されるにはいたってい ないが,今後の利用・応用が期待される.JOA スコア以 外のものはすべて患者立脚型のものであり,他施設研究 との評価法として有用である. 腰椎変性疾患に用いられる各評価法の解説
1 )Oswestry Disability Index(ODI)
1980 年に発表後,1989 年に ver. 2.0 へ変更された.そ の後 Fujiwara らによって日本語に翻訳され,妥当性や再 現性などについても学術的に評価がなされたため,日本 語でも使用可能である8,10).腰痛によって障害される日 常生活動作 10 項目の質問に,0~5 の 6 段階の選択肢か ら 1 つを患者自身が直接選択する評価法である.結果は 合算した得点を満点の50で割り,パーセントで表現する が,未回答の項目があった場合は,1 項目につき 5 点を 減じた数を満点として割りパーセントで表現する(例え ば,1 項目で未回答の場合は,45 点満点のため 45 で割 る).腰痛による社会的損失をより評価できる点や,腰痛 だけでなく下肢痛の影響も含んでおり,術前後の下肢痛 とも相関する点で優れている17).一方,性生活に関する 質問が含まれるため回答率が低下することもあり,本邦 における Fujiwara らの検討では回答率は 60%と低値で あった23).なお性生活に関する質問は,10 代の症例や癌 転移の症例では省略されることに注意が必要である. 2 )Roland Morris Disability Questionnaire(RMDQ) 最も広く使用されている腰痛の特異的評価法である. 1983年に発表された 24 の質問によって構成された腰痛 を評価するスコアリングシステムであり,2003 年に Fujiwaraらによって日本語に翻訳され,妥当性や再現性 などについても学術的に評価がなされ,日本語でも使用 可能である22,27).24 の項目に「はい」と「いいえ」で単 純に答える形式をとっているため簡便で使いやすいが, 2択式であるため精度が低く変化をとらえづらい点や, 「はい」と「いいえ」にあてはまらない場合には回答を選 択できないこともある点が問題とされている.さらに, 身体機能に主眼がおかれ,精神機能に関する質問を 1 つ しか含んでいないことや,「腰痛のため」という言葉が多 く使われていることから,腰痛がなく下肢痛のみの場合 答えづらい点などが指摘されている22).そのため Patrick らは,modified version として「腰痛のため」という言葉 を「腰もしくは下肢の問題で」と変更しているが,これ に対しRolandらは,初期段階でこのような表現を使わな いことを推奨しているものの下肢痛で苦しんでいる場合 は modified version を使うことに関しても許容してい る22,29).RMDQ は ODI と相関関係にあるが,ODI でス コアが高くなる傾向があり,症状が重い場合では ODI で 感受性が高く,腰痛による細かな障害については RMDQ で感受性が高いとされている. 3 )日本整形外科学会腰痛疾患治療成績判定基準 (JOA スコア) 1986 年に報告された腰痛疾患に関する自覚症状,他覚 所見,日常生活動作,膀胱機能の 4 群で構成され,29 点 満点で評価する方法である45).各項目別に比較したり総 合点で比較したりすることで,腰痛疾患の重症度判定や 治療成績の評価に広く使用されている.JOA スコアは ODIや RMDQ,さらには SF⊖36 とも相関があり,特に 2 3 4
SF⊖36 の physical function と強く相関していたとの報告 もみられる22).一方,下肢の VAS としか相関がなかった との報告や,SF⊖36 の身体機能,痛みのみで中等度の相 関があったとする報告36)などさまざまな評価がなされて いる.JOA スコアの問題点としては,医療者側が点数を つけることによる正確性の問題や,身体機能しか含まれ ず心理社会的評価を反映していない点,さらには各評価 項目および割り当てられた点数の妥当性が検証されてい ない点などが挙げられている.そのため JOA スコアとと もに SF⊖36 や ODI,VAS などを計測するもの,ODI や RMDQのような患者自記式のスコアリングシステムを JOAスコアへ含めることを推奨するなどの報告が散見さ れる22).
4 )Japanese Orthopaedic Association Back Pain Evaluation Questionnaire(JOABPEQ)
JOA スコアの欠点を補うため,日本整形外科学会は 2007年に SF⊖36 と RMDQ をあわせた合計 60 のアイテム から評価に適切な 25 のアイテムを選択し12),その信頼性 を確認したうえで新たな JOA スコアとして JOABPEQ を 提唱した13).JOABPEQ は,疼痛関連障害(4 項目),腰 椎機能障害(6 項目),歩行機能障害(5 項目),社会生活 障害(3 項目),心理的障害(7 項目)の 5 種類 25 の質問 からなる患者自記式のスコアで,社会生活や心理面を含 めた評価法である.結果の解析は,各因子内の設問に統 計学的に選定した整数の係数をかけて合計数を計算し, それぞれ独立のものとして評価する.各スコアを,エク セルを用いた専用計算ソフトを用いて算出し,5 つの各 因子について 100 点満点で評価する.JOABPEQ は,信 頼性,妥当性の検証を済ませており,英語版も作成され ていることから,国際学会や英文誌で使用できる状態に ある.今回の検討では,JOABPEQ を使用している論文 は,一部の日本人が執筆したものに限られているが,発 表されて間もないことが影響している可能性がある.な お,JOABPEQ の使用には日本脊椎脊髄病学会または日 本整形外科学会への登録が必要である.
5 )Swiss Spinal Stenosis Questionnaire(SSS)(別 名 Zurich Claudication Questionnaire)
腰部脊柱管狭窄症に関する自己記入式簡易評価法であ り,前述したように妥当性や信頼性に優れているという エビデンスをすでに獲得している35,38).2010 年に原ら16) によって日本語版が公開され,2013 年に鈴木ら36)によっ て妥当性が検証されたが,日本語で用いるには,さらな る信頼性や妥当性に関する検討が必要であろう.
7
.その他の脊椎脊髄疾患に関する評価法
脊椎脊髄外科治療で遭遇する機会が多い脊髄脊椎腫 瘍,脊髄血管性疾患,脊椎脊髄外傷に関する評価法につ いて解説する.これらの病状評価には詳細な神経症状よ りも生活活動度などの全体的な身体評価が行われること が多い.それは,これらの疾患の場合,病変の location や pathology によりさまざまな神経症状が発生すること から,上肢や下肢の個々の筋力や知覚障害の比較検討が 困難であることに起因する.一方,腫瘍性病変でも ASIA Impairment ScaleやFrankel gradeが用いられることもあ り,注意が必要である.なお,脊椎脊髄疾患でよくみら れる神経因性膀胱に関する評価に関しては,別紙に譲 る41). 脊髄脊椎腫瘍,脊髄血管性疾患,脊椎脊髄外傷 に対する評価法の現状 2012~2014 年の間に脊椎脊髄疾患を対象にまとめら れた論文を PubMed を利用して検索し,その頻度につい て調べたところ,脊髄脊椎腫瘍の研究には McCormick classificationが 21.6%と最も多く用いられ,Frankel gradeが 15.7%,次いで ASIA Scale(ASIA Impairment Scale,ASIA Motor Index Score,ASIA Sensory Scale を 含む)と Karnofsky Performance Status(KPS)が 13.7% に利用されていた.その他,痛みの評価として VAS が14%で用いられていた.長期予後の評価として各神経機
能評価や overall の survival rate について Kaplan⊖Meier 法を用いた検討が 27.5%で行われていた.脊髄腫瘍性疾 患において SF⊖36 と McCormick classification ならびに Aminoff⊖Logue Scale(subgroup を含む)との関連性を 評価した研究があり,それぞれ良好な相関関係を示した ことを報告している15). 脊髄血管障害性疾患については,Aminoff⊖Logue Scale が 54.5%で用いられており,McCormick classification, modified Rankin Scaleがともに 18.2%で使用されてい た.また Kaplan⊖Meier 法による検討も 27.3%で行われ ていた.
脊椎脊髄外傷についての評価法は ASIA Impairment Scaleが 58.3%で用いられ,次いで ODI が 20.0%,Fran-kel gradeが 13.3%で利用されていた.また,疼痛の評価 が行われているもので VAS が 30.0%で用いられていた. 長期予後の検討を行うための Kaplan⊖Meier 法を用いた 検討は 10.8%であった. 治療前後の生活活動度や満足度,治療の有効性を,精 神的側面を考慮しながら評価する SF⊖36 もまれに利用さ れている. 1
現状より推奨される評価法 脊髄脊椎腫瘍の病態評価については,発生母地の違い (脊髄髄内か髄外か,あるいは骨,神経組織,結合組織由 来か,良性か悪性か,など),発生高位の違い,悪性度の 違いなどさまざまな点でその神経症状の評価は異なる. したがって,対象とする腫瘍性疾患に対してそれぞれ適 切な評価法を選択することが必要である.また,疾患に 対する治療そのものによって短期的あるいは長期的に失 う神経機能などもあり,治療前後の短期の評価のみなら ず長期にわたって評価が行われなければならない.評価 法も個々の神経機能評価のみならず生活活動度あるいは 生活の質に注目したものが必要となり,長期にわたる評 価に耐え得る各評価法を適切に組み合わせることが肝要 である.以上のような観点から,脊髄腫瘍性疾患,特に 髄内・髄外腫瘍については McCormick classification なら びに ASIA Impairment Scale(一部利用も含む),転移性 脊椎脊髄腫瘍についてはこれらに加え,Karnofsky Per-formance Status(KPS)が併用されていることが多いの が現状である.悪性腫瘍に対する摘出術・放射線治療後 などの各治療法に基づく新たな神経症状の出現もあるた め,長期にわたる評価の継続が重要である. 脊髄動静脈奇形や動静脈瘻などの脊髄血管障害性疾患 について多数症例をまとめて報告したものは少なく,長 期予後の検討も少ないのが現状である.血管内治療など の進歩もあり,今後,正確で比較検討可能な病状評価が なされた報告が増加することが期待される.現段階にお いて脊髄血管障害性疾患の評価に関しては,Aminoff⊖ Logue Scale,McCormick classification あるいは modified Rankin Scaleの使用が望ましい.
外傷性疾患については近年,アメリカ脳神経外科学 会・コングレスが推奨した評価法が用いられることが多 く,ASIA Scale が推奨される.Frankel grade を改訂した modified Frankel gradeも一時期利用されていたが,さま ざまな検証・改訂が繰り返され,より病状を反映させや すい点,評価の検証がなされている点,アメリカ脳神経 外科学会・アメリカ脳神経外科コングレスのガイドライ ンでも推奨されている点などを考慮すると ASIA Scale が 最も妥当な評価法といえる.一方,外傷特有の性質のた めか近年外傷後慢性期まで経過追跡を行う研究報告は少 ない. 各疾患における各評価法の信頼性の検証は行われてい ないが,ほかの研究との比較検討を念頭に置いた場合, 上記の評価法が推奨される.その他の評価法にもおのお のに独自の長所があり,研究対象をよく勘案したうえで 評価法を選択すべきである.また,長期予後・変化の記 載も大切で,それぞれの評価項目に対応して Kaplan⊖ Meier法を用いた評価も必要に応じて行ったほうがよい であろう. 脊髄脊椎腫瘍,脊髄血管性疾患,脊椎脊髄外傷 に対する各評価法の解説 1 )McCormick classification(Table 3) 1990 年 McCormick ら26)が髄内腫瘍(ependymoma)の 報告の際に考案・使用した grading である.神経症状・ 生活機能を,Ⅰ.neurologically normal,Ⅱ.presence of sensorimotor deficit affecting function of involved limb, Ⅲ.more severe neurological deficit,Ⅳ.severe deficit の
4つに分類するものである.比較的単純で使用しやすい
が,grade Ⅰには,mild focal deficit を呈するものや, normal gaitながら mild spasticity や深部腱反射異常を有 するものも含まれており,神経症状の軽微な症例の評価 にやや曖昧な点が存在する.
実際には,各研究において McCormick classification を もとに若干の修正を加えて機能評価に用いている.たと えば Aghakhani ら1)は,grade ⅠをⅠa.gait
normal⊘nor-mal professional activityと,Ⅰb.running is impossible⊘ or moderate sensorimotor deficit⊘moderate discomfort in professional activityの 2 つに分類し,神経症状の少ない 症例に対して質の高い手術治療などの評価を適切に反映 させるよう工夫を行っている.また,Shrivastava ら34)
は,McCormick classification に grade Ⅴとして paraple-gia or quadripleparaple-gia,even w⊘flickering movement を加え るなどしている.いずれの McCormick classification にお 2
3 Table 3 McCormick classification
Grade Definition
Ⅰ Neurologically normal;mild focal deficit not significantly affecting function of involved limb;mild spasticity or reflex abnor-mality;normal gait.
Ⅱ Presence of sensorimotor deficit affecting function of involved limb;mild to moderate gait difficulty;severe pain or dysesthetic syndrome impairing patientʼs quality of life;still function & ambulates independently.
Ⅲ More severe neurological deficit;requires cane⊘brace for ambulation or significant bilateral upper⊖extremity impairment;may or may not function independently.
いても,評価者は医療側であり主観的な要素が持ち込ま れる可能性はある.
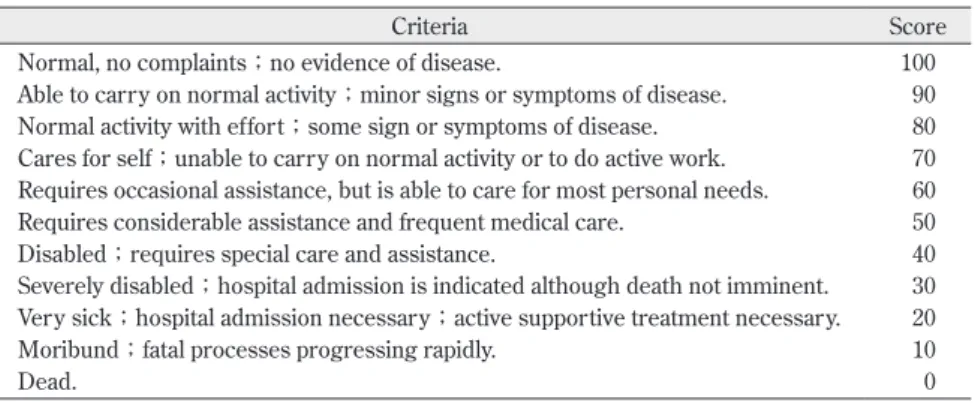
2 )Karnofsky Performance Status(KPS)20)(Table 4) 1949 年 Karnofsky らが悪性腫瘍に対する化学療法の効 果判定評価に用いた scale である.脊椎脊髄疾患分野で は転移性腫瘍の評価法として用いられることが多い.日 常生活活動度を,制限なしで社会活動可能を grade 0, 100%とし,0~4 の 20%ずつ 5 grade に分類したうえで それぞれの grade をさらに 10%ずつ細分化して表現する (grade 0:100%,90%,grade 1:80%,70%,……, grade 4:20%,10%の表記).悪性腫瘍という背景のた め Kaplan⊖Meire 法21)を用いた生存曲線の提示もあわせ て行われることが多い.
3 )Aminoff Logue Scale(Table 5)
1974 年 Aminoff ら4)が脊髄血管奇形の臨床症状につい
て報告した際に用いた神経機能評価法である.歩行機能 と排尿,排便機能に的を絞った評価法で,歩行機能 (gait)を軽症 1~重症 5 の 5 grade,排尿機能(micturi-tion),排便機能(bowel)をそれぞれ 1~3 の 3 grade に 分類する.上肢機能は反映されず,胸腰髄レベル以下の 疾患についての機能評価法である.脊髄血管性疾患の評 価に多用されるほか,腫瘍性疾患の際にも使用されるこ とがある.
4 )Modified Rankin Scale(Table 6)
脳血管障害の際に用いられることの多い機能評価法 Table 5 Aminoff Logue Scale
Grade Definition
Gait 1 Onset of leg weakness, abnormal stance or gait, w⊘o restriction of locomotor activity. 2 Restricted exercise tolerance.
3 Requires 1 stick or some support for walking. 4 Unable to stand, confined to bed or wheelchair. Micturition 1(Mild) Hesitancy, urgency, or frequency.
2(Moderate) Occasional urinary incontinence or retention. 3(Severe) Total urinary incontinence or persistent retention. Bowel 1(Mild) Constipation.
2(Moderate) Occasional fecal incontinence or severe intractable constipation. 3(Severe) Fecal incontinence.
Table 6 Modified Rankin Scale
Score Definition
0 No symptom at all.
1 No significant disability despite symptoms;able to carry out all usual duties and activity.
2 Slight disability;unable to carry out all previous activities, but able to look after own affairs without assistance. 3 Moderate disability;requiring some help, but able to walk without assistance.
4 Moderate severe disability;unable to walk without assistance and unable to attend to own bodily needs without assistance. 5 Severe disability;bedridden, incontinent and requiring constant nursing care and attention.
6 Death.
Table 4 Karnofsky Performance Status
Criteria Score
Normal, no complaints;no evidence of disease. 100 Able to carry on normal activity;minor signs or symptoms of disease. 90 Normal activity with effort;some sign or symptoms of disease. 80 Cares for self;unable to carry on normal activity or to do active work. 70 Requires occasional assistance, but is able to care for most personal needs. 60 Requires considerable assistance and frequent medical care. 50 Disabled;requires special care and assistance. 40 Severely disabled;hospital admission is indicated although death not imminent. 30 Very sick;hospital admission necessary;active supportive treatment necessary. 20 Moribund;fatal processes progressing rapidly. 10
で,1957 年 Rankin31)が報告したものである.0:no
symp-tom at all,1:no significant disability despite sympsymp-tom, 2:slight disability,3:moderate disability,4:moderately severe disability,5:severe disability の 6 grade で評価す るが39),original では grade 0 が存在しない 1~5 の分類 であった.退院時評価をするために grade 6:dead を追 記し表現されることもある.日本版 modified Rankin scaleも提示されており32),その信頼性評価も行われて いる33).脊髄血管障害性疾患の評価にたびたび用いられ る.個々の部位の運動機能,知覚障害などは全く考慮さ れず,介助の観点から評価したものといえる.
5 )American Spinal Injury Association(ASIA) Impairment Scale(Table 7)
ASIA Impairment Scale(AIS)は 1984 年 American Spinal Injury Association(ASIA)が標準的な分類として 発表したものがはじまりであり2),10 の key となる筋に
0~5 点の幅で index score をつけ functional ability として いる.元来の ASIA Impairment Scale はほぼ Frankel gradeに等しいが,Frankel C と Frankel D を Manual
Muscle Testing(MTT)の 3 で分類したものである.ま た,感覚機能については,score はつけずに最も頭側の 正常レベルを記載することとしていた.その後1989年に 改訂され3),評価の信頼性の検証も行われ30),1992 年
ASIAは International Medical Society of Paraplegia (IMSOP)とともにさらに改訂を加えた新しい scoring
systemを提示した5).これは ASIA Impairment Scale に
0~2 点幅で motor score index と sensory examination scoreの評価を加え,さらに機能評価法の 1 つである Functional Independence Measure(FIM)7)を組み込んだ
ものである.FIM は機能障害の程度を評価するものであ り,食事摂取,入浴,着替え,排泄といった self⊖care, 移動,伝達能力や認知能力など 18 項目で ADL を評価し たものである.
現在,推奨される評価法は 1996 年に ASIA⊘IMSOP か ら提示された ASIA scoring system6)であり,ASIA
impair-ment scale,ASIA motor index score,ASIA sensory score に FIM を加えたもので,評価法としては最も妥当である と考えられている25).実際の評価は煩雑であるが,個々
Table 7 ASIA Impairment Scale(AIS)
A=Complete. No sensory or motor function is preserved in the sacral segments S4⊖5.
B=Sensory Incomplete. Sensory but not motor function is preserved below the neurological level and includes the sacral segments S4⊖5(light touch or pin prick at S4⊖5 or deep anal pressure)AND no motor function is preserved more than three levels below the motor level on either side of the body.
C=Motor Incomplete. Motor function is preserved at the most caudal sacral segments for voluntary anal contraction(VAC)OR the patient meets the criteria for sensory incomplete status(sensory function preserved at the most caudal sacral segments(S4⊖S5)by LT, PP or DAP), and has some sparing of motor function more than three levels below the ipsilateral motor level on either side of the body.(This includes key or non⊖key muscle functions to determine motor incomplete status.)For AIS C⊖less than half of key muscle functions below the single NLI have a muscle grade ≥3.
D=Motor Incomplete. Motor incomplete status as defined above, with at least half(half or more)of key muscle functions below the single NLI having a muscle grade ≥3.
E=Normal. If sensation and motor function as tested with the ISNCSCI are graded as normal in all segments, and the patient had prior deficits, then the AIS grade is E. Someone without an initial SCI does not receive an AIS grade.
LT=light touch, PP=pin⊖prick, DAP=deep anal pressure, NLI=neurological level of injury, ISNCSCI=International standards for neuro-logical classification of spinal cord injury, AIS=ASIA impairment scale
Table 8 Frankel grade
Grade Definition
Complete(A) This means that the lesion was found to be compete both motor and sensory below the segmental level marked. If there was an alteration of level but the lesion remained complete below the new level, then the arrow would point up or down the'complete'column.
Sensory only(B) This implies that there was some sensation present below the level of the lesion but that the motor paralysis was complete below that level. This column does not apply when there is a slight discrepancy between the motor and sensory level but does apply to sacral sparing.
Motor Useless(C) This implies that there was some motor power present below the lesion but it was of no practical use to the patient. Motor Useful(D) This implies that there was useful motor power below the level of the lesion. Patients in this group could move the
lower limbs and many could walk, with or without aids.
Recovery(E) This implies that the patient was free of neurological symptoms, i. e. no weakness, no sensory loss, no sphincter dis-turbance. Abnormal reflexes may have been present.
の筋力,知覚障害の分布など疾患の局在に応じた評価が 可能であること,ADL の評価があわせて行える点など利 用価値は高い.
6 )Frankel grade9)(Table 8),modified Frankel
grade24) 1969 年に Frankel らが初めて報告した急性脊髄損傷に おける神経学的評価スケールである.A~E の 5 段階で 評価を行い,grade A は運動機能,感覚機能ともに完全 消失しているもの,grade B は障害レベル以下の感覚機 能のみが残存しているもの,grade C は障害レベル以下 の運動機能,感覚機能が残存しているが実用的ではない もの,grade D は障害レベル以下の運動機能が実用的に 近いもの,grade E は運動機能,感覚機能とも正常なも の,に分類している.簡便であり 1970~80 年代に多用さ れたが,個々の grade においても相当な幅があること, grade Cと D との相違が不明確であることなどから, 1979年 Lucas らによって改訂された(modified Frankel grade).これは 14 の筋群を評価の対象とし,motor
func-tionを評価・予測するものであったが汎用されず,
American Spinal Injury Associationによって改訂され ASIA scoring systemの motor index score へと受け継が れている.
8
.おわりに
以上,頚椎変性疾患,腰椎変性疾患,脊髄脊椎腫瘍性 疾患,脊髄血管障害性疾患,脊椎脊髄外傷性疾患に対す る機能評価法について解説した.各評価法にはその信頼 性が評価されたものもあるが,疾患の特異性のため慣習 として用いられてきたものもある.後者についての妥当 性は今後の信頼性評価研究によることとなるが,可能な 限り同じ評価法を用いて検討を加えておくことは重要で ある. 各研究によって異なる評価法を用いることは,症例数 の分散と相まって今後の治療効果判定に大きく影響を及 ぼしてしまう可能性もある.現時点でも信頼性の危惧さ れるものが内在されている可能性はあるが,ここに記載 した各評価法を研究目的に応じて適切に取捨選択し評価 を行うべきと考える. 文 献1) Aghakhani N, David P, Parker F, et al:Intramedullary spinal epndymomas:analysis of a consecutive series of 82 adult cases with particular attention to patients with no preoperative neuro-logical deficit. Neurosurgery 62:1279⊖1286, 2008
2) American Spinal Injury Association:Standards for neurological classification of spinal injury patients. Chicago, ASIA, 1984 3) American Spinal Injury Association:Standards for neurological
classification of spinal injury patients. Chicago, ASIA, 1989 4) Aminoff MJ, Logue V:Clinical features of spinal vascular
mal-formations. Brain 97:197⊖210, 1974
5) ASIA⊘IMSOP:Standards for Neurological and Functional Clas-sification of Spinal Injury⊖Revised 1992. Chicago, ASIA, 1992 6) ASIA⊘IMSOP:Standards for Neurological and Functional
Clas-sification of Spinal injury⊖Revised 1996. Chicago, ASIA, 1996 7) Ditunno JF Jr, Young W, Donovan WH, et al:The international
standards booklet for neurological and functional classification of spinal cord injur y. American Spinal Injur y Association.
Paraplegia 32:70⊖80, 1994
8) Fairbank JC, Pynsent PB:The Oswestry Disability Index.
Spine 25:2940⊖2952, 2000
9) Frankel HL, Hancock DO, Hyslop G, et al:The value of pos-tural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Ⅰ. Paraplegia 7: 179⊖192, 1969
10) Fujiwara A, Kobayashi N, Saiki K, et al:Association of the Japanese Orthopaedic Association score with the Oswestry Disability Index, Roland⊖Morris Disability Questionnaire, and short⊖form 36. Spine 28:1601⊖1607, 2003
11) Fukuhara S, Bito S, Green J, et al:Translation, adaptation, and validation of the SF⊖36 Health Survey for use in Japan. J Clin
Epidemiol 51:1037⊖1044, 1998
12) Fukui M, Chiba K, Kawakami M, et al:JOA back pain evalua-tion quesevalua-tionnaire:initial report. J Orthop Sci 12:443⊖450, 2007
13) Fukui M, Chiba K, Kawakami M, et al:Japanese Orthopaedic Association Back Pain Evaluation Questionnaire. Part 2. Verifi-cation of its reliability:The Subcommittee on Low Back Pain and Cervical Myelopathy Evaluation of the Clinical Outcome Committee of the Japanese Orthopaedic Association. J Orthop
Sci 12:526⊖532, 2007
14) Ghogawala Z, Resnick DK, Watters WC 3rd, et al:Guideline update for the performance of fusion procedures for degenera-tive disease of the lumbar spine. Part 2:Assessment of func-tional outcome following lumbar fusion. J Neurosurg Spine 21:7⊖13, 2014
15) Guirado VM, Taricco MA, Nobre MR, et al:Quality of life in adult intradural primary spinal tumors:36⊖Item Short Form Health Sur vey correlation with McCormick and Aminoff⊖ Logue scales. J Neurosurg Spine 19:721⊖735, 2013
16) 原 慶宏,松平 浩,寺山 星,他:日本語版 Zurich claudi-cation questionnaire(ZCQ)の開発 言語的妥当性を担保し た翻訳版の作成.整形外科 61:159⊖165,2010
17) Haro H, Maekawa S, Hamada Y:Prospective analysis of clinical evaluation and self⊖assessment by patients after decompres-sion surgery for degenerative lumbar canal stenosis. Spine J 8:380⊖384, 2008
18) Hirabayashi K, Miyakawa J, Satomi K, et al:Operative results and postoperative progression of ossification among patients with ossification of cervical posterior longitudinal ligament.
Spine 6:354⊖364, 1981
19) Kadoya S:Grading and scoring system for neurological func-tion in degenerative cervical spine disease―Neurosurgical Cervical Spine Scale. Neurol Med Chir(Tokyo) 32:40⊖41, 1992
20) Karnofsky DA:Evaluation of Chemotherapy Agents. NY, Colombia University Press, 1949, pp191⊖205
21) Kaplan EL, Meire P:Nonparametric estimation from incom-plete observations. J Am Stat Assoc 53:457⊖481, 1958 22) 金 景成,井須豊彦:脊髄外科研究に用いられるスコアリン
グシステムおよびその特徴② 腰椎疾患の評価システム.脊 髄外科 29:18⊖25,2015
23) 金 景成,井須豊彦:脊髄脊椎外科の Scoring(NCSS,JOA など)について.高安正和編:脳神経外科エキスパート.脊 髄・脊椎基本編.東京,中外医学社,2012,pp64⊖66 24) Lucas JT, Ducker TB:Motor classification of spinal cord
inju-ries with mobility, morbidity and recovery indices. American
Surgeon 45:151⊖158, 1979
25) Maynard FM Jr, Bracken MB, Creasey G, et al:International Standards for Neurological and Functional Classification of Spinal Cord Injury. American Spinal Injury Association. Spinal
Cord 35:266⊖274, 1997
26) McCormick PC, Torres R, Post KD, et al:Intramedullary epen-dymoma of the spinal cord. J Neurosurg 72:523⊖532, 1990 27) Mousavi SJ, Parnianpour M, Mehdian H, et al:The Oswestry
Disability Index, the Roland⊖Morris Disability Questionnaire, and the Quebec Back Pain Disability Scale:translation and validation studies of the Iranian versions. Spine 31:E454⊖ 459, 2006
28) Nurick S:The pathogenesis of the spinal cord disorder associ-ated with cervical spondylosis. Brain 95:87⊖100, 1972 29) Patrick DL, Deyo RA, Atlas SJ, et al:Assessing health⊖related
quality of life in patients with sciatica. Spine 20:1899⊖1908, 1995
30) Priebe MM, Waring WP:The interobserver reliability of the revised American Spinal Injury Association standards for neu-rological classification of spinal injury patients. Am J Phys Med
Rehabil 70:268⊖270, 1991
31) Rankin J:Cerebral vascular accidents in patients over the age of 60. Ⅲ. Diagnosis and treatment. Scott Med J 2:200⊖215, 1957
32) 篠原幸人編:脳卒中治療ガイドライン 2009:東京,協和企 画,2009,p350
33) Shinohara Y, Minematsu K, Amano T, et al:Modified Rankin Scale with expanded guidance scheme and interview question-naire:interrater agreement and reproducibility of assessment.
Cerebrovasc Dis 21:271⊖278, 2006
34) Shrivastava RK, Epstein FJ, Perin NI, et al:Intramedullary spinal cord tumors in patients older than 50 years of age
:man-agement and outcome analysis. J Neurosurg Spine 2:249⊖ 255, 2005
35) Stucki G, Daltroy L, Liang MH, et al:Measurement properties of a self⊖administered outcome measure in lumbar spinal ste-nosis. Spine 21:796⊖803, 1996 36) 鈴木 恒,馬見塚尚孝,芋生祥之,他:腰部脊柱管狭窄症患 者に対する日本語版チューリッヒ跛行質問票と 6 分間歩行試 験の試用評価と基準関連妥当性検証.J Spine Res 4:63⊖67, 2013 37) 田村睦弘,松本守雄,中村雅也,他:腰椎変性疾患患者にお ける SF⊖36 を用いた QOL の評価.臨整外 39:781⊖784, 2004
38) Tuli S, Yerby S, Katz JN:Methodological approaches to devel-oping criteria for improvement in lumbar spinal stenosis sur-gery. Spine 31:1276⊖1280, 2006
39) van Swieten JC, Koudstaal PJ, Visser MC, et al:Interobserver agreement for the assessment of handicap in stroke patients.
Stroke 19:604⊖607, 1988
40) Vernon H, Mior S:The Neck Disability Index:a study of reli-ability and validity. J Manipulative Physiol Ther 14:409⊖415, 1991
41) 渡邊水樹,花北順哉,高橋敏行:脊髄外科研究に用いられる スコアリングシステムおよびその特徴③ 痛みと脊髄損傷, 神経因性膀胱に関する評価法システム.脊髄外科 29:139⊖ 146,2015
42) Watters WC 3rd, Baisden J, Gilbert TJ, et al:North American Spine Society. Degenerative lumbar spinal stenosis:an evi-dence⊖based clinical guideline for the diagnosis and treatment of degenerative lumbar spinal stenosis. Spine J 8:305⊖310, 2008 43) 安田宗義:脊髄外科研究に用いられるスコアリングシステム およびその特徴 頚椎疾患の評価システム.脊髄外科 28: 246⊖251,2014 44) 腰痛の治療評価法で有用なものは何か.日本整形外科学会診 療ガイドライン委員会腰痛診療ガイドライン策定委員会:腰 痛診療ガイドライン 2012.東京,南江堂,2012,pp64⊖66 45) 腰痛疾患治療成績判定基準委員会(委員長 井上駿一):日整 会誌 60:905⊖911,1986