あらゆる疾病対策の基本は、その病気と対策について、一人でも
多くの一般国民に、少しでも早く正しく知っていただき、必要な対策
を行っていただくことにある。そのために、本やパンフレットが刊行
され、色々な催しが開催され、テレビやラジオを通じての働きかけも
行われている。エイズとその対策も例外ではない。しかし、一人ひと
りの人がある病気に対して感じ、あるいは持つ悩みや疑問は、本や
パンフレット、講演会、ラジオやテレビの番組を見ただけでは解決
されない。ことに、エイズのように差別や偏見が残念ながらまだ
かなり存在する病気の場合には、両親や友人、あるいは学校の教師
にも手軽に聞くことは難しい。そこで重要な役割を果たすのが保健
所や企業や学校の保健室で受ける相談、そして当財団を含めて全国
各地で行われている電話での相談である。
HIV に感染してしまった方、あるいはエイズを発症した方の場合
は、問題はもっと深刻になる。詳しい検査をどこで受ければよいの
か、家族への告知をどうすればよいか、エイズを発症していても、
適切な治療を受ければ、ほぼ通常の社会生活を送れるといっても、
そのためにはどこで治療するのか、その費用はどうすればよいのかな
ど多くの難問を抱え、これに対応するためには、医師や看護師だけ
でなく、多くの職種の方がチームを作って対応せねばならない。相談
内容も多岐にわたることになる。
このように、あらゆる場面で HIV 感染やエイズについて相談を
受ける方々のために用意したのが、今回刊行した「エイズ相談マニュ
アル」である。2003 年に、当財団は「エイズ相談マニュアル事例集」
まえがき
進歩も著しい。前回のマニュアルでは、エイズとその対策の動きの早
さを考慮して、差し替えが可能なリーフレット方式としたが、実際に
購入していただいた方の総てを把握して、新しい知見が出るたびに、
その部分だけを差し替えることはできないことが判明したので、今回
はまとまった一冊の本にして出版し、適切な時期に改訂版を出す形を
とることとした。
今回のマニュアルでは、全体を「基礎知識」、「相談のヒント」、
「 情 報 」 の 3 編 に 分 け、それぞれ 専 門 の 方 に 執 筆 をお 願 いした。
特に「第 3 編 情報」には、特別な相談対象と対応する場合留意せねば
ならないポイント、さらに最近の話題まで掲載した。
実際に相談を受けていると、かなり熟練した方でも、自分の知ら
ないことについて相談されることも希ではないと思われる。その場合、
ちょっと待っていただいて、本書の目次から該当する項目を見つけ
出して、専門家の見解はこうですという形で答えていただくのに
ご活用いただければ幸いである。
本書が相談を担当される方々に活用され、わが国のエイズ対策が
一歩でも、二歩でも進むことを祈念している。
財団法人 エイズ予防財団
会長
島尾忠男
目
次
Ⅰ
基礎知識編
第一章 相談に役立つ基礎知識
6 1.HIV/AIDS の疫学、治療の実際 6 2.HIV 検査について 20 3.性感染症について 28 4.活用できる福祉制度 35第二章 利用者の心理とその対応
40 1.HIV 検査利用者の心理状況とその対応のポイント 40 2.HIV 陽性者の心理状況とその対応のポイント 46 3.精神症状の理解とその対応~電話相談の困難事例を中心に 56Ⅱ
相談のヒント編
第一章 相談とは何か
62 1.相談の基本姿勢 62 2.電話相談の特徴と課題 65 3.相談という援助の限界: スーパービジョン、紹介(リファー)、ネットワークという対処の方法 71第二章 援助・相談体制をめざして
75 1.チーム医療 75 2.地域で活動するということ:ネットワークづくり 79 3.各職種別の相談への姿勢 ~その役割や課題 83 ● 看護の立場から──83 ● 保健行政の立場から──85 ● カウンセラーの立場から──88 ● ソーシャルワーカーの立場から──90 ●NPO の立場から──92Ⅲ
情報編
第一章 トピックス
97 <相談の対象層:それぞれの課題と相談で留意するポイント>第二章 Q & A
128 ● 血友病──97 ● ゲイ男性──99 ● 女性──103 ● セックスワーカー──105 ● 外国人──107 ● 中高年──109 ● 高齢者──112 ● 職場とエイズ──114 ● 薬物使用とHIV──116 ● HIV 検査相談──120 ● 世界のエイズ問題と日本──124 <エイズの最近のテーマ>2 まえがき
157
158
159 附録 情報一覧 執筆者一覧 あとがき
基礎知識編
第 1 章 相談に役立つ基礎知識
1. HIV・エイズの疫学、治療の実際 2. 検査について 3. 性感染症について 4. 活用できる福祉制度第 2 章 利用者の心理とその対応
1. HIV 検査利用者の心理状況とその対応のポイント 2. HIV 陽性者の心理状況とその対応のポイント 3. 精神症状の理解とその対応 ~電話相談の困難事例を中心に~Ⅰ
第1章
1
HIV/AIDSの疫学
治療の実際
相談に役立つ
基礎知識
●
●
HIV/AIDS とは
●
●
1)HIV/AIDS を理解するための基本用語
❶ HIV(エッチ・アイ・ヴイ)Human Immunodeficiency Virus(ヒト免疫不全ウイルス)の略称でウイルスの名前です。 細菌は自らの力で分裂することによって増殖しますが、ウイルスは細菌よりさらに小さく、ほ かの生き物の細胞に感染することによってしか生きることができません。ウイルスは細胞に感 染した後、その構成成分は一旦バラバラになり、大量に新たなウイルスを複製することによっ て増殖します。ウイルスが感染した細胞は、多くの場合その機能が破壊されて死に至りますが、 HIV の場合は「CD4 陽性リンパ球」という免疫機能の中枢的な細胞に感染することにより、数 年〜十数年の経過で免疫機能を破壊します。 ❷ AIDS(エイズ)
Acquired Immunodeficiency Syndrome(後天性免疫不全症候群)の略称で病気の名前です。 HIV 感染によって免疫力が低下し、厚生労働省の指定する23の合併症(日和見感染症)のいずれ かを発症した状態を指します。したがって、HIVに感染してもただちにエイズを発症するわけで はありませんし、免疫機能が低下しても日和見感染症を発症しない限りエイズではありません。
相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1 ❸ 免疫系と CD4 陽性リンパ球 免疫系とは「自己」と「非自己」を区別するシステムのことですが、一般的には病原体(病気 の原因となる微生物)が体の中に入り込んだとき、その病原体の増殖を抑制し排除するシステ ムを指します。 病原体に対する特異的免疫系は、きわめて巧妙なネットワークによりつくられており、その 主役はリンパ球(B 細胞・T 細胞)とマクロファージです。マクロファージは侵入してきた病 原体や異物を消化し、ヘルパー T 細胞(CD4 陽性 T 細胞)にその情報を伝える「抗原提示」と いう役目を果たしています。抗原提示された CD4 陽性 T 細胞は、さまざまなサイトカインを 放出して、免疫系を調節する役割を果たしており、免疫系をコントロールしています。 図 1 白血球の分類と CD4 陽性 T 細胞の位置 リンパ球 T細胞 B細胞 CD4陽性T細胞 (700∼1500) CD8陽性T細胞 好中球 好酸球 好塩基球 単球 通常の検査データでは、リンパ球数は白血球 に対する割合(%)で表 示され、C D 4 陽 性 T細胞数(単に「CD4」と表わすことが多い) はリンパ球に対する割合(%)で表示される。 したがって、C D 4 数=白血 球 数×リンパ 球 (%)×CD4(%)で計算され、「CD4:250」と いうように表記される。 白血球 ❹ 日和見感染症 免疫機能が低下したときに発症する感染症で、その多くは免疫系が正常に機能していれば、 人体に害を与えない病原体によって起こります。感染症の中には、白血球や液性免疫がその防 御に大きな役割を果たしているものが多いのですが、細胞内に入り込んで増殖するタイプの感 染症では、白血球や免疫グロブリンが病原体に接触することができず、細胞性免疫がその防御 に大きな役割を果たします。 HIV 感染症においては、通常血液1μℓ(mm3)中に 700 〜 1500 個程度ある CD4 が、おおむ ね 200 以下になると、日和見感染症を発症しやすくなります。CD4 が減少するにしたがい、 細胞性免疫の方がより強く障害されるので、HIV 感染に合併する日和見感染症の多くは細胞 内寄生性感染症です。このため、通常の細菌性肺炎に罹患することなく、突然ニューモシス ティス肺炎(カリニ肺炎)を発症して、HIV 感染が判明するといった症例を経験することにな ります。
表 1 厚生労働省の指定する 23 の AIDS 指標疾患 A. B. C. D. E. F. 真菌感染症 原虫感染症 細菌感染症 ウイルス感染症 悪性腫瘍 その他 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 23. カンジダ症 クリプトコッカス症 コクシジオイデス症 ヒストプラズマ症 ニューモシスティス肺炎 トキソプラズマ症 クリプトスポリジウム症 イソスポラ症 化膿性細菌感染症 サルモネラ菌血症 活動性結核 非結核性抗酸菌症(MAC)全身播種した場合など 反復性肺炎 サイトメガロウイルス(CMV)感染症 単純ヘルペス感染症 進行性多巣性白質脳症 カポジ肉腫 原発性脳リンパ腫 非ホジキンリンパ腫 浸潤性子宮頸癌 リンパ性間質性肺炎 HIV脳症 HIV消耗性症候群 (食道・気管支・肺など) (肺以外) (全身播種した場合など) (全身播種した場合など) (カリニ肺炎) (生後1か月以降) (1か月以上持続する下痢) (1か月以上持続する下痢) (13歳未満で再発するもの) (再発を繰り返すもの) (粘膜・皮膚潰瘍が持続) (PML) ❺ レトロウイルス ウイルスの基本構造は単純で、遺伝子をたんぱく質の殻で包んだだけのものです。遺伝子に は DNA(デオキシリボ核酸)と RNA(リボ核酸)の 2 種類があり、すべてのウイルスは、遺 伝子として DNA または RNA の一方のみを持っています。ふつうの細胞では、まず DNA の持 つ遺伝情報が RNA に「転写」されるのに対し、遺伝子として RNA を持つ HIV は「逆転写酵素」 を持ち、遺伝情報が RNA から DNA に「逆転写」されるところからウイルスの複製が始まるの で、RNA ウイルスのことは「レトロ(逆の)ウイルス」と呼ばれます。そのため、HIV 感染症 に対する抗ウイルス治療のことを、抗レトロウイルス療法:anti-retroviral therapy=ART と 言います。 ❻ ウイルス量(HIV-RNA) HIV に感染すると、血液中にウイルスが検出されるようになりますが、ウイルス量が多いほ ど免疫力が早く低下することが予測されます。血中のウイルス量は、Viral load(VL)とも言い、 抗 HIV 治療の効果を判定する重要な指標です。血液 1ml 中に存在するHIV-RNAの数を、PCR という特殊な方法で増幅させて測定するもので、単位は copies/ml、35000 は「3.5 × 104」と表記 します。 ただし、HIV はリンパ節などの中でも増殖しており、血中ウイルス量が体内全体のウイルス 量を表すわけではありません。また、PCR を用いた測定法は、ウイルスの RNA を増幅させて 定量するために誤差も大きく、一桁(10 倍あるいは 10 分の 1)の変化でないと有意な変化とは 言えません。治療が成功すると「検出限界以下」という結果となりますが、現在の測定限界は 40copies/ml であり、血中にウイルスがいないことを示すわけではありません。
相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1 図 2 に示すのは、治療しなかった場合の臨床経過です。エイズ発症前に抗ウイルス治療を 行った場合には、無症状な期間が大幅に延長されます。また、エイズ発症後に抗ウイルス治療 を開始しても、多くの場合、免疫機能の回復は可能です。感染してから免疫機能低下が明らか になるまでの間は、以前は「潜伏期」と考えられ、HIV はリンパ節などの中で「潜伏」してい ると考えられていました。最近では、この「潜伏期」に見える期間にも、HIV はきわめて活発 に複製を繰り返して、1 日に 100 億個産生され、6 〜 8 時間生存し、感染を受けた CD4 細胞は 2 〜 3 日で死滅すると考えられています。HIV 感染後の通常の経過としては、 ①感染急性期:HIV に感染して 3 〜 6 週間、HIV に対する抗体が産生される過程で、発熱・ リンパ節腫脹・肝酵素上昇・皮疹などの症状が現れることが多くあります。 ② CD4 < 500:軽度の免疫機能低下:帯状疱疹・結核などの疾患にかかりやすくなります。 これらは、HIV に感染していない人でも、加齢や術後などの免疫力低下状態で発症しやすい 疾患です。 ③ CD4 < 200:免疫不全状態:ニューモシスティス肺炎(カリニ肺炎)・食道カンジダと いった、HIV 感染症に特徴的な日和見感染症にかかりやすくなります。かつては、感染者の半 数以上がニューモシスティス肺炎を発症しました。 ④ CD4 < 100:進行した免疫不全状態:サイトメガロウイルス(CMV)による網膜炎・非 結核性抗酸菌(MAC)感染症・進行性多巣性白質脳症(PML)など、HIV 感染症にしか見ら れない日和見感染症が出現します。 図 2 HIV 感染症の臨床経過(治療しなかった場合) 数年∼十数年は無症状 感染 CD4細胞数 CD4 1000 500 200 0 抗ウイルス治療により CD4は回復する 結核・帯状疱疹・ カンジダ症などが 起こりやすくなる ニューモシスティス肺炎などHIVに 特徴的な疾患が起こりやすくなる サイトメガロ感染症・非結核性抗酸菌症・PMLなど HIV以外では見られない疾患が起こりやすくなる
●
●
HIV の感染経路
●
●
HIV に感染している人の体の中で、HIV が存在するのは血液・精液・腟分泌物・母乳に限ら れ、唾液・汗・尿・便などに HIV が含まれることはありません。一方、HIV を含む体液が体 に侵入する経路は主に粘膜であり、皮膚から HIV が侵入することはありません。1)性行為での感染
表 2 はコンドームを使用しない性行為を想定したものです。ほかの性感染症による潰瘍など の傷があると、感染の可能性は高くなります。腟性交ではペニス→腟、腟→ペニスいずれの 方向にも感染の可能性がありますが、精液の方が腟分泌物よりも多くのウイルスを含むため、 ペニス→腟の方が感染する可能性は高くなります。肛門性交ではペニス側が HIV 陽性の場合、 精液が長時間直腸内に留まるため、感染の可能性が高くなります。一方肛門側が HIV 陽性の 場合、直腸粘膜の損傷による出血により、やはり感染の可能性は高くなります。 抗ウイルス治療によって血中のウイルス量が減少しても、精液中のウイルス量が低下すると は限らず、感染の可能性が低くなるかどうか、十分なデータはありません。 表 2 さまざまな行為における HIV 感染の可能性 口 男性性器 女性性器 肛門・直腸 性用具の共用(ディルドなど) 注射針・注射器 の共用 口(キス) 男性性器(フェラチオ) 女性性器(クンニリングス) 肛門(リミング) 口(フェラチオ) 女性性器(腟性交) 肛門(アナルセックス) 口(クンニリングス) 男性性器(腟性交) 口(リミング) 男性性器(アナルセックス) × 唾液にHIVは含まれず感染しない。 ○ HIVを含む精液−口腔粘膜 ◎ HIVを含む精液−腟粘膜 ◎ HIVを含む精液−肛門・直腸粘膜 ○ HIVを含む腟分泌物−口腔粘膜 ◎ HIVを含む腟分泌物−ペニスの先・尿道 ○ 肛門から出血した血液−口腔粘膜 ◎ 直腸肛門からの出血−ペニスの先・尿道 ○ 感染の可能性あり ◎ 注射針に残っている血液が血管内に入り 感染の可能性が高い。 陽性の人 感染する可能性のある人 感染の可能性 可能性が高い◎ 可能性あり○ 可能性なし×相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1
2) 血液を介した感染
かつて、非加熱血液製剤により多くの血友病患者が HIV に感染しましたが、現在の日本で は、輸血による感染はほぼ根絶されました。注射を自ら行う人々(IDU)の間での注射器共用 による HIV 感染は、世界での主要な感染経路のひとつとなっており、多くの国々で使い捨て 注射器の交換プログラムが実施されています。 表 3 血液を介した HIV 感染経路 輸血 注射器の共用 医療での針刺し事故 HIVが混入した血液を輸血すれば、90%以上の確率で感染が成立。 1999年以降NAT(核酸増幅検査)によるスクリーニングの強化に より、日本の輸血製剤はきわめて安全になったが、2004年に輸血に よるHIV感染が起こっている。 麻薬・覚醒剤などの静脈内薬物使用において、感染者と注射器を共用 することにより、30%以上の確率で感染が成立する。 針刺し事故での感染率は0.3%とされているが、事故後の予防内服に より、感染率を大幅に低減することができることが証明されている。3)母子感染
母親が HIV に感染している場合、妊娠出産の過程で子どもに HIV が感染する確率は 25 〜 30%とされてきましたが、妊娠中の抗ウイルス剤の内服・37 週で帝王切開・手術中の抗ウイ ルス剤の点滴・新生児に抗ウイルス剤を投与・哺乳の禁止、といった対策により、母子感染を ほとんどゼロとすることができるようになりました。しかし、世界の多くの国々では、母子感 染が主要な感染経路のひとつであることに変わりはありません。 表 4 母から児への HIV 感染様式と感染予防対策 胎盤を通じた感染 出産時の感染 母乳感染 妊 娠 中 に も 経 胎 盤 的 に 感 染 す る 可 能 性 が あ る が 、 妊 娠 初 期 か ら 抗 ウイルス剤を内服して、血中ウイルス量を減らすことにより予防できる。 母子感染における主要経路と考えられているが、以下の予防策が有効。 ● 37週前後で選択的帝王切開 ● 分娩中に抗ウイルス剤を点滴 ● 新生児に抗ウイルス剤を投与 哺乳の禁止で予防できる。●
●
HIV 感染症の治療
●
●
1)HIV 感染症の治療
● 抗 HIV 治療:抗 HIV 薬を内服することにより、ウイルスの増殖を抑える治療です。治療 により免疫機能の維持、一度低下した免疫機能の改善が期待できます。 ● 日和見感染症の治療:日和見感染症が発症すれば、抗生剤などによる治療が必要となりま す。CD4 < 200 になれば、起こってくる日和見感染症は予測できるので、予防と早期発見 が重要です。2)抗 HIV 治療開始の時期
表 5 は、は、「HIV 感染症『治療の手引き』〈第 12 版〉」で推奨されている抗 HIV 治療の開 始基準です。 表 5 最新の抗 HIV 療法の治療開始基準 臨床症状・CD4数 推 奨 • AIDS発症 • CD4<200 • CD4:200∼350 • HIV陽性妊婦 • HIV腎症の患者 • HBV感染の治療を必要とするHIV・HBV重複感染患者 • CD4>350で上記以外の場合 結論が出ていない 抗HIV療法開始を推奨 (AIDS発症およびCD4<200では、 CD4:200∼350の患者に対し てよりも推奨度が強い) 図 3 治療開始時期の考え方 感染 治療した場合 無治療の場合 CD4は十分 上昇し予後は あまり変わらない。 CD4 は十分上昇 しないこともある。 日和見感染症を 発症する危険がある。 CD4 1000 500 200相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1 CD4 が高いうちに治療を始めれば、ウイルスの増殖を早期に抑制して免疫機能を保持でき、 無症候の期間を延長できるという利点がありますが、抗ウイルス剤の内服期間が長くなれば副 作用が蓄積したり、将来抗ウイルス剤の選択肢の範囲が狭くなるという欠点があります。一 方、早期から治療を始めても、ウイルスを体内から駆逐することは困難であること、CD4 があ る程度(200 〜 350 まで)低下してから治療を開始しても、免疫機能の改善が得られることが 明らかになってきました。しかし、CD4 が 200 以下になるまで治療開始を延期すると、免疫機 能の十分な改善が得られなかったり、日和見感染症を発症する可能性があるため、CD4 が 200 〜 350 の範囲で治療を開始するのが適切であると考えられるようになっています。 どの時点で治療を開始するにしても、治療効果は服薬のアドヒアランス(確実に内服を続け ること)に大きく左右されるので、医療者と個々の患者との間で、治療のメリット・デメリッ トを十分に検討した上で、治療の開始が決定されるべきです。
3)抗 HIV 薬の開発状況
1987 年に AZT が開発され、続いて多くの抗 HIV 剤が開発されてきましたが、1996 年にプ ロテアーゼ阻害剤が開発されて以降、作用が強力で副作用が少なく、1 日の服用回数が少ない 薬剤が次々に開発されてきています。 表 6 最新の抗ウイルス剤(太字は最近よく使われるもの) ジドブジン/AZT ジダノシン/ddI ザルシタビン/ddC ラミブジン/3TC サニルブジン/d4T アバカビル/ABC テノホビル/TDF エムトリシタビン/FTC AZT/3TC合剤 ABC/3TC合剤 TDF/FTC合剤 ネビラピン/NVP エファビレンツ/EFV デラビルジン/DLV エトラビリン/ETV レトロビル ヴァイデックス ハイビッド エピビル ゼリット ザイアジェン ビリアード エムトリバ コンビビル エプジコム ツルバダ ビラミューン ストックリン レスクリプター インテレンス 1987.9 1992.6 1996.4 1997.2 1997.7 1999.9 2004.4 2005.3 1999.6 2005.1 2005.3 1998.11 1999.9 2000.2 2009.1 一般名/略号 核酸系逆転写酵素阻害剤(NRTI) 非核酸系逆転写酵素阻害剤(NNRTI) 商品名 承認年月 インジナビル/IDV サキナビル/SQV リトナビル/RTV ネルフィナビル/NFV ロピナビル/LPV/r合剤 アタザナビル/ATV ホスアンプレナビル/FPV ダルナビル/DRV ラルテグラビル/RAL クリキシバン フォートベイス ノービア ビラセプト カレトラ レイアタッツ レクシヴァ プリジスタ アイセントレス 1997.3 1997.9 1997.11 1998.3 2000.12 2003.12 2005.1 2007.12 2008.6 一般名/略号 プロテアーゼ阻害剤(PI) インテグラーゼ阻害剤 マラビロク/MVC シーエルセントリ 2009.1 侵入阻止剤(CCR5阻害剤) 商品名 承認年月4)抗ウイルス治療:HAART
(Highly Active Antiretroviral Therapy:単に ART ということが多い)
抗 HIV 治療の原則は、強力な抗ウイルス剤によって、血中のウイルス量を測定限界以下(現 在は 1μℓあたり 40 個以下)に抑制することです。そのためには、抗 HIV 剤 3 剤以上の併用治 療が必要であり、このような抗 HIV 治療を ART と呼びます。これによって、ウイルスの複製 はほとんど行われなくなり、CD4 細胞数の増加を期待できます。薬剤が不適切な場合や規則 正しい服用ができなかった場合は、薬剤耐性のウイルスが生じて抗 HIV 治療の効果が失われ ます。近年、1 日 1 回内服の組み合せの処方が増加してきています。
5)現在の抗ウイルス治療の問題点
● 治癒困難: HIV の一部がメモリー T リンパ球と呼ばれる非常に寿命の長い細胞に潜伏感染 しているため、ART により HIV の複製を完全に抑制できたとしても、この感染細胞が消滅 するまで治療を続けなければ HIV を体内から駆逐できず、そのためには 70 年以上の治療が 必要と推定されています。 ● 薬剤耐性ウイルス:内服率が 95% 以下になると容易に耐性ウイルスが出現しますが、確実 に内服しても耐性ウイルスは出現し得ます。この場合、薬剤の変更が必要とりますが、現 在使用可能な抗ウイルス剤の種類には限界があります。最近では、治療前にすでに薬剤耐 性ウイルスが検出される例も報告されています。 ● 副作用:たとえば、AZT には貧血・血小板減少などの骨髄抑制、EFV には悪夢・ふらつき などの中枢神経作用、プロテアーゼ阻害剤には中性脂肪増加などの脂質代謝障害といった 副作用があります。内服期間が長くなれば、特に代謝系の副作用が蓄積される可能性があ り、心血管系合併症の増加が懸念されています。また、EFV は催奇形性があり、妊娠する 可能性のある女性に対しては禁忌とされています。 ● 相互作用:抗ウイルス剤の中には、ほかの薬剤と相互作用のあるものが多く、併用には 注意を要します。 ● 免疫再構築症候群:ART による免疫再構築の過程で、軽快していた日和見感染症が増悪し たり、新たな日和見感染症が顕在化してくる病態を指します。免疫機能の急速な改善によっ て、体内に潜伏していた病原体に対する過剰な免疫反応が起こるためであると考えられて います。 ● 高価:月 20 万円近くかかります。日本では医療費の助成が行われていて、自己負担は一定 以下となっています。この価格の薬を必要なだけ入手できる国は少なく、パテントを無視 した自国生産も行われています。相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1
1)HIV/AIDS の始まり
1981 年 5 月、米国 CDC(疫病管理予防センター)発行のMMWR(疾病・死亡週報)に、「ロ サンジェルス在住の男性同性愛者 5 名にカリニ肺炎が発生した」との報告が掲載され、これが最 初のエイズ患者の報告となりました。カリニ肺炎(現在のニューモシスチス肺炎)は、特殊な免 疫不全状態でしか発症しない肺炎です。同年 7 月には、同じく男性同性愛者 26 名に、カポジ肉 腫が発症したと報じられました。カポジ肉腫も免疫不全状態において発症する疾患であり、当 初、これらの免疫不全は男性同性間の性行為に関連したものと考えられました。ところが、1982 年 7 月には血液製剤を使用している血友病症例、10 月には女性症例、12 月には輸血を受けた幼 児症例と母子感染によると思われる幼児症例などが次々と報告されるようになり、B 型肝炎と同 様に、性行為や輸血によって感染する感染症であることが明らかになりました。そして、この病 態は後天性免疫不全症候群(AIDS:acquired immunodeficiency syndrome)と命名されます。 1983 年 5 月、パスツール研究所(フランス)のリュック・モンタニエ博士のグループが、 この疾患の原因となるウイルスを発見し、その後、ヒト免疫不全ウイルス(HIV:human immunodeficiency virus)と名づけられました。 1984 年以降、米国では感染者の爆発的な増加が起こり、世界各国から同様の免疫不全症例 の報告が相次ぎます。1987 年、米国ではじめての抗ウイルス剤(AZT)が認可、その後次々 と抗ウイルス剤が開発されるようになります。1995 年プロテアーゼ阻害剤の登場により本格 的な抗ウイルス治療の幕が開け、1996 年、米国では流行開始以来初めて死亡者数の減少を記 録しましたが、一方で、世界的な流行状況が明らかになります。2)世界の HIV 流行状況
北アメリカ 130万 カリブ湾諸国 23万 ラテンアメリカ 160万 西ヨーロッパ 76万 東アジア・ 太平洋地域 80万 東ヨーロッパ・ 中央アジア 160万 南アジア・東南アジア 400万 北アフリカ・中東 46万 サハラ以南の アフリカ 2250万 オーストラリア ニュージーランド 7.5万 HIV/AIDSと 共に生きている人々 3320万人 1年間に新たにHIVに 感染した人々の数 250万人 1年間にAIDSで 死亡した人々 210万人 表 7 世界の HIV/AIDS 流行状況のまとめ (2007 年 12 月) 図 4 世界の各地域における HIV/AIDS の状況 (2007 年 12 月)2007 年末に全世界で HIV とともに生きる人々は約 3320 万人、2007 年に新たに HIV に感染 した人は 250 万人で、この 1 年間にエイズで死亡した人は 210 万人と推定されています。HIV とともに生きる人々の半数は女性で、その割合は世界的に増加傾向にあり、特にサハラ以南の アフリカでは約 60%が女性です。 ● アフリカ:2007 年末に、サハラ以南のアフリカには 2250 万人の感染者がいると推定されて おり、全世界の感染者の約 3 分の 2、全世界のエイズでの死亡者の約 4 分の 3 がこの地域に 集中しています。アフリカ南部で成人の HIV 感染率が低下したのはジンバブエのみであり、 スワジランドのように HIV とともに生きる人の割合が、全国民の 3 分の 1 に達する国もあ ります。 ● アジア:東南アジアでの感染率が高く、無防備な商業的セックスによる感染、注射器によ る薬物使用者(IDU)や、男性とセックスする男性(MSM)間での感染、すべてが増加傾 向にあります。タイでは長年にわたるセーファーセックスキャンペーンの効果で、年間の 新規感染者数は減少を続けていますが、IDU や MSM の間での感染が広がっており、予断 を許さない状況にあります。中国では 2005 年末で 65 万人の感染者がいると推定されてお り、一般国民の間で拡大傾向にあります。IDU の間での感染も多く、すでに 1999 年から注 射針・シリンジの交換プロジェクトが始まっており、その成果が次第に現れつつあります。 ● ラテンアメリカ:この地域の流行は安定しており、特にブラジルでは予防とともに、すべ ての感染者に無料で治療を提供することに力点をおいた政策により、HIV の流行を食い とめることに成功しました。 ● 北アメリカ:米国・カナダにおいて、先住民・移民などのマイノリティーの間で、全人口 の中での感染率に比べて不釣合いに高い感染率を示しており、西ヨーロッパでも同様の傾 向が見られます。この地域では、これまでと同様に男性間のセックスが主要な感染経路と なっています。 ● 東ヨーロッパ・中央アジア:この地域での HIV の流行は歴史が浅いですが拡大が続いてい ます。ロシア・ウクライナなど多くの国で、IDU の間での不衛生な注射器の使用が主要な 感染経路となっています(UNAIDS と WHO は、毎年の年末に世界の流行状況を発表して おり、国連の HP からダウンロードできる。その日本語訳は「エイズ予防ネット資料室」に て検索することができる)。
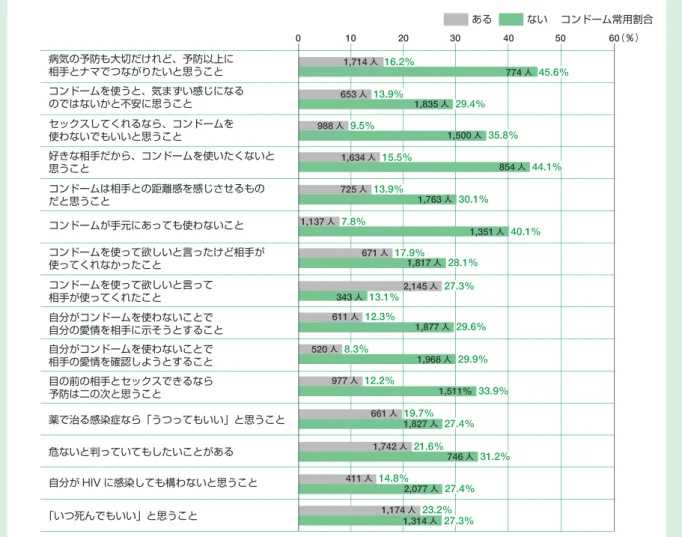
相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1 1985 1990 1995 2000 2005 2007 年 人 1800 1400 1600 1200 1000 800 600 400 200 0 AIDS HIV 図に示すように、毎年の HIV/AIDS の報告者数は増加を続け、2004 年には 1165 例と初めて 1000 例を超えました。「HIV 感染者数」とは、エイズを発症する前に HIV 感染が判明した人の 数で、「エイズ患者数」とは、エイズを発症して初めて HIV 感染が判明した人の数なので、そ の合計がその年に新たに HIV 感染が判明した人の数となります。2008 年までに HIV 感染者の 累計は 16,877 人(血液製剤による感染者 1438 名を含む)となりましたが、実数はその 3 〜 5 倍はいるであろうとの推定もあります。それでも日本の HIV 感染率は 0.1%以下であり、世界 的に見れば低流行国に分類されますが、欧米高所得国においては、ほとんどの国で新規感染者 数が減少している中、日本は爆発的ではないにせよ、新たな感染者数が増加し続けている数少 ない国です。 欧米では抗 HIV 治療の普及により、エイズ患者の減少が見られているのに対し、わが国で は十分な抗 HIV 薬が使用可能な環境にありながら、エイズ患者数が増加しています。全報告 数のうち約 3 分の 1 は「エイズ患者」として報告されており、HIV 感染がエイズ未発症の段階 で診断されることなく、エイズ発症をもって診断される症例が多いことを示しています。これ には地域差があり、東京都・大阪府ではその比率が 20%前後となっていますが、そのほかの 地域では 40%にのぼる地域もあります。 2.5 2.0 1.5 1.0 0.5 2007 2002 1997 1992 1987 年 人 500 0 400 300 200 100 0 北 海 道 ・ 東 北 関 東 甲 信 越 ︵ 東 京 を 除 く ︶ 東 海 ・ 北 陸 近 畿 ︵ 大 阪 を 除 く ︶ 中 国 ・ 四 国 九 州 ・ 沖 縄 東 京 都 大 阪 府 十 万 人 当 た り の 陽 性 者 数 46% 39% 34% 36% 34% 29% 17% 19% 全国平均 28% AIDS HIV 図 5 日本の HIV/AIDS 報告数の年次推移 (1985 ~ 2008 年) 累 計 HIV 感染者 …… 10539 人 AIDS 患者 ………4900 人 凝固因子製剤に よる感染…………1438 人 計……… 16877 人 図 6 HIV 報告者に占める AIDS の割合の地域差(2007 年) 図 7 日本の献血における HIV 陽性率の年次変化(1987 年~ 2008 年)
図 7 に、献血における 10 万人あたりの HIV 陽性率を示します。欧米では 1995 年前後をピー クとして、献血における HIV 陽性率は低下しており、10 万人あたり 1.0 前後で推移しているの に対し、わが国の 2007 年における陽性率は 2.065 となっています。報告されている感染者数が 少ないにもかかわらず、献血における陽性率が高いという事実は、HIV 感染のリスクのある 人々が、HIV 抗体検査を受ける機会を持つことができておらず、潜在的な感染者が多数存在す る可能性を示唆するものです。 最近、クラミジアをはじめとする性感染症が、主に 10 代の若者の間で増加傾向にあり、若 い人々の間で性感染症に対して無防備な性行動が行われていることを示しています。かつて 「わが国はコンドーム使用率が高いため、HIV 感染率が低い」と信じられており、実際そういっ た側面もあったかもしれませんが、1980 年に 7.5 億個あったコンドームの国内出荷量は、1999 年には約 5 億個に減少しています。「日本人はコンドームを使用する国民である」と言われる のは、もはや神話に過ぎず、楽観できない状況にあります。 ■■■ 参考 ■■■ HIV のライフサイクルと抗 HIV 薬の作用点 ❶ 吸着・融合:HIV の複製は、HIV が CD4 陽性細胞に吸着・融合するところから始まります。 HIV の表面にある gp120 と言う糖たんぱく分子は、細胞の表面に突き出している CD4 と言うた んぱく質に親和性があり、この CD4 は細胞が HIV を受け入れる受容体(レセプター)として機 能します。ヒトの体の中で CD4 を持っている細胞は、リンパ球 T 細胞の一部とマクロファー ジなどに限られるので、HIV がこれらの細胞に好んで感染することになります。さらに 1996 年になって、HIV が細胞に侵入していく過程で、重要な役割を果たしている第 2 のレセプター が発見されました。これらは「ケモカインレセプター」と呼ばれるもので、CXCR4・CCR5 と いった分子がその役割を果たしています。 出芽 吸着 ・ 融合 脱核 転写 逆転写 組みこみ CD4 陽性細胞 プロウイルスDNA HIV RNA RNA DNA 逆転写酵素 阻害剤 インテクラーゼ プロテアーゼ阻害剤 阻害剤 ウ イ ル ス 蛋白の合成 組みたて 侵入阻止剤 逆転写酵素阻害剤・プロテアーゼ 阻害剤のほかに、HIVが細胞内に 侵入するのを阻止する薬剤(T-20) や、複製過程に必要な酵素の一つ であるインテグラーゼを阻害する 薬剤などが開発されている。
相談に役立つ基礎知識 H I V / A I D S の 疫 学 、 治 療 の 実 際 1 ❷ 脱核:HIV が細胞内に侵入した後、ウイルスは殻を脱ぎ捨てて RNA 遺伝子が露出されます。 これを「脱核」と呼び、感染のもっとも重要な第一段階が終了します。
❸ 逆転写:HIV が持っている「逆転写酵素」の働きで、RNA から DNA へとその遺伝情報
が「逆転写」されます。さらに別の酵素の働きで、細胞のもつ DNA と同じ構造をもつ 2 本鎖 DNA がつくられます。
❹ 組み込み:こうしてできた 2 本鎖 DNA は、細胞の核内に入り込み、細胞の持つ DNA に組
み込まれます。細胞の DNA に組み込まれた DNA をプロウイルス DNA と言い、細胞が分裂し て増殖するたびに細胞の DNA とともに転写されて、新しいウイルスが複製されていくことに なります。 ❺ ウイルスたんぱくの合成:複製されたウイルスの DNA は、細胞の持つたんぱく合成機能を 利用して、ウイルスに必要なたんぱく質を合成します。 ❻ 組みたて:合成されたたんぱく質は、さらに「プロテアーゼ」と呼ばれるたんぱく分解酵素 によって切断されて、はじめてウイルスの粒子となります。 ❼ 発芽:感染した細胞内で複製された多数のウイルスは、血液中へと「発芽」していきます。 この過程で細胞膜は穴だらけになることも、CD4 陽性細胞が死滅するしくみのひとつと考え られています。 市立堺病院 松浦基夫
第1章
2
HIV 検査について
日本の HIV 感染者は年々増加し続けており、近年は年間 1,000 件を越える HIV 感染者お よびエイズ患者数が報告されています。HIV 感染者の早期発見とより早い医療へのアクセス のため、さらには二次感染の防止や HIV 検査の陰性者への予防介入機会の提供など、HIV 検査は HIV 感染症の診断の必須項目であるとともに、予防施策上もますます重要となって います。 HIV 検査に関しては、最近の検査技術の進歩により、スクリーニング検査試薬や核酸増幅検 査試薬の精度が向上したことから、より急性期からの診断が可能となり、また、検査体制に関 しては、迅速検査試薬の開発により、検査現場でスクリーニング検査を行い、陰性であればそ の場で結果を伝えることができる「即日検査」の実施が可能となるなど、検査法も検査体制も 進化しつつあり、HIV 検査相談機関における受検者数も大幅に増加しつつあります。 ここでは HIV 感染の診断のための HIV 検査を中心に、検査の進め方や検査実施の時期、検 査法の種類、最新の検査法などについて、その特徴や注意点を解説します。1)HIV 検査の進め方 -スクリーニング検査と確認検査-
HIV 検査希望者が医療機関や保健所などの検査機関で自発的に検査を希望した場合、HIV 感染が疑われる症状や感染リスクがあり HIV 検査を実施した方がよいと思われる場合、妊娠 中で母子保健上 HIV 検査を実施した方がよい場合、また、入院時検査や手術前検査などで HIV 検査を実施する場合、などに被検査者の同意を得た上で採血を行い、検査を実施します。 HIV 検査はスクリーニング検査と確認検査の二段階になっており、まず、スクリーニング検 査から行います(図 1)。スクリーニング検査は HIV に感染しているかどうかをふるい分ける 検査であり、感度のよい検査試薬が使用されます。スクリーニング検査で陰性であれば、「HIV 検査陰性」とします。ただし、HIV 検査試薬のウインドウ期間内(おおむね感染機会から3か 月以内)であったり、自覚症状がある場合には、ウインドウ期を過ぎてからの再検査や、さら に感度のよい核酸増幅検査の実施も考慮します。スクリーニング検査で陽性であった場合に相談に役立つ基礎知識 H I V 検 査 に つ い て 2 感染していないのに非特異反応により陽性となる「偽陽性」も含まれているため、それらを判 別するために確認検査を行います。確認検査で陽性であれば「HIV 感染」、陰性であれば「HIV 検査陰性」となります。詳しいスクリーニング検査法および確認検査法については後述します。 図 1 HIV 検査の流れ
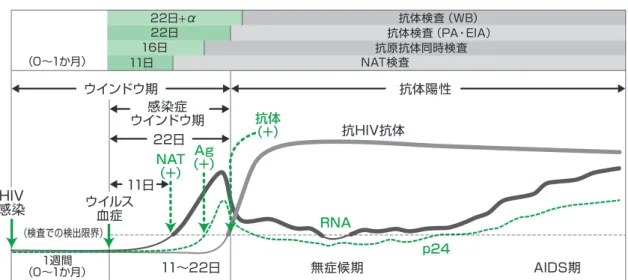
2)HIV 検査を受けるタイミング -ウインドウ期-
HIV の感染初期において、HIV に感染していても検査結果が陰性となる時期があり、これを HIV 検査の「ウインドウ期(ウインドウ・ピリオド)」と言います。HIV に感染後、HIV が血 液に入りウイルス血症となるまでに要する期間は、感染経路や暴露量によって異なります。輸 血などにより HIV 感染血液が直接、血流中に入った場合は、すぐに血流中のウイルス増殖が 始まると考えられます。性感染などの粘膜感染では、HIV が粘膜から血流中に入りウイルス血 症となるまでの期間は、およそ 1 週間前後と考えられています(図 2)。ウイルス血症となって から HIV 検査で陽性となるまでの期間は、特に「感染性ウインドウ期」と言われています。ウ イルス血症となってから、HIV 核酸増幅検査(NAT 検査、PCR 法)で HIV の RNA 遺伝子が 検出できるようになるまでには 11 日間、HIV 抗原検査で HIV を構成するたんぱく質が検出で きるようになるまでには 16 日間、HIV 抗体検査で HIV に対する抗体が検出できるようになる までには 22 日間かかります。したがって、感染リスク後、核酸増幅検査では、約 1 週間+ 11 日で約 18 日から、抗体検査では約 1 週間+ 22 日で約 29 日から検出が可能となります。 抗体検査法が開発された当初は、抗体が検出されるのに約 1 週間+ 42 日の期間が必要であった ことから、陰性を確認するための時期が「感染リスク後から3か月以降」とWHOで設定され、現 在もそれがひとつの目安として世界的に用いられています。ただし、上述の検出可能時期から言え ば、より早期の感染診断が可能であり、感染の早期発見と早期の医療へのアクセスの支援や二次 感染の防止の点から、また、感染不安者の心理的負担の軽減や検査目的の献血などを防ぐために も、感染不安者への早期の対応が重要です。現在では、検査希望者が感染リスクから3か月以内 であっても、ウインドウ期を理解してもらった上でHIV 検査を勧めることが肝要と思われます。保健所などのHIV 抗体検査における感染リスクから3か月以内のHIV 検査の陰性結果の解釈 としては、感染リスクから1か月以上たっていれば、感染している場合には検査で陽性となる 可能性が高いため、検査で陰性であれば感染の可能性はかなり低く、また、2か月以上たって からの検査で陰性であれば、感染の可能性はほとんどないと考えられます。ただし、感染経路・ 暴露量の個人差なども考え、より確定的な診断のためには3か月以降の再検査を勧めています。
3)HIV の検査法
❶ 使用検体について HIV 感染は性的接触、血液(薬物静注、輸血など)、母子感染で起こります。HIV は粘膜あ るいは血液を介し、ヒトの CD4 陽性細胞(ヘルパー T リンパ球、マクロファージ、樹状細胞) に感染します。感染成立後、HIV は感染者の血液、精液、腟分泌液、唾液、母乳、尿などの体 液に含まれるようになります。HIV 検査は主として、HIV や抗 HIV 抗体が含まれている血液を用いて検査を行います。血 液を用いた検査は、血液そのもの(全血)を使用できるものもありますが、基本的には、血液 を遠心分離し、血清あるいは血漿を用いて検査を行います。全血あるいは血漿を用いる場合は、 抗凝固剤入りの採血管で血液を採取します。抗凝固剤には、EDTA、ヘパリン、クエン酸系の ものがありますが、HIV 検査には EDTA かクエン酸系の CPD 液を使用することが多いです。 ヘパリンは核酸増幅検査を阻害するため、HIV 検査には使用できません。 ❷ 検出系について
HIV 検査の検出系の主なものとして、HIV に感染した際に体内で産生される抗 HIV 抗体を 検出する「抗体検査」、HIV の構成たんぱくを検出する「抗原検査」、1 回の検査で抗 HIV 抗体 と HIV の構成たんぱく(HIV-1 型のみ)を同時に検出する「抗原抗体同時検査」、HIV の遺伝子 を検出する「核酸増幅検査」があります。
相談に役立つ基礎知識 H I V 検 査 に つ い て 2 スクリーニング検査の検出系には、抗体検査と抗原抗体同時検査が主に使用されます。抗原 検査は、HIV 感染後、抗原が検出できる期間は短く、また、無症候期は検出できなくなること が多いため、単独ではスクリーニング検査に用いられません。核酸増幅検査は、抗体検査で陰 性で、感染初期が疑われるケースに用いると有用ですが、最初のスクリーニング検査には一般 的には使用されません。献血では、血液の安全保持のため、抗体検査が陰性であった血液すべ てに核酸増幅検査を実施しています。また、HIV 検査研究班において、希望者に試験的に核酸 増幅スクリーニング検査を実施している検査機関もあります。 抗体検出系のスクリーニング検査試薬は、開発段階に応じて世代別に表現されることがあり ます。第 1 世代試薬とは、最初に開発された HIV 抗体検査試薬であり、ウイルス粒子由来の 抗原を使用した抗 IgG 抗体の検出用試薬で、HIV-1 と HIV-2 が別々の試薬でした。第 2 世代試 薬は、組み換え抗原および合成ペプチドを用いた抗 IgG 抗体検出用試薬となり、HIV-2 につい ても HIV-1 と同じ試薬に含まれるようになりました。第 3 世代試薬は、検出系に抗原-抗体- 抗原サンドウィッチ法を用いることで、抗 IgG 抗体に加え、抗 IgM 抗体も検出できるように なり、また、HIV-1 グループ O についても検出が可能となりました。さらに第 4 世代試薬は、 抗 HIV 抗体と HIV-1 型の p24 抗原が同時に検出できる抗原抗体同時検出試薬となりました。 現在のスクリーニング検査は、医療機関や検査センターでは第 4 世代試薬の抗原抗体同時検 査で検査されることが多く、保健所などの無料検査機関では第 3 世代試薬の抗体検査で検査さ れることが多いです。第 3 世代試薬と第 4 世代試薬の間のウインドウ期は数日程度の差であり、 ウインドウ期のことを理解していれば、いずれを使用しても大きな違いはありません。
抗体検査の検査法には、PA 法(ゼラチン凝集法)、EIA 法(酵素免疫測定法)、IC 法(イム ノクロマト法:迅速検査法)があります。抗原抗体同時検査の検査法は EIA 法が用いられてい ます。PA 法はこれまで抗体検査で非常によく使用されてきた検査法で、少数検体でも検査し やすい方法です。検査結果が出るまでに 2 時間程度かかり、検査技術や器材が必要です。EIA 法は専用の機械が必要で、多数検体を処理するのに向いており、医療機関や検査センターで使 用されています。EIA 法の種類により検査時間は異なりますが、一般的に使用されている EIA 法の一種類である ELISA 法(エライザ法:固相酵素免疫測定法)では 3 時間程度かかります。 IC 法は検査時間が 15 分と短時間であり、また、一検体ずつの個別試薬になっており、特別な 機器も不要なため、即日検査を導入している HIV 検査相談の会場などで用いられています。 ❹ 確認検査の検査法 確認検査の検出系には、抗体検査と必要に応じて核酸増幅検査が使用されます。抗体検査の 検査法は WB 法(ウエスタンブロット法)と IFA 法(蛍光抗体法)がありますが、現在は主と して WB 法が用いられています。核酸増幅検査は RT-PCR 法(HIV の遺伝子である RNA を用 いて、逆転写酵素で DNA を合成してから PCR 法を行い、DNA を増幅させる方法)です。ス クリーニング検査で陽性となった場合、まず WB 法で抗 HIV 抗体の確認検査を行います。 スクリーニング検査試薬は 1 種類あるいは2種類の HIV 構成たんぱくに対する抗 HIV 抗体
を検出するのに対し、WB 法は HIV のすべての構成たんぱくに対する抗 HIV 抗体の有無を調 べます。WB 法の検査試薬は、HIV-1 型と HIV-2 型が別々になっており、最初は HIV-1 型の WB 法を行います(図 3)。HIV-1 WB 法で陽性基準を満たせば「HIV-1 型陽性」となり、陽性 基準には満たないけれども反応が少し見られる場合には「判定保留」、まったく反応が見られ ない場合には「HIV-1 型陰性」となります。スクリーニング検査の偽陽性例は、真の HIV 構成 たんぱくとは反応できないため、WB 法で陰性となることが多いですが、交差反応が強い偽陽 性例の場合には、一部の構成たんぱくと反応し、判定保留となることもあります。また、感染 初期で抗体量が少ない段階では、典型的な陽性パターンとならず、判定保留となります。また、 スクリーニング検査で抗原抗体同時検査を使用し、感染初期で抗原(HIV-1 型のみ検出可能) を検出して陽性となった場合は、WB 法では陰性となることがあります。そのため、判定保留 あるいは陰性でも感染初期を疑う場合には、核酸増幅検査を行います。現在市販されている核 酸増幅検査試薬は HIV-1 型のみを検出するものであり、HIV-2 型には対応していません。WB 法で判定保留または陰性で核酸増幅検査で陽性の場合には、「HIV-1 型陽性(感染初期)」とな ります。陰性の場合は「HIV-1 型陰性」となりますが、HIV-2 の感染リスクが否定できないた め、HIV-2 の WB 法を行います。陽性であれば「HIV-2 型陽性」、陰性であれば「HIV感染陰性」 となります。日本における HIV-2 感染例はこれまでに数例の報告があるのみで、感染初期を想 定した HIV-2 の核酸増幅検査は通常は必要ないと思われます。 参考:HIV 感染者の経過観察のための検査法 HIV 感染者の病態把握には、血中の CD4 陽性 T リンパ球数の測定と核酸増幅検査による HIV-1 RNA 定量が行われます。CD4 数により、治療を開始するかどうか評価されます。また、治 療の開始前や治療中でもウイルス量が増加してきた場合などには、薬剤耐性検査が行われます。
4)スクリーニング検査の偽陰性、偽陽性、陽性的中率
HIV に感染しているにもかかわらず、スクリーニング検査によって陽性反応が出ないこと 図 3 HIV 確認検査の結果判定相談に役立つ基礎知識 H I V 検 査 に つ い て 2 ていても当然陰性となりますが、感染リスクから十分に期間が経過した HIV 感染については 見落すことはほとんどありません。HIV-1 グループ O、N、組み換え型、HIV-2 などについて は、試薬によっては対応されていない場合がありますが、非常にまれなケースです。 一方、HIV に感染していないにもかかわらず、受検者の体内にある HIV 抗体ではないほか の抗体などの反応が原因で、陽性反応を示すことがあります。このような例をスクリーニング 検査の「偽陽性」と言います。スクリーニング検査試薬でも、検査法により偽陽性となる割合 (偽陽性率)は異なり、通常の PA 法や EIA 法だと約 0.3%、現在使用されている IC 法の迅速 検査試薬では約 1.0%と若干高めです。スクリーニング検査を行ったときに、その検査で陽性 となった人の中で、何%が真の感染者であるかを示すことを「陽性的中率」と言います。陽性 的中率は、検査試薬の偽陽性率と検査する集団の HIV 感染率が関係します(図 4)。 図 4 HIV スクリーニング検査の陽性的中率 日本における検査機関・集団別の HIV 感染者の割合は、東京都の特別検査相談機関や迅速 検査を行っているクリニックで約 1.0%、通常検査を実施している保健所で約 0.3%、妊婦集団 で約 0.01%、献血集団で約 0.002%です。例えば、偽陽性率 1.0%の迅速検査試薬で HIV 感染者 の割合が 1.0%の検査機関において 10,000 名のスクリーニング検査を行った場合、HIV 陽性者 は 100 名、スクリーニング検査の偽陽性者は 100 名となり、合わせて 200 名が迅速検査で陽性 となります。200 名のうち 100 名が真の感染者であり、その陽性的中率は 50%(100/200)とな ります。同様に、HIV 感染者の割合が 0.3%の検査機関で 10,000 名のスクリーニング検査を行っ た場合、HIV 陽性者は 30 名、スクリーニング検査の偽陽性者は 100 名となり、合わせて 130 名が迅速検査で陽性となり、陽性的中率は 23%(30/130)となります。妊婦集団で同様に検査 を実施すると、HIV 陽性者は 1 名、スクリーニング検査の偽陽性者は 100 名となり、合わせて 101 名が迅速検査で陽性となります。陽性的中率は 1%(1/101)となり、スクリーニング検査 で陽性となった人の 99%が偽陽性という結果になります。このことから、感染率が低い集団ほ ど陽性的中率は低下することがわかります。スクリーニング検査の結果を受検者に返却するよ うな場合は、特にその結果の返し方について配慮が必要です。
5)HIV 検査の検査体制 -通常検査と即日検査-
保健所など無料検査機関では、これまでスクリーニング検査を実施し、スクリーニング検査 が陽性であった場合は確認検査も引き続き行い、その総合結果を約 1 週間後に返却する「通常 検査」が行われてきました。近年、IC 法を用いて、検査現場でスクリーニング検査を行い、陰 性であればその場で結果を伝えることができる「即日検査」の実施が可能となったことで、現 在では約 6 割の保健所において即日検査が実施されるようになりました。 即日検査の場合は、スクリーニング検査で陰性であればその日で終了しますが、もし陽性で あった場合には確認検査が必要なため、受検者に約 1 週間後に確認検査の結果を聞きに来ても らう必要があります(図 5)。即日検査を実施する場合には、迅速検査試薬の偽陽性率は 1%と 高く、100 名に 1 名の割合で偽陽性が出ることを念頭におき、受検者に迅速検査試薬の特性や、 もし陽性であった場合には確認検査が必要であることを検査前に説明するとともに、確認検査 の結果待ちの間の精神的フォロー体制や相談窓口などを整えておく必要があります。 医療機関では、HIV 感染症が疑われる場合や入院前検査、手術前検査、妊婦健診などで HIV 検査が行われることが多いです。大規模の病院では自施設で HIV 検査を行っているところが 多いですが、診療所ではほとんどが検査センターへ委託されています。診療所の中には、HIV 検査希望者のために即日検査を実施している機関も増えつつあり、費用は自費診療扱いで、 5,000 ~ 10,000 円前後で行われています。 図 5 通常検査と即日結果返しの流れ6)妊婦健診における HIV 検査
日本における年間出生数は約 110 万人、そのうち約 95%に HIV 検査が行われていると報告 されており、年間約 100 万人の妊婦の HIV 検査が実施されています。このうち、妊婦の HIV 陽性例は 40 例前後であり、近年では母子感染例はほとんど報告されていません。母子感染予 防対策は徹底されており、妊婦における HIV 検査は非常に重要な検査となっています。しか相談に役立つ基礎知識 H I V 検 査 に つ い て 2 率が低い妊婦集団においては、スクリーニング検査の陽性例の多くが偽陽性によるものとなっ ています。このため、医師が妊婦に HIV 検査を施行する場合には、HIV 検査前の十分な説明、 また、スクリーニング検査が陽性であった場合に結果を伝える場合には、陽性の結果を伝えら れた妊婦の精神的不安を考慮に入れ、偽陽性もあることを含めた十分な結果説明および確認検 査の実施が必要です。
7)スクリーニング検査の新たな方法 -郵送検査、自己診断検査、唾液検査-
近年、インターネットで「HIV 検査」と検索すると、多数の郵送検査や自己診断検査の広告 が多く掲載されています。郵送検査とは、受検者が指先から血液を採取し、ろ紙や採血管に保 存して検査会社に郵送し、検査会社で HIV スクリーニング検査を行って、結果を郵送などで 通知する方法です。あくまでも結果はスクリーニング検査のみの結果であるため、もし陽性で あった場合には、受検者は保健所や医療機関で確認検査を受ける必要があります。結果返却が 直接対面でないことから、検査の解釈についての説明、確認検査の受検勧奨の充実など、多く の課題が残っています。自己診断検査とは、検査試薬自体を個人輸入の代行業者のサイトを通 して購入し、自分で検査を行うものです。日本や米国では HIV の自己診断試薬は承認されてい ません。このようなサイトから購入する自己診断試薬では、偽造品や期限切れなどの製品が確 認されており、また、日本語サイトから発注しても添付文書も英文で書かれたもののみしか同 封されていなかったり、判定方法や確認検査、治療などに関する情報不足や誤りがあるなど、 問題が多数認められています。また、あくまでスクリーニング検査であり、陽性であった場合 には確認検査が必要なことを理解しないで使用すると、間違った結果解釈をする可能性があり ます。このため自己検査キットの使用は控えるべきと思われます。 唾液検査とは、口腔内の前面の歯茎部を検査試薬付属のパッドを用いて拭い取り、20 分で 結果判定が可能な抗体検査試薬です。米国においては 2004 年に FDA で認可され、それを用い た即日検査が多く実施されています。通常用いられている検査試薬と感度や特異性にはそれほ どの違いはありませんが、日本ではまだ未承認のため、診断に使用することはできません。 神奈川県衛生研究所 佐野貴子、今井光信 ▶ 参考資料・情報 ◀ ◇ 「保健所等における HIV 即日検査のガイドライン」 HIV 検査相談の説明相談の事例集Ⅰ ―検査前説明と即日検査での陰性事例、困難事例を中心に― HIV 検査相談の説明相談の事例集Ⅱ ―即日検査での陽性事例と確認検査での陽性事例を中心に― ◇ 「HIV 検査・相談マップ」 (http://www.hivkensa.com:PC、携帯どちらからもアクセス可) 裏面に HIV まめ知識を掲載しています。(1. ウインドウ期説明カード、2. コンドーム啓発カード、 3. 性感染症の啓発カード、4. 女の子向けカード、5. 即日検査カード) それらの一部資料や HIV 検査機関情報、電話相談窓口情報などが掲載されているホームページです。 HIV 検査相談については、HIV 検査相談研究班より参考資料が発行されています。第1章
3
性感染症について
●
●
STI
の基礎知識
●
●
STI(Sexually Transmitted Infection)は、性行為あるいはその類似の行為によって感染 する疾患の総称です。わが国ではかつて、梅毒、淋疾、軟性下疳、鼠径リンパ肉芽腫(第四 性病)の4つの疾患がいわゆる性病(Venereal Diseases:VD)として扱われていました。しか し、その後の医学の進歩により、性行為に関連して感染する疾患がほかにも多く存在すること が明らかになり、現在では約 20 もの疾患が STI として扱われるようになっています。原因と なる微生物も、細菌やウイルスだけでなく、原虫や真菌(カビ)など多岐にわたります。HIV も STI に含まれますが、ほかの STI に罹患している場合、HIV に感染する危険性は何も STI を 持っていない場合に比べ、数倍高くなることはよく知られています。さらに、性器ヘルペスな ど潰瘍を形成する STI に罹患している女性では 50 〜 300 倍、HIV に感染しやすくなると言わ れています。 現在、わが国で感染症法により発生動向が調査されている STI は、後天性免疫不全症候群 (HIV/ エイズ)、梅毒、淋菌感染症、性器クラミジア感染症、性器ヘルペスウイルス感染症、尖 圭コンジローマの6 疾患ですが、前者の2疾患は全数届出、後者の4疾患は定点調査による届出 が行われており、これらはいずれも現在の感染症法の分類で5 類感染症として扱われています。
●
●
STI
の病原体と疾患
●
●
おもなSTIの病原微生物と疾患について表 1に示します。大きく分けて、細菌によるもの、ウ イルスによるもの、大きさからは、細菌とウイルスの中間の大きさのクラミジアやウレアプラズ マと呼ばれる微生物によるもの、さらには真菌(カビ)や原虫、寄生虫によるものなどとなりま すが、これらの微生物の感染によって生じる疾患は多岐にわたり、幅広い年齢層に見られます。 現在の STI の感染ルートはきわめて多様化しています。性器性交、口腔性交、肛門性交、接相談に役立つ基礎知識 性 感 染 症 に つ い て 3 の類似した性行為により感染する疾患についてその感染ルートを知ることは、性感染症の予防 のために大変重要です。 STI として扱われる疾患すべてについて概要を述べることは紙面の関係で不可能ですので、 ここでは頻度の高い疾患を中心に述べます。 表 1 主な性感染症の病原微生物と疾患