大腿骨転子部骨折例における骨折型および小転子骨片転位の有無が術後4 週の短期的な運動機能に与える影響
10
0
0
全文
(2) 大. 骨転子部骨折例における骨折型が術後運動機能に与える影響. 153. 表 1 骨折型間における基礎的情報の比較 安定型群 (n=47) 性別(男性 / 女性). 5/42. 1). 不安定型群(n=48) 6/42. 有意確率. 効果量(r). p=0.78. c). 0.09 0.14. 年齢(歳). 84.9 ± 7.2. 86.7 ± 5.5. p=0.17. a). BMI(kg/m2)1). 20.9 ± 4.4. 22.4 ± 3.8. p=0.07. a). 0.19 0.45. 術式(CHS/SFN) 小転子骨片転位の有無 (無 / 有) 2). 免荷期間(日). 受傷前における障害高齢者の 2) 日常生活自立度 認知症高齢者の 日常生活自立度 2). 18/29. 1/47. p<0.01. c). 37/10. 16/32. p<0.01. c). 0.55. 0.0(0.0 ∼ 0.0). 0.0(0.0 ∼ 0.0). p=0.27. b). 0.12. J2(J2 ∼ A1). J2(J2 ∼ A1). p=0.16. b). 0.15. 正常(正常∼Ⅰ). Ⅰ(正常∼Ⅱ). p=0.17. b). 0.14. 1). a) 平均値±標準偏差,2)中央値(第 1 四分位数 ‒ 第 3 四分位数), 対応のない t 検定,b) Mann-Whitney の U 検定, 2 χ 検定 BMI;Body Mass Index,CHS;Compression Hip Screw,SFN;Short Femoral Nail. c). 型骨折・不安定型骨折間で明らかな相違はなかったと結 14). の日常生活自立度がⅢ・Ⅳ・M に該当する 14 例,受傷. 。また小転子骨片転位の有無も術. 前に自立歩行が困難であった 3 例,中枢神経障害の既往. 後歩行能力に影響を与えることが予測されるが,小転子. のあった 3 例,術後 4 週以内に退院となった 2 例,保存. 骨片転位の有無と術後歩行能力との関連を明らかにした. 的加療となった 2 例,65 歳未満の 1 例を除く 95 例を最. 論づけられている. 15)16). 。さらに転子部骨折例の術後歩行能. 終的な対象とした。この 95 例を骨折型によって,安定. 力に影響を与える要因としては,骨折型や小転子骨片転. 型群 47 例,不安定型群 48 例に,小転子骨片転位の有無. 報告は少ない. 位の有無以外にも年齢 18)19). ,受傷前の日常生活自立. 20). ,術式. 21)22). によって非転位群 53 例,転位群 42 例に分類した(表 1・. 等の様々な要因. 表 2)。本研究はヘルシンキ宣言ならびに臨床研究に関. が考えられる。しかしながら過去の報告では,これらの. する倫理指針にしたがって行った。対象には本研究の趣. 交絡要因を調整したうえで骨折型および小転子骨片転位. 旨,研究参加の任意性について説明し同意を得た。なお. の有無と術後歩行能力との関連性が検討されていない。. 本研究は JA 山口厚生連周東総合病院倫理審査委員会の. 加えて術後理学療法を行ううえでは,歩行能力に影響を. 承認を得て実施した(承認番号:H28-14) 。. 度. ,認知症の程度. 17‒19). 与えることが予測される疼痛,関節可動域,下肢筋力と いった運動機能と骨折型および小転子骨片転位の有無と. 2.研究デザイン. の関連性も重要であると思われる。しかしながら転子部. 研究デザインは前向きコホート研究とし,追跡期間は. 骨折例における骨折型および小転子骨片転位の有無と術. 術後 4 週間とした。. 後運動機能との関連性について明らかにした報告は我々 の渉猟範囲では少ない. 15)23)24). 。転子部骨折例における. 3.調査・測定項目. 骨折型および小転子骨片転位の有無と術後運動機能との. 基 礎 的 情 報 と し て 年 齢, 性 別,BMI(Body Mass. 関連が明らかとなれば,術後理学療法を行ううえでも有. Index) ,受傷前における障害高齢者の日常生活自立度,. 益であると考えられる。そこで本研究では転子部骨折例. 認知症高齢者の日常生活自立度,骨折型,小転子骨片転. における骨折型および小転子骨片転位の有無が,年齢,. 位の有無,術式(CHS(Compression Hip Screw) ・SFN. 受傷前の日常生活自立度,認知症の程度,術式といった. (Short Femoral Nail) ) ,免荷期間を診療録より調査した。. 交絡要因から独立して,術後 4 週の短期的な運動機能. また術後運動機能として疼痛(安静時・荷重時) ,関節. (疼痛,関節可動域,下肢筋力,歩行能力)に影響を与. 可動域(患側股関節屈曲・伸展・外転,患側膝関節屈. えるか否かを明らかにすることを目的とした。. 曲) ,下肢筋力(患側・健側股関節外転筋力,患側・健 側膝関節伸展筋力) ,歩行能力を評価した。なお術後運. 対象および方法. 動機能の測定は術後 4 週の段階で実施した。以下に調. 1.対象 対象は 2016 年 2 月∼ 2017 年 10 月の間に大. 査・測定項目の方法の詳細を述べる。 骨転子. 1)骨折型,小転子骨片転位の有無. 部骨折の診断で当院の回復期リハビリテーション病棟へ. 骨折型および小転子骨片転位の有無の判定について. 入棟となった連続 120 例とした。このうち認知症高齢者. は,術前・術後の単純 X 線画像および 3D-CT 画像を用.
(3) 154. 理学療法学 第 46 巻第 3 号. 表 2 小転子骨片転位の有無による基礎的情報の比較 非転位群(n=53) 性別(男性 / 女性). 転位群(n=42). 5/48. 1). 6/36. 有意確率. 効果量(r). p=0.46. c). 0.08 0.17. 年齢(歳). 84.9 ± 7.0. 87.0 ± 5.5. p=0.10. a). BMI(kg/m2)1). 21.3 ± 3.9. 22.0 ± 4.5. p=0.47. a). 0.08 0.39. 術式(CHS/SFN). 18/35. 1/41. p<0.01. c). 骨折型(安定型 / 不安定型). 37/16. 10/32. p<0.01. c). 0.55. 2). 免荷期間(日). 受傷前における障害高齢者の 2) 日常生活自立度 認知症高齢者の 日常生活自立度 2). 0.0(0.0 ∼ 0.0). 0.0(0.0 ∼ 0.0). p=0.48. b). 0.07. J2(J2 ∼ A1). J2(J2 ∼ A1). p=0.32. b). 0.10. 正常(正常∼Ⅰ). Ⅰ(正常∼Ⅱ). p=0.10. b). 0.17. 1). 平均値±標準偏差,2)中央値(第 1 四分位数 ‒ 第 3 四分位数) ,a) 対応のない t 検定,b) Mann-Whitney の U c) 2 検定, χ 検定 BMI;Body Mass Index,CHS;Compression Hip Screw,SFN;Short Femoral Nail. いた。骨折型については内側骨皮質の連続性に応じて, Evans 分類. 25). に基づき安定型骨折と不安定型骨折に分. し,下. 後方の支柱に固定した。股関節外転筋力につい. ては背臥位で股関節内外転中間位とし,センサーアタッ. 類した。また小転子骨片転位の有無の判定については小. チメントを検査側の大. 転子骨片の連続性に応じて,非転位群と転位群に分類し. トを用いて対側大. た。なお骨折型および小転子骨片転位の有無の判定に関. 位部とベルト間で検査者が非検査側下肢を徒手的に固定. しては,1 名の日本整形外科学会専門医が行った。. した。いずれも測定回数は 3 回とし,検査間には約 30. 2)疼痛. 秒の休息をとり,測定値(N)と大. 疼痛の評価には NRS(Numerical Rating Scale)を用. 遠位部外側に設置し,固定ベル. 遠位部で固定した。非検査側大. 長(m) ・下. 遠. 長. (m)の積を体重で除した値(Nm/kg)を算出した。. い,安静時ならびに歩行時の疼痛を口頭にて聴取した。. 5)歩行能力. 3)関節可動域. 歩行能力については認知症や病棟環境の影響を除外す. 患側股関節屈曲・外転・伸展可動域および患側膝関節. るため,「している歩行能力」ではなく「できる歩行能. 屈曲可動域を測定した。可動域はゴニオメーターを使用. 力」を評価した。具体的には運動療法室内において,理. し疼痛の範囲内で他動的に最大限可動させた角度とし. 学療法士の介助を必要とせず,監視下にて遂行できる最. た。なお関節可動域は日本リハビリテーション医学会の. 大歩行能力における歩行様式を調査した。なお介助者が. 定める方法にしたがって測定し,股関節伸展可動域につ. 転倒に備えて患者の身体の一部に触れるような場合に. いては腹臥位姿勢を取れない対象者が予測されたため,. は,介助を要すると判断し,1 段階下の歩行様式におけ. 健側を下とした側臥位姿勢にて測定した。なお股関節伸. る歩行能力を評価した。歩行様式は「0:歩行不可」,. 展可動域測定における基本軸は上前腸骨棘と上後腸骨棘 を結ぶ線から床面と水平方向へ引いた垂線とし,移動軸 は大. 骨とした。. 「1:平行棒」 ,「2:歩行器(シルバーカー・2 本杖を含 む) 」,「3:1 本杖(4 点杖・ロフストランド杖を含む)」, 「4:独歩(歩行補助具非使用)」の 5 段階の順序尺度を. 4)下肢筋力. 用いて評価を行い,10 m 以上の連続歩行が可能なこと. 下肢筋力については Hand Held Dynamometer(日本. を条件とした。「1:平行棒」に関しては 3 m の歩行路. メディックス社製,power track Ⅱ)を使用し,患側・. を 1 往復連続歩行が可能か否かを評価した。疼痛,関節. 健側股関節外転筋力,患側・健側膝関節伸展筋力を測定. 可動域,下肢筋力,歩行能力の評価については 3 名の担. した。筋力測定は先行研究. 26‒28). で高い検者内・検者間. 当理学療法士が実施した。. 信頼性が報告されている固定用ベルトを使用した方法で 行い,股関節外転筋力・膝関節伸展筋力をいずれも 3 回. 4.術後理学療法プロトコル. ずつ測定し,最大値を代表値とした。膝関節伸展筋力測. 術後は免荷を要する一部の症例を除き,術翌日より対. 定は端座位で下. 象者の状況に応じた歩行補助具を使用し荷重歩行練習を. を下垂させ,センサーアタッチメント. を内外果直上に装着し,測定中はセンサーアタッチメン. 開始した。また歩行練習に加え,大. トがずれないよう検者が固定した。膝を伸展した際に膝. リンパドレナージ,患側股・膝関節の可動域運動,患側. 関節が屈曲 90°となるように固定ベルトの長さを調節. 股・膝関節周囲筋群の筋力トレーニングを対象者の状況. 部の浮腫に対する.
(4) 大. 骨転子部骨折例における骨折型が術後運動機能に与える影響. 155. 表 3 骨折型間における術後運動機能の比較 安定型群(n=47) 安静時痛(point)2). 不安定型群(n=48). 0.0(0.0 ∼ 0.0). 2). 荷重時痛(point). 患側股関節屈曲可動域(°)2). 0.0(0.0 ∼ 2.3). 有意確率. 効果量(r). p<0.01. b). 0.33 0.44. 2.0(0.0 ∼ 3.0). 4.0(3.0 ∼ 5.0). p<0.01. b). 100.0(100.0 ∼ 110.0). 95.0(90.0 ∼ 100.0). p<0.01. b). 0.38 0.12. 2). 10.0(0.0 ∼ 15.0). 5.0(‒ 1.3 ∼ 10.0). p=0.25. b). 2). 25.0(20.0 ∼ 30.0). 20.0(15.0 ∼ 25.0). p=0.20. b). 0.13. p<0.01. b). 0.47 0.17. 患側股関節伸展可動域(°) 患側股関節外転可動域(°). 2). 患側膝関節屈曲可動域(°). 135.0(122.5 ∼ 145.0). 120.0(100.0 ∼ 125.0). 2). 健側股関節外転筋力(Nm/kg). 0.50(0.38 ∼ 0.60). 0.43(0.31 ∼ 0.52). p=0.10. b). 患側股関節外転筋力(Nm/kg)2). 0.46(0.38 ∼ 0.55). 0.29(0.20 ∼ 0.45). p<0.01. b). 0.34 0.34. 2). 0.66(0.49 ∼ 0.83). 0.51(0.38 ∼ 0.64). p<0.01. b). 2). 0.49(0.39 ∼ 0.61). 0.29(0.21 ∼ 0.41). p<0.01. b). 0.52. 2.0(2.0 ∼ 3.0). 2.0(1.0 ∼ 2.0). p<0.01. b). 0.39. 健側膝関節伸展筋力(Nm/kg) 患側膝関節伸展筋力(Nm/kg) 2). 歩行能力 (0:歩行不可,1:平行棒, 2:歩行器,3:1 本杖,4:独歩) 2). 中央値(第 1 四分位数 ‒ 第 3 四分位数),b) Mann-Whitney の U 検定. に応じて実施した。. p = 0.54,小転子骨片転位の有無:p = 0.44) 。 安定型群・不安定型群間における基礎的情報の比較結. 5.統計学的解析. 果を表 1 に示した。安定型群・不安定型群間で有意差を. はじめに選択バイアスの有無を確認するために骨折. 認めた基礎的情報は,術式,小転子骨片転位の有無で. 型,小転子骨片転位の有無について,対象から除外した. あった。非転位群・転位群間における基礎的情報の比較. 25 例と対象とした 95 例との間で比較を行った。なお骨. 結果を表 2 に示した。非転位群・転位群間で有意差を認. 2. 折型,小転子骨片転位の有無の割合の比較には χ 乗検. めた基礎的情報は,術式,骨折型であった。. 定を用いた。. 安定型群・不安定型群間における術後運動機能の比較. 骨折型および小転子骨片転位の有無と術後運動機能と. 結果を表 3 に示した。安定型群・不安定型群間で有意差. の関連性を検討するため,安定型群・不安定型群間およ. を認めた術後運動機能は安静時痛,荷重時痛,患側股関. び非転位群・転位群間で疼痛,関節可動域,下肢筋力,. 節屈曲可動域,患側膝関節屈曲可動域,患側股関節外転. 歩行能力を比較した。2 群間の比較にあたってはデータ. 筋力,患側・健側膝関節伸展筋力,歩行能力であり,不. の 正 規 性 を 確 認 し た 後 に, 対 応 の な い t 検 定 ま た は. 安定型群で有意に運動機能が不良であった。非転位群・. Mann-Whitney の U 検定を使用した。また共分散分析. 転位群間における術後運動機能の比較結果を表 4 に示. における共変量を決定すべく,術後運動機能と基礎的情. した。非転位群・転位群間で有意差を認めた術後運動機. 報との関連性について Spearman の順位相関係数を用い. 能は安静時痛,荷重時痛,患側股関節伸展可動域,患. て検討した。その後に従属変数を術後運動機能(疼痛・. 側・健側股関節外転筋力,患側・健側膝関節伸展筋力,. 関節可動域・筋力・歩行能力),独立変数を骨折型およ. 歩行能力であり,転位群で有意に術後運動機能が不良で. び小転子骨片転位の有無,前述した相関分析で各従属変. あった。. 数と有意な関連を認めた基礎的情報を共変量として共分. 術後運動機能と基礎的情報との相関関係を表 5 に示し. 散分析を行った。なお共分散分析にあたっては事前に回. た。この相関分析で術後運動機能と有意な関連を認めた. 帰の平行性についても確認した。また共分散分析の実施. 変数を共分散分析における共変量とした。骨折型と有意. にあたり,残差プロットを描出し,残差の正規性を確認. な関連を認めた運動機能は荷重時痛,患側股関節屈曲可. することで,共変量にノンパラメトリックデータを使用. 動域,患側膝関節屈曲可動域,患側股関節外転筋力,患. したことの影響を検討した。統計学的解析には SPSS. 側・健側膝関節伸展筋力,歩行能力であった。また小転. Statistics 21.0(IBM 社製)を使用し,有意水準は 5%. 子骨片転位の有無と有意な関連を認めた運動機能は歩行. とした。. 能力であった(表 6・7) 。残差プロットから,従属変数. 結 果 対象から除外した 25 例と対象とした 95 例との間にお. としたすべての変数に関して残差の正規性が確認された。 考 察. ける,骨折型および小転子骨片転位の有無の割合の比較. 転子部骨折例における骨折型および小転子骨片転位の. については,両群間で有意差を認めなかった(骨折型:. 有無が,年齢,受傷前の日常生活自立度,認知症の程度,.
(5) 156. 理学療法学 第 46 巻第 3 号. 表 4 小転子骨片転位の有無による術後運動機能の比較 非転位群(n=53) 安静時痛(point)2). 転位群(n=42). 0.0(0.0 ∼ 0.0). 2). 荷重時痛(point). 患側股関節屈曲可動域(°)2). 有意確率. 0.0(0.0 ∼ 3.0). 効果量(r). p<0.01. b). 0.31 0.29. 3.0(1.0 ∼ 4.0). 4.0(3.0 ∼ 5.0). p=0.01. b). 100.0(95.0 ∼ 105.0). 95.0(90.0 ∼ 108.8). p=0.15. b). 0.15 0.27. 2). 10.0(0.0 ∼ 15.0). 0.0(‒ 3.8 ∼ 10.0). p=0.01. b). 2). 25.0(20.0 ∼ 30.0). 20.0(20.0 ∼ 25.0). p=0.19. b). 0.14. p=0.06. b). 0.20 0.25. 患側股関節伸展可動域(°) 患側股関節外転可動域(°). 2). 患側膝関節屈曲可動域(°). 130.0(115.0 ∼ 145.0). 120.0(105.0 ∼ 135.0). 2). 健側股関節外転筋力(Nm/kg). 0.50(0.37 ∼ 0.61). 0.43(0.31 ∼ 0.52). p=0.02. b). 患側股関節外転筋力(Nm/kg)2). 0.43(0.28 ∼ 0.54). 0.33(0.19 ∼ 0.48). p=0.02. b). 0.25 0.21. 2). 0.60(0.49 ∼ 0.83). 0.54(0.38 ∼ 0.66). p=0.04. b). 2). 0.48(0.35 ∼ 0.59). 0.31(0.22 ∼ 0.44). p<0.01. b). 0.40. 2.0(2.0 ∼ 3.0). 2.0(1.0 ∼ 2.0). p<0.01. b). 0.38. 健側膝関節伸展筋力(Nm/kg) 患側膝関節伸展筋力(Nm/kg) 2). 歩行能力 (0:歩行不可,1:平行棒, 2:歩行器,3:1 本杖,4:独歩) 2). 中央値(第 1 四分位数 ‒ 第 3 四分位数),b) Mann-Whitney の U 検定. 表 5 基礎的情報と術後運動機能との相関関係. Spearman の順位相関係数. 性別. 年齢. BMI. 術式. 免荷期間. 受傷前の 障害高齢者 の日常生活 自立度. 疼痛(安静時). 0.02. 0.02. ‒ 0.13. 0.17. ‒ 0.09. 0.10. 認知症 高齢者の 日常生活 自立度 0.27*. 0.17. 0.10. ‒ 0.02. 0.14. ‒ 0.05. 0.15. 0.25*. 患側股関節屈曲可動域. ‒ 0.15. ‒ 0.25*. 0.03. ‒ 0.30*. ‒ 0.10. ‒ 0.30*. ‒ 0.30*. 患側股関節伸展可動域. ‒ 0.19. ‒ 0.28*. 0.05. ‒ 0.30*. ‒ 0.02. ‒ 0.27*. ‒ 0.35*. 患側股関節外転可動域. ‒ 0.063. ‒ 0.06. ‒ 0.06. ‒ 0.20*. 0.02. ‒ 0.10. ‒ 0.11. 患側膝関節屈曲可動域. ‒ 0.13. ‒ 0.19. ‒ 0.28*. ‒ 0.23*. ‒ 0.10. ‒ 0.15. 0.03. 疼痛(荷重時). 健側股関節外転筋力. ‒ 0.17. ‒ 0.15. ‒ 0.14. ‒ 0.20. ‒ 0.05. ‒ 0.36*. ‒ 0.27*. 患側股関節外転筋力. ‒ 0.23*. ‒ 0.12. ‒ 0.25*. ‒ 0.21*. ‒ 0.13. ‒ 0.25*. ‒ 0.20. 健側膝関節伸展筋力. ‒ 0.19. ‒ 0.26*. ‒ 0.15. ‒ 0.22*. ‒ 0.15. ‒ 0.36*. ‒ 0.46*. 患側膝関節伸展筋力. ‒ 0.11. ‒ 0.24*. ‒ 0.21*. ‒ 0.35*. ‒ 0.15. ‒ 0.38*. ‒ 0.45*. 歩行能力. ‒ 0.04. ‒ 0.31*. 0.11. ‒ 0.33*. ‒ 0.11. ‒ 0.49*. ‒ 0.53*. *p<0.05,BMI;Body Mass Index. 術式といった交絡要因から独立して,術後運動機能に影. および小転子骨片転位の有無と術後運動機能との関連を. 響を与えるか否かを明らかにすることを目的として研究. 明らかにすることを目的に研究を行った。. を行った。結果より不安定型骨折例および小転子骨片転. 疼痛に関して,術後早期には不安定型骨折例や小転子. 位例は前述した交絡要因を考慮しても,術後の短期的な. 骨片転位例でより強いことが推測されたが,安静時痛は. 運動機能が不良であることが明らかとなった。. 骨折型および小転子骨片転位の有無と有意な関連は認め. 転子部骨折例における骨折型および小転子骨片転位の. なかった。一般的に骨折治癒過程における炎症期は約 1. 有無が術後運動機能に与える影響に関しては,過去にも. ∼ 2 週とされている. 疼痛や歩行能力をアウトカムとした先行研究で検討がな. 疼痛の評価を行っており,骨折・手術侵襲による炎症に. されている。転子部骨折例の術後運動機能に影響を与える. 起因した疼痛は,骨折型や小転子骨片転位の有無にかか. 要因には骨折型や小転子骨片転位の他にも年齢,受傷前の. わらずおおよそ軽減が得られており,安静時痛と骨折. 日常生活動作能力,認知症の有無,術式等の様々な要因が. 型・小転子骨片転位の有無とに関連が見られなかったも. 考えられるが,過去の研究ではこれらの交絡因子を考慮し. のと考える。一方で荷重時痛については,不安定型骨折. たうえで,骨折型や小転子骨片転位の有無と術後運動機. 群で有意に強い結果となった。先行研究でも,安定型骨. 能との関連性が明らかにされていない. 11‒16)23)24)29‒31). 。本. 研究では,これらの交絡因子を考慮したうえで,骨折型. 32). 。本研究では術後 4 週の段階で. 折例に比較して不安定型骨折例で術後 6 週∼ 12 ヵ月に おける荷重時痛が強いことが報告されている. 23)24). 。不.
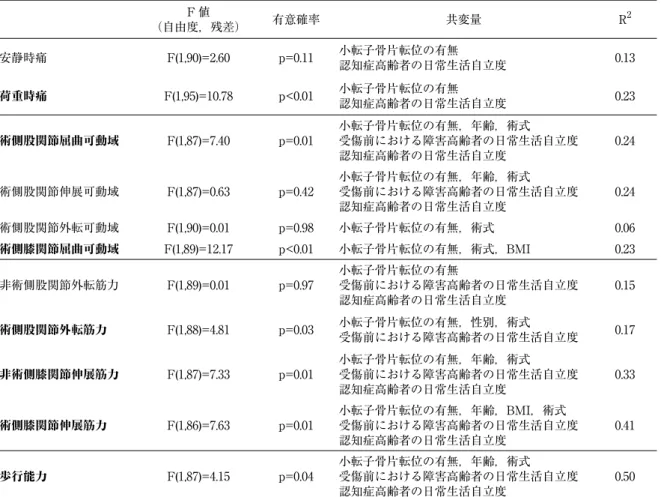
(6) 大. 骨転子部骨折例における骨折型が術後運動機能に与える影響. 157. 表 6 共分散分析による骨折型と術後運動機能との関連性の検討 F値 (自由度,残差). 有意確率. 安静時痛. F(1,90)=2.60. p=0.11. 小転子骨片転位の有無 認知症高齢者の日常生活自立度. 0.13. 荷重時痛. F(1,95)=10.78. p<0.01. 小転子骨片転位の有無 認知症高齢者の日常生活自立度. 0.23. 術側股関節屈曲可動域. F(1,87)=7.40. p=0.01. 小転子骨片転位の有無,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.24. 術側股関節伸展可動域. F(1,87)=0.63. p=0.42. 小転子骨片転位の有無,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.24. 共変量. R2. 術側股関節外転可動域. F(1,90)=0.01. p=0.98. 小転子骨片転位の有無,術式. 0.06. 術側膝関節屈曲可動域. F(1,89)=12.17. p<0.01. 小転子骨片転位の有無,術式,BMI. 0.23. 非術側股関節外転筋力. F(1,89)=0.01. p=0.97. 小転子骨片転位の有無 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.15. 術側股関節外転筋力. F(1,88)=4.81. p=0.03. 小転子骨片転位の有無,性別,術式 受傷前における障害高齢者の日常生活自立度. 0.17. 非術側膝関節伸展筋力. F(1,87)=7.33. p=0.01. 小転子骨片転位の有無,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.33. 術側膝関節伸展筋力. F(1,86)=7.63. p=0.01. 小転子骨片転位の有無,年齢,BMI,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.41. 歩行能力. F(1,87)=4.15. p=0.04. 小転子骨片転位の有無,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.50. BMI;Body Mass Index. 表 7 共分散分析による小転子骨片転位の有無と術後運動機能との関連性の検討 F値 (自由度,残差). 有意確率. 安静時痛. F(1,90)=3.08. p=0.83. 荷重時痛. F(1,95)=0.92. 共変量. R2. 骨折型,認知症高齢者の日常生活自立度. 0.13. p=0.34. 骨折型,認知症高齢者の日常生活自立度. 0.23 0.24. 術側股関節屈曲可動域. F(1,87)=0.82. p=0.36. 骨折型,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 術側股関節伸展可動域. F(1,87)=3.15. p=0.08. 骨折型,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.24. 術側股関節外転可動域. F(1,90)=0.12. p=0.91. 骨折型,術式. 0.06. 術側膝関節屈曲可動域. F(1,89)=0.20. p=0.66. 骨折型,術式,BMI. 0.23 0.15. 非術側股関節外転筋力. F(1,89)=2.40. p=0.13. 骨折型 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 術側股関節外転筋力. F(1,88)=0.71. p=0.40. 骨折型,性別,術式 受傷前における障害高齢者の日常生活自立度. 0.17. 非術側膝関節伸展筋力. F(1,87)=0.01. p=0.93. 骨折型,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.33. 術側膝関節伸展筋力. F(1,86)=1.54. p=0.22. 年齢,BMI,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.41. 歩行能力. F(1,87)=5.06. p=0.03. 骨折型,年齢,術式 受傷前における障害高齢者の日常生活自立度 認知症高齢者の日常生活自立度. 0.50. BMI;Body Mass Index.
(7) 158. 理学療法学 第 46 巻第 3 号. 安定型骨折例では内側骨皮質の解剖学的整復に難渋する. 折例に比較して患側膝関節伸展筋力が低値を示した原因. ことが多く,荷重に伴い骨片間のマイクロムーブメント. として,不安定型骨折例では荷重時痛に伴い歩行時の荷. に伴う骨膜性の疼痛が生じやすいことが指摘されてい. 重量や身体活動量が減少しやすいことが考えられる。本. 24). 。そのため安定型骨折例に比較して不安定型骨折. 研究では健側の膝関節伸展筋力に関しても不安定型骨折. 例で荷重時の疼痛が強いものと考える。また骨折周囲の. 例で有意に低く,術後に抗重力筋である患側・健側の膝. 軟部組織損傷も安定型骨折例に比較して不安定型骨折例. 関節伸展筋に廃用性の機能低下が生じたものと推測す. で高度な場合が多く,この点も不安定型骨折例に荷重時. る。また前述した皮下出血に伴う大. 痛が残存する一因と思われる。. 側膝関節伸展筋力低下の一因になり得ると考える。皮下. 関節可動域については骨折型と患側股関節屈曲可動. 出血に伴う大. 域,患側膝関節屈曲可動域に有意な関連を認めた。我々. 群の滑走性を低下させ,結果的に膝関節伸展筋力低下を. の渉猟の範囲では,過去に骨折型や小転子骨片転位の有. 引き起こす可能性が考えられる。本研究では小転子骨片. 無と股関節・膝関節可動域との関連性を明かにした報告. 転位と関節可動域・下肢筋力に関しては,交絡因子で調. は見あたらない。患側股関節屈曲可動域が不安定型骨折. 整を行った後には有意な関連は認めなかった。小転子骨. 例で不良であった原因として,安定型骨折例に比較して. 片転位例は不安定型骨折例が多く,本研究でも小転子骨. 不安定型骨折例で骨折に伴う出血量が多いことが挙げら. 片転位例の 76.2% が不安定型骨折例であった。小転子骨. る. 33)34). 部のコンパート内圧上昇は膝関節伸展筋. 骨転子部は血流の豊富な海綿骨組織で. 片転位の有無に比較して骨折型が可動域や下肢筋力に与. あるため,骨折に伴う出血量が多いことが報告されてい. える影響がより大きいため,共分散分析では小転子骨片. れる る. 。大. 部の浮腫もまた患. 35)36). 。骨折に伴う出血は骨折直後には骨折部に限局. して生じるが,時間経過とともに皮下出血が大 にまで浸潤し大. 遠位部. 部の浮腫を引き起こすものと考えられ. る。皮下出血は臥位・座位姿勢では重力によって大 面へ浸潤し大. 転位と可動域・下肢筋力に有意な関連を認めなかった可 能性がある。 歩行能力についても不安定型骨折例および小転子骨片. 後. 転位例で有意に不良であった。先行研究でも不安定型骨. 後面の軟部組織の伸張性・滑走性を低下. 折例で安定型骨折例に比較して術後中長期的な歩行能力 11)29)30). ,不. させ,結果的に患側股関節屈曲可動域制限を引き起こす. の改善が不良であることが報告されており. ものと推測される。また皮下出血に伴う大. 部の浮腫は. 安定型骨折例で荷重時の疼痛が強いことがその一因とし. 大. 筋群の伸張. て挙げられている. 部のコンパート内圧を上昇させ,大. 43)44). 。また大. 骨近位部骨折例にお. 性・滑走性低下の原因になることが考えられる。そのた. ける歩行能力に影響を与える要因として,患側股関節外. め骨折に伴う出血量が多い不安定型骨折例で,患側膝関. 転筋力,健患側膝関節伸展筋力が重要であることが報告. 節屈曲可動域制限がより高度なものとなったものと考. されており. える。. 定型骨折例における歩行能力低下の一因と考えられる。. 骨折型および小転子骨片転位の有無と下肢筋力との関. 加えて小転子骨片転位例においては小転子に付着をもつ. 連性については,患側股関節外転筋力において不安定型. 腸腰筋の機能低下が大きいことも報告されている. 骨折例で有意に低値であった。転子部骨折例においては. 腸腰筋は筋の走行から大. 骨折型や小転子骨片転位の有無を問わず,股関節外転筋. む作用を有し,一種の擬似臼蓋として股関節の安定性に. 力が低下しやすいことが報告されている. 37‒41). 。転子部. 45‒49). 寄与している. ,これらの筋群の筋力低下もまた不安. 15). 。. 骨頭を臼蓋の後内力へ押しこ. 50). 。小転子骨片転位例においては腸腰筋. 骨折例において股関節外転筋力が低下しやすい原因とし. の機能低下により,この股関節安定化機構が破綻し歩行. て,骨折に伴い大. 能力が低下するものと推測する。先行研究でも小転子骨. 骨頸部が短縮することにより中殿筋. の静止張力が小さくなることが挙げられる. 37‒39). 。また. 整復時における外反位での固定によるオフセット長の短 縮や大転子へのリーミングによる中殿筋への侵襲. 39)40). 片転位例で非転位例に比較して有意に術後歩行能力が低 いことが報告されている. 31). 。. 本研究の限界として,術後運動機能の測定を骨折型や. も患側股関節外転筋力低下の一因と考えられる。頸部お. 小転子骨片転位の有無を把握した理学療法士が実施して. よびオフセット長の短縮は,安定型骨折例に比較して不. おり,情報バイアスが生じた可能性が挙げられる。今後. 42). ,本研究でも不安定型骨. は盲検化等も考慮したうえでの追試が必要である。また. 折例で頸部およびオフセット長の短縮が生じていた可能. 術後運動機能については,測定した関節可動域や筋力の. 性があり,そのため不安定型群で股関節外転筋力が有意. 運動方向が限定されており,今後さらに詳細な検討を行. に低値を示した可能性がある。患側膝関節伸展筋力に関. う必要があると考える。特に小転子骨片転位の有無と術. しては小転子骨片転位の有無とは有意な関連を認めず,. 後運動機能との関連性を考えるうえでは,腸腰筋の筋力. 骨折型とのみ有意な関連を認め,不安定型骨折例で筋力. 評価が重要であると考えられる。今後は股関節屈曲筋力. が有意に低い結果となった。不安定型骨折例で安定型骨. も含めた調査が必要である。さらに前述した大. 安定型骨折例で生じやすく. 部の浮.
(8) 大. 骨転子部骨折例における骨折型が術後運動機能に与える影響. 腫に伴う股屈曲・膝屈曲可動域制限,頸部短縮に伴う患 側股関節外転筋力低下,荷重機会の減少に伴う患側膝伸 展筋力低下について論ずるうえでは,大. 周径,脚長差,. 頸部およびオフセット長,患側下肢荷重量を測定する必 要がある。今後はこれらの評価を行ったうえで,骨折型 および小転子骨片転位の有無と運動機能との関連性につ いて詳細な検討を行っていく必要があると考える。 結 論 不安定型骨折例および小転子骨片転位を有する骨折例 は,年齢や受傷前の日常生活自立度,認知症の程度,術 式等の交絡要因を考慮しても,術後 4 週の短期的な運動 機能が不良であることが明らかとなった。 利益相反 本研究に関して,開示すべき利益相反はない。 文 献 1)Hagino H, Endo N, et al.: Survey of hip fractures in Japan: recent trends in prevalence and treatment. J Orthop Sci. 2017; 22: 909‒914. 2)Sakamoto K, Nakamura T, et al.: Report on the Japanese Orthopaedic Association’s 3-year project observing hip fractures at fixed-point hospitals. J Orthop Sci. 2006; 11: 127‒134. 3)Hagino H, Nakamura T, et al.: Sequential change in quality of life for patients with incident clinical fractures: a prospective study. Osteoporos Int. 2009; 20: 695‒702. 4)Dubljanin-Raspopović E, MarkovicDenić L, et al.: Use of early indicators in rehabilitation process to predict oneyear mortality in elderly hip fracture patients. Hip Int. 2012; 22: 661‒667. 5)Horii M, Fujiwara H, et al.: Urban versus rural differences in the occurrence of hip fractures in Japan’s Kyoto prefecture during 2008-2010: a comparison of femoral neck and trochanteric fractures. BMC Musculoskelet Disord. 2013; 14: 304. 6)Mautalen CA, Vega EM, et al.: Are the etiologies of cervical and trochanteric hip fractures different? Bone. 1996; 18: 133‒137. 7)Kristensen MT: Hip fracture-related pain strongly influences functional performance of patients with an intertrochanteric fracture upon discharge from the hospital. PM R. 2013; 5: 135‒141. 8)Borgquist L, Nordell E, et al.: Outcome after hip fracture in different health care districts: rehabilitation of 837 consecutive patients in primary care 1986-88. Scand J Prim Health Care. 1991; 9: 244‒251. 9)Tanaka R, Umehara T, et al.: Clinical prediction rule for declines in activities of daily living at 6 months after surgery for hip fracture repair. Arch Phys Med Rehabil. 2016; 97: 2076‒2084. 10)Koval KJ, Skovron ML, et al.: Ambulatory ability after hip fracture. A prospective study in geriatric patients. Clin Orthop Relat Res. 1995; 310: 150‒159. 11)Walheim G, Barrios C, et al.: Postoperative improvement of walking capacity in patients with trochanteric hip fracture: a prospective analysis 3 and 6 months after. 159. surgery. J Orthop Trauma. 1990; 4: 137‒143. 12)水間 恒,山内正雄,他:大 骨転子部安定型骨折と不安 定型骨折における術後在院日数及び歩行能力の比較.Hip Joint.2009; 35: 144‒147. 13)山口正哉,小原 周,他:大 骨転子部骨折の術後早期評 価 1 週,2 週の検討.骨折.2015; 37: 999‒1002. 14)河原郁生,玉井克弥,他:高齢者大 骨近位部骨折は骨折 型で術後自立度は変わるのか ? 奈良県内の多施設調査. 骨折.2008; 30: 685‒688. 15)Aprato A, Lo Baido R, et al.: Does lesser trochanter implication affect hip flexion strength in proximal femur fracture? Eur J Trauma Emerg Surg. 2015; 41: 523‒529. 16)Liu X, Liu Y, et al.: Does integrity of the lesser trochanter influence the surgical outcome of intertrochanteric fracture in elderly patients? BMC Musculoskelet Disord. 2015; 16: 47. 17)Bannister GC, Gibson AG, et al.: The fixation and prognosis of trochanteric fractures: a randomized prospective controlled trial. Clin Orthop Relat Res. 1990; 254: 242‒246. 18)Kitamura S, Hasegawa Y, et al.: Functional outcome after hip fracture in Japan. Clin Orthop Relat Res. 1998; 348: 29‒36. 19)Holt EM, Evans RA, et al.: 1000 femoral neck fractures: the effect of pre-injury mobility and surgical experience on outcome. Injury. 1994; 25: 91‒95. 20)河本旭哉,棚瀬嘉宏,他:経験と考察 大 骨転子部骨折 に対する Gamma nail 法の治療成績 術後歩行能力の低下 に影響する因子の分析.整形外科.2002; 53: 395‒398. 21)Utrilla AL, Reig JS, et al.: Trochanteric gamma nail and compression hip screw for trochanteric fractures: a randomized, prospective, comparative study in 210 elderly patients with a new design of the gamma nail. J Orthop Trauma. 2005; 19: 229‒233. 22)新 垣 晴 美, 大 湾 一 郎, 他: 大 骨 転 子 部 骨 折 に 対 す る CHS と髄内釘の比較検討.骨折.2007; 29: 353‒356. 23)Carvajal-Pedrosa C, G mez-Sánchez RC, et al.: Comparison of outcomes of intertrochanteric fracture fixation using percutaneous compression plate between stable and unstable fractures in the elderly. J Orthop Trauma. 2016; 30: 201‒206. 24)Mak JCS, Lattouf I, et al.: Relationship between hip fracture subtypes, surgical procedure, and analgesia use. J Am Geriatr Soc. 2009; 57: 2378‒2380. 25)Evans EM: The treatment of trochanteric fractures of the femur. J Bone Joint Surg. 1949; 31-B: 190‒203. 26)川端悠士,澄川泰弘,他:大 骨近位部骨折例における Hand Held Dynamometer を用いた下肢筋力測定の検者内 信頼性の検討─認知症の重症度によって信頼性は異なる か? ─.日本農村医学会雑誌.2016; 65: 196‒201. 27)Katoh M: Reliability of isometric knee extension muscle strength measurement using a hand-held dynamometer with a belt: a study of test-retest reliability in healthy elderly subjects. J Phys Ther Sci. 2010; 22: 359‒363. 28)Martins J, da Silva JR, et al.: Reliability and validity of the belt-stabilized handheld dynamometer in hip and knee strength tests. J Athl Train. 2017; 52: 809‒819. 29)Mnif H, Koubaa M, et al.: Elderly patient’s mortality and morbidity following trochanteric fracture: a prospective study of 100 cases. Orthop Traumatol Surg Res. 2009; 95: 505‒510. 30)Brostr m LA, Barrios C, et al.: Clinical features and walking ability in the early postoperative period after treatment of trochanteric hip fractures: results with special reference to fracture type and surgical treatment..
(9) 160. 理学療法学 第 46 巻第 3 号. Ann Chir Gynaecol. 1992; 81: 66‒71. 31)Shinoda S, Mutsuzaki H, et al.: Factors influencing period from surgery to discharge in patients with femoral trochanteric fractures. J Phys Ther Sci. 2017; 29: 1976‒ 1980. 32)江藤文夫:骨折治癒,骨折の治療とリハビリテーション. 江藤文夫(編),南江堂,東京,2002,pp. 2‒4. 33)Ronga M, Bonzini D, et al.: Blood loss in trochanteric fractures: multivariate analysis comparing dynamic hip screw and Gamma nail. Injury. 2017; 48: 44‒47. 34)Cuenca J, Garc aErce JA, et al.: Preoperative blood test results and type of fracture as transfusional risk factors in patients older than 65 years with trochanteric hip fracture. Rev Esp Anestesiol Reanim. 2004; 51: 515‒522. 35)Wu JZ, Liu PC, et al.: A prospective study about the preoperative total blood loss in older people with hip fracture. Clin Interv Aging. 2016; 11: 1539‒1543. 36)Smith GH, Tsang J, et al.: The hidden blood loss after hip fracture. Injury. 2011; 42: 133‒135. 37)Zielinski SM, Keijsers NL, et al.: Femoral neck shortening after internal fixation of a femoral neck fracture. Orthopedics. 2013; 36: 849‒858. 38)Zlowodzki M, Brink O, et al.: The effect of shortening and varus collapse of the femoral neck on function after fixation of intracapsular fracture of the hip: amulticentre cohort study. J Bone Joint Surg Br. 2008; 90: 1487‒1494. 39)McGowan CP, Neptune RR, et al.: A phenomenological model and validation of shortening-induced force depression during muscle contractions. J Biomech. 2010; 43: 449‒454. 40)McConnell T, Tornetta P 3rd, et al.: Gluteus medius. tendon injury during reaming for gamma nail insertion. Clin Orthop Relat Res. 2003; 407: 199‒202. 41)Karn NK, Jain A, et al.: A prospective randomized control trial comparing proximal femoral nail and sliding hip screw in the management of trochanteric fracture of the femur. Health Renaissance. 2011; 9: 7‒11. 42)山部聡一郎,中野哲雄,他:Sliding hip screw 法における スライディング量の検討.Hip Joint.2007; 33: 538‒541. 43)Morrison RS, Magaziner J, et al.: The impact of postoperative pain on outcomes following hip fracture. Pain. 2003; 103: 303‒311. 44)Foss NB, Kristensen MT, et al.: Postoperative pain after hip fracture is procedure specific. Brit J Anaes. 2009; 102: 111‒116. 45)川端悠士,澄川泰弘,他:大 骨近位部骨折術後例におけ る杖歩行の可否・歩行速度を決定する可変的要因の検討. 理学療法学.2014; 41: 347‒354. 46)Mangione K, Craik RL, et al.: Predictors of gait speed in patients after hip fracture. Physiother Can. 2008; 60: 10‒18. 47)Palombaro KM, Craik RL, et al.: Determining meaningful changes in gait speed after hip fracture. Phys Ther. 2006; 86: 809‒816. 48)萩原洋子,増田敏光,他:膝伸展筋力を用いた杖歩行自立 の判別精度 転倒による大 骨頸部骨折症例の検討.総合 リハビリテーション.2011; 39: 171‒173. 49)金子義弘:高齢大 骨近位部骨折患者の等尺性膝伸展筋 力と歩行自立度との関係.運動療法と物理療法.2012; 23: 252‒258. 50)津村 弘,姫野信吉,他:股関節の 3 次元接触圧分布につ いて.Hip Joint.1983; 9: 159‒162..
(10) 大. 骨転子部骨折例における骨折型が術後運動機能に与える影響. 〈Abstract〉. The Effect of Fracture Type and Displaced Fracture of the Lesser Trochanter on Short-term Physical Function at 4 Weeks after Surgery in Trochanteric Fractures. Yuji KAWABATA, PT, BS, Yuki TAKEHARA, PT, BS, Koji OGAWA, MD, BS Department of Rehabilitation, Shuto General Hospital, JA Yamaguchi Prefectural Welfare Federation of Agricultural Cooperative Chikako MIURA, PT, AD National Hospital Organization Yamaguchi-Ube Medical Center. Purpose: To clarify the effect of fracture type and displaced fracture of the lesser trochanter on shortterm physical function at 4 weeks after surgery in trochanteric fractures. Methods: Ninety-five patients with trochanteric fractures were enrolled in the study. In order to assess the postoperative physical function, we evaluated pain at rest, pain with weight bearing, range of motion (hip flexion, hip extension, hip abduction, and knee flexion), muscle strength (unaffected/ affected hip abductor strength and unaffected/affected knee extensor strength), and ambulatory ability 4 weeks postoperatively. We investigated the effect of fracture type and displaced fracture of the lesser trochanter on postoperative physical function, using analysis of covariance. The independent variables were fracture type (stable or unstable) and displaced fracture of the lesser trochanter; the dependent variable was the postoperative physical function; and the covariates were age, degree of independence for activities of daily living in the disabled elderly before injury, and degree of independence for activities of daily living in the elderly with dementia. Results: Postoperative physical functions that correlated with the fracture type were pain with weight bearing, range of motion (hip flexion and knee flexion), affected hip abductor strength, affected/ unaffected knee extensor strength, and ambulatory ability. Postoperative physical function that correlated with the displaced fracture of the lesser trochanter was the ambulatory ability. Conclusion: The results suggest that short-term physical function at 4 weeks after surgery in unstable trochanteric fractures and displaced fracture of the lesser trochanter was poor, considering the effect of age, degree of independence for activities of daily living in the disabled elderly before injury, and degree of independence for activities of daily living in elderly with dementia. Key Words: Trochanteric fracture, Fracture type, Displaced fracture of the lesser trochanter, Physical function. 161.
(11)
図
関連したドキュメント
そこでこの薬物によるラット骨格筋の速筋(長指伸筋:EDL)と遅筋(ヒラメ筋:SOL)における特異
自動運転ユニット リーダー:菅沼 直樹 准教授 市 街 地での自動 運 転が可 能な,高度な運転知能を持 つ自動 運 転自動 車を開 発
1)幼若犬;自家新鮮骨を移植し,4日目に見られる
たRCTにおいても,コントロールと比較してク
「他の条文における骨折・脱臼の回復についてもこれに準ずる」とある
ポンプの回転方向が逆である 回転部分が片当たりしている 回転部分に異物がかみ込んでいる
タービンブレード側ファツリー部 は、運転時の熱応力及び過給機の 回転による遠心力により経年的な
То есть, как бы ни были значительны его достижения в жанре драмы и новеллы, наибольший вклад он внес, на наш взгляд, в поэзию.. Гейне как-то