頚椎の骨折と脱臼
小熊大士
はじめに
米国165 の外傷センターにおける 111,219 人の患者を対象とした最近の報告では、頚椎 外傷の発生頻度は4.3%を占め、その中の 1.3%に脊髄損傷を伴っているとしている。また 米国では人口10 万人当たり 3.2-5.3 人に脊髄損傷が生じているとの報告もある。脊椎損傷 の発生には15-24 歳と 50 歳以上との 2 つのピークがあり、ここ数年では 50 歳以上の占める 割合が増加している。一方、外傷センターでの治療体制改善により、これらの損傷に伴う 死亡率は減少してきている。各地域の脊髄損傷センターの設立が、脊髄完全損傷の割合を 65%から 46%に、脊髄損傷による死亡率も 20%から 9%に減少させたとの報告もあり、こ の改善による社会的費用削減も明らかである。 脊椎・脊髄損傷患者のほとんどは若年男性である。30%以上は 30 代の男性であり、受傷 原因の一位は自動車事故で、転落、銃傷、スポーツ外傷と続く。自動車事故は小児におい ても原因の一位であるが高齢者では転落が一位である。銃傷による脊髄損傷は増加してお り、脊柱管に弾が存在している場合の最適な治療法は異論のあるところである(これはア メリカらしい)。 脊椎外傷に対する内固定は、神経の除圧を可能にし、さらに早期離床、早期リハビリを可能 とする。脊髄損傷の患者に対するリハビリの進歩も機能改善を最大限にする。臨床評価
頚椎損傷の患者の治療は受傷現場から始まる。例外なく全ての外傷患者において頚椎損 傷の存在が疑われるべきである。頚椎損傷は重度頭部外傷、高エネルギー損傷、神経脱落所見 と非常に関連がある。初期固定は頚椎カラー、spine board、砂袋によって行う。 患者が外傷センターに搬入された時、最初に頚椎損傷を念頭におき、気道、呼吸、循環 の状態を評価する。特に上位頚椎の場合、後咽頭の軟部組織の腫脹があると上部気道の閉 塞を来たす。頚椎損傷では横隔膜、呼吸筋麻痺による呼吸不全を生じる。神経原性ショッ クにより、著明な血圧低下、徐脈を生じることがある。気道、および呼吸の管理は挿管し 人工呼吸器により行う。経鼻挿管が経口挿管より頸椎の動きが少ないので比較的安全であ る。脊髄への血流を最大限にする為には拡張期圧は70mm Hg 以上に保持されるべきであ る。これは、多発外傷の場合はまず補液により行われるが、神経原性ショックの診断がつ けば、過負荷にならないよう昇圧剤による治療を行う。 蘇生後は致命的な損傷がないか評価する。救急隊員からの受傷機転や受傷現場の情報は、 治療に当たる医師に合併症の存在を示唆させる。次に全脊椎の精査、触診を施行する。軟 部組織の腫脹、圧痛、軋音、棘突起間の隙間の存在は脊椎損傷の存在を示唆させる。部位 が離れた脊椎損傷は、患者の6%に存在する(double injury が 6%に存在するということ)。 頚椎損傷のある患者には椎骨動脈損傷の可能性(20-24%)も考えなければならない。 flexion-distraction, flexion-compression 型の 83%に生じていたとの報告がある。MR angiography が診断に有用である。解剖学と
ASIA の神経学的評価法
神経学的所見を注意深く観察し明確な評価をすることが、最適な治療計画、機能回復の 予測に重要である。評価方法としてはAmerican Spinal Injury Association(ASIA)の評価 法が広く受け入れられている。ASIA ではまた、横隔膜機能(C4 レベル、透視で確認)、腹筋 (Th10 レベル、Beevor’s sign→臍が上部腹筋の収縮より上に変移する現象で下部腹筋の収縮の欠如による) の評価を義務つけている。また、脊髄損傷患者の日常生活動作機能を評 価するFIM(Functional Independence Measure)という評価法がある。これは以下の 6 領域 についての能力を測定するものである。①セルフケア、②排泄、③移動、④運動、⑤コミ ュニケーション、⑥認知である。
脊髄ショックは脊髄損傷の初期の段階で生じる。これは損傷脊髄における構造的な障害 というよりは、代謝障害(ATP の枯渇)が脊髄機能不全すなわち麻痺,反射の低下・消失を 起こしている。一旦脊髄ショックが改善すると運動及び知覚検査を 機能的障害の評価とし て行うことが出来るようになる。 脊髄損傷後の機能回復は年齢,体型,健康状態によっても左右される。完全脊髄損傷患 者はしばしば受傷後 6 か月以上かかって同側の一神経根上の高位が回復してくる。個人の 多様性もあるが、通常ではある特定の神経高位の損傷後に残存する機能はある程度予想さ れる(Table 5 脊髄機能の一般的なゴールである)。一般的に完全脊髄損傷になるような外 傷によって、同じ高位に存在する神経根の損傷が惹き起こされている。これらの神経根は 損傷レベルより近位で正常脊髄から発しているので,末梢神経障害に陥ることになる。神 経根の機能は,6 ヵ月以内に回復すると期待されているので、患者の 66~80%は 完全脊髄 損傷によって生じる機能の1神経根上のレベルが回復すると期待されている。このことは はっきりと脊髄機能の回復とは区別されるべきである(損傷していた神経根機能が回復し たのである)。 神経学的検査の他のポイントは反射と筋緊張の評価である。昏睡状態か、あるいは検査 に応じてくれない患者では特に有用である。通常の反射の評価に加えて、あらゆる病的な 反射を考慮すべきである。Babinski 反射は外側の足部を鋭利なもので刺激すると母趾が伸 展し、他の趾間の開大を示す。Oppenheim 反射は同側の脛骨前縁を刺激することで Babinski 反射と動揺の反応を示す。Hoffman 兆候は 患者の中指の爪をはじくとことで、陽性のと きは母指が外転し、示指の屈曲を起こす。球海綿体反射の再出現は脊髄ショックの終わり を意味する。ほとんどの患者で局所の反射弓は48 時間以内で回復する。脊髄ショックが終
わると正確な患者の神経学的所見というものがわかる。すなわち、この時点での完全運動・ 知覚麻痺がFrankel の A である。
画像診断
単純レントゲンでは、正面、側面、開口位正面像を撮影する。頸椎損傷の85%は側面像 で診断可能と言われている。しかしC7-T1 レベルは標準的な撮影方法ではなく、swimmers view あるいは、斜位、CT 撮影がわかりやすい。急性期に随意的な前後屈の撮影は防御作 用が働くため有用ではない。頸椎側面像では椎体前方の軟部組織の腫脹、アライメントが 評価できる。軟部組織の厚さは C1 では 10mm 以下、C3 では 4-5mm 以下、C6 では 15-20mm 以 下である。この測定値は特異的なものではないが、これが正常範囲を逸脱していれば、頸 椎外傷を疑う所見となる。側面像でのアライメントは以下の 4 項目をチェックすべきであ る。(1)椎体前面の line(2)椎体後面の line(3)椎弓の前方皮質の line(4)棘突起の line。 発達性狭窄の評価は Pavlov 比(Torg 比)で計測する。脊柱管前後径/椎体前後径比が 0.8 以下ならば発達性狭窄を示唆する。脊柱管前後径により脊髄損傷程度の予測が可能である。 頸椎(脱臼)骨折患者 288 人の後ろ向き研究によると、前後径 10.5mm では完全脊髄損傷、 13.1mm では不全損傷、15.9mm では神経根損傷、16.7mm では脱落症状はなしとの報告があ る。椎間不安定性は Panjabi/White による診断基準で評価される。側面像で 3.5mm の移動 と隣接椎間と比較して 11 度以上の存在は不安定性を示唆する所見である。しかし、外傷以 前の変性所見も考慮にいれる必要がある。 CT は頚椎の骨折を把握するには最も有用な手段である。多発外傷患者において、CT は 頚椎の損傷を特定する手段としてsensitivity 90%,specificity100%とスクリーニングには最も 有用な検査法である。また、コスト面でも効率が良い。さらにsagittal,coronal,3D などがあ ればなお複雑な骨折型を把握することができる。 MRI は、椎間板、靭帯、脊髄などの軟部組織の評価に優れている。また、椎体周囲の血 腫の評価にも有用である。またcord の出血を特定することができ、神経学的回復の予後を 推定できる。急性期の出血は、T2WI で低信号の輝度で描出され、数日後は高輝度に変化す る。不全脊髄損傷
損傷高位より遠位の運動、知覚の回復が見られる場合や回復が早い場合は、機能的予後 は良好である。不全損傷の90%は Brown Sequard synd.か central cord synd.か anterior cordsynd.である。
Brown Sequard syndrome
このタイプは、脊髄の半分が損傷されることにより起こる。例えば、銃器による損傷、 刺傷など。皮質脊髄路(運動)と後索(固有感覚、深部覚)が脳脊髄レベルで交差し、一 方脊髄視床路(温痛覚)は脊髄に入る2,3レベル以内で反体側に入る。そのように、半 分の損傷であれば、損傷部位以下の同側の麻痺が生じる。また痙性、反射亢進、クローヌ ス、表在反射の低下、Babinski 反射の出現が見られる。後索の損傷は損傷以下の、関節位 置覚、振動覚、触覚の脱出がみられる。このB-S パターンの損傷は予後が良いと考えられ ている(60 症例で 90%で神経回復が見られた?)。
Central cord syndromes
このパターンは、しばしば頚椎の伸展損傷でみられる。典型例では高齢者でもともと狭 窄がある場合が多い。上肢の運動、知覚機能が障害され、下肢においては遠位筋より近位 筋が障害されやすい。近位筋の線維はcord のより中心を通過し、遠位筋はより外側を通過 するためである。肛門周囲の知覚は温存される。歩行能力や膀胱直腸障害の回復予後は良 好で、50%で機能改善が見られている。
Anterior cord syndrome
このタイプは、脊髄の前2/3 の損傷である。後索は温存されている。受傷機転は屈曲圧迫 型である。外側皮質脊髄路の損傷があるため、遠位筋の機能は悪い。損傷レベルでは、弛 緩性麻痺とfasciculation がおこり、それ以下では痙性麻痺がおこる。外側脊髄視床路が両側 で損傷されているため、温痛覚は損失する。深部覚、振動覚は温存される。機能回復は16% と悪い。Posterior cord syndrome
非常にまれなタイプである。深部覚、振動覚が消失する。
脊髄損傷の薬物治療
脊髄損傷は多段階を経る。最初は外力により損傷され、血流が損傷されることにより二 次的に細胞死をもたらす。患者の全身状態を安定化させ、脊椎を整復しアライメントを修 復し、神経を損傷させている要素を除圧させ、骨折部を安定化させることが、受傷時の損 傷の増悪を押さえ、障害を最小にするのに重要である。 ここ数年薬物療法が二次的な損傷の増悪を軽減すると言われてきている。メチルプレド ニゾロンは唯一神経回復に影響があると言われ、臨床試験が行われている薬剤である。 メチルプレドニゾロンはlipid peroxidation をへらし、細胞膜を安定化させ、脊髄の血流を 増加させ、血管の透過性、浮腫を減少させる。National Acute Spinal Cord Injury(NASCIS)IIでは、受傷後 8 時間以内でメチルプレドニゾロンを使用した脊髄損傷不全麻痺には、プラ セボ群より有意に神経学的回復が見られたとしている。逆に 8 時間以上経過すると、副作 用の方が強くなり、結果が悪化するとしている。NASCIS III では 3 から 8 時間以内に投与 開始すると48 時間まで神経学的回復が望めるとしている。Ganglioside GM-1(phase II 臨床 試験)では72 時間まで運動の回復が見られたとしている。そのメカニズムは明らかではな いが、恐らくアミノ酸の活動性を選択的に中和し、中枢神経への代謝率を減らし、神経と fibroblast の growth factor の神経防御因子の相乗効果とも考えられている。動物実験では、 GM-1はメチルプレドニゾロンと併用したときは効果がなくなるとしている。
頸髄損傷の初期固定
急性の不安定頸椎は通常 Rotorest bed にて頭蓋骨直達牽引を行い、不安定性を減弱し安 定化させる必要がある。 Rotorest bed このベッドの使用にて呼吸器合併症、褥創、深部静脈血栓症の発症を最小限にすること ができる。ステンレス製(MRI 撮影可能)の牽引は 140 ポンド(63.5kg)まで牽引でき、カー ボ ン フ ァ イ バ ー の も の は 65 ポ ン ド (30kg) ま で 安 全 に 牽 引 す る こ と が で き る 。 Gardner-Wells 牽引の引き抜き強度は使用回数に従い減少する。故に、頭蓋骨直達牽引器は使用前後に必ずチェックしなければならず、もし、中のスプリングが壊れていれば交換 しておかなければならない。
頚椎固定器具
頸椎外固定器具のメジャーなものは頸椎カラーとハローベストである。頸椎カラーによ る骨折の制動効果はどれもほとんど同じである。これらの外固定器具には、それぞれ固有 の合併症がある。頸椎カラーは圧迫による皮膚潰瘍、頭蓋内圧の亢進が起こることが知ら れている。多発外傷患者、意識喪失患者ではとりわけリスクが高くなる。いくつかのカラ ーでは、圧を分散し、皮膚潰瘍予防に配慮したものもある。halo ring and vest Philadelphia collar ハローベストは頸椎の外固定器の中で、最も安定した固定力を有している。ほとんどの ハローベストは 1.5T 以下であれば MRI 撮影可能である。頭蓋ピンは成人では 8 ポンド (3.6kg)、小児では 4 ポンド(1.8kg)で締め付けるべきとされている。骨粗鬆症や骨形成障 害がある場合、ピンの数を多くする。小児の場合、6-8 本のピンで弱めのトルクで固定す るのが良い。ベストをタイトに着用すると頸椎の可動域が減少することが死体を用いた実 験にて証明されている。
手術の時期について
神経症状を有する頸椎の脱臼、骨折は可能な限り早期に整復固定すべきである。頸椎の その他の損傷の場合、適切な手術時期はあまりはっきりしたものはない。神経学的症状の 悪化する恐れのないものには早期に手術を行なう必要はないとする見解もある。しかし、 受傷後 5 日以内での外科的除圧と固定は、早期より患者の自由度が高まり、入院期間の短 縮やコストの削減につながることが知られている。この事実はとりわけ多発外傷患者にお いて顕著である。138 例の多発外傷例を含む頸椎外傷患者の retrospective review による と受傷後 72 時間以内に手術を行なった群の方が、術後合併症が少なかったとのことである。 結論として、全身状態が許すなら、可能な限り早期に手術をするのが良いであろう。成人頚椎損傷の各論
Atlanto-Occipital Injuries
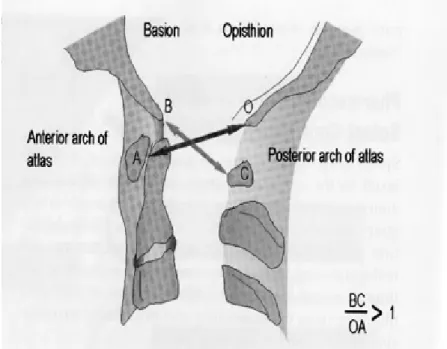
Atlanto-Occipital Injuries は外傷死の 5-8%に生じ、頸椎損傷による死亡原因の 19-35% を占めている。実は Atlanto-Occipital dislocation 患者の 80%以上が 1975 年以降に報告 されている。これは救急蘇生法と緊急輸送法の改善により、この致死的外傷患者の多くが 救われるようになったためである。146 例の交通事故死の review によれば、5%の頻度で Atlanto-Occipital dislocation が生じていたとのことである。12 歳以下の小児では、成 人と比較し、Atlanto-Occipital angle が平行で、全身に占める頭部の割合がかなり高い ので、この損傷はこの年代に多い傾向がある。 C3 レベルの軟部組織の腫脹が X 線で認められることがある。多くの解剖学的な基準線が 後頭-C1 間の正常な関係の指標として定められている。第一の線は斜台から歯突起まで引 いた接線である。もう一つの線は大後頭孔後縁から C1 の椎弓内縁に引いた緩やかな曲線で ある。Power’s ratio は大後頭孔前縁から環椎後弓後縁までの距離/大後頭孔後縁から環 椎前弓後縁までの距離で表され、この値が 1 以下であれば後頭環椎間の前方脱臼なしと診 断される(Fig3)。
Fig 3 Powers ratio による後頭頚椎不安定性の計測。1 以上は後頭頚椎の前方変位を示す
最も一般的な後頭環椎間脱臼の分類ではこの損傷は 3 タイプに分類されている。タイプ Ⅰは後頭の環椎に対する前方脱臼である。タイプⅡは長軸上での脱臼である。このタイプ の場合いかなる牽引にても神経症状の改善は得られない。タイプⅢは後方への亜脱臼また は脱臼である。タイプⅠとⅢは牽引にて脱臼を整復することにより神経症状の改善が得ら れることがある。 頭蓋の脱臼における致死性は非常に高く、ごく少数の生存例では脳神経、脳幹、延髄脊 髄結合部、上位頸髄損傷が存在することが多い。椎骨動脈損傷は脱臼に伴って生じること が多い。予測される損傷メカニズムは伸展-回旋力と思われる。このレベルでの椎骨動脈不 全により、同側の第 5、9、10、11 脳神経麻痺、Horner’s syndrome、対側の知覚、温度覚 喪失、小脳障害、交差部位での損傷による交叉性麻痺からなる Wallenberg’s syndrome を 生じる。 後頭環椎間脱臼では全例即座にハローベストを装着しなければならない。この損傷は非 常に不安定なので、後頭頸椎間固定は治療法の一つの選択肢である。この方法には多数の 手技があり、後方固定術(O-C fusion)が行われ、術後の外固定は頸椎カラーで十分であ る。
Ransford loop fixation
Fracture of the Atlas
環椎骨折は頸椎骨折中 2-13%を占めており、比較的年齢層が低く(平均 30 歳)、大多数は 交通事故により受傷している。これらの骨折は axial loading により生じ、それ故一般的 に頭部外傷を伴う多発外傷患者に生じることが多い。加えて C1-C2 複合体の骨折や非連続 性頸椎骨折と密接に関係している。 X 線により後弓骨折、外側塊骨折、Jefferson 骨折に分類される。開口位像での外側塊の 6.9mm 以上の転位は横靭帯不全を示唆している。単純 CT は骨折型を明らかにすることがで きる。 外側塊の 6.9mm 以下の転位を伴う環椎骨折の治療はハローベスト固定を 3 ヵ月施行する。 ハローベスト除去後に動態撮影を行い C1-C2 間の不安定性を評価し、明らかな不安定性が 残存していれば C1-C2 の固定手術を行う。外側塊の転位が 6.9mm 以上の場合の治療は controversial である。第一の方法として、頭蓋牽引を 6-8 週間行ない、その後 6 週間ハ ローベストを装着するという方法がある。第二の方法として即座にハローベストを装着す るという方法がある。これは長期臥床に伴う合併症予防の点で優れており、予後が比較的 良いことがわかっている。この 2 つの方法はいずれも acceptable な方法であり、患者の状 態により使い分けるのが良いであろう。 ハローベスト抜去後の動態撮影にてC1-C2 間に 5mm 以上の不安定性が存在するなら手 術治療が推奨される。もし、C1 の後弓が intact なら、C1-C2 の後方固定が推奨される。 後弓が偽関節になっている場合、または後頭窩に明らかな損傷がある場合には、後頭-C2 間の固定が推奨される。 後弓の単独骨折は頚部の過伸展損傷により生じる。これらは安定型損傷であり、頸椎カ ラーによる保存治療で十分である。
Atlantoaxial Subluxation and Dislocation
環軸椎回旋不安定性に対しては、まず 3 週間の頭蓋牽引を行なう。牽引により変形矯正 されなければ観血的整復+C1-C2 間固定をおこなうべきである。C1-C2 間固定には、Gallie 法、Brooks 法、C1-C2 transarticular screw+Brooks 法など多くの方法が報告されている。 Transarticular screw 固定は術後ハローベスト固定が必要ないくらい十分な固定性が得ら れる。
Gallie 法 Brooks 法 C1-C2 Transarticular screw+Brooks 法
Fractures of the Odontoid
歯突起骨折は頚部痛以外の症状に乏しいことからしばしば見逃される。頭部外傷合併例、 中毒例などではさらに診断が難しい。屈曲・伸展いずれの受傷機転でも歯突起骨折は起こ り、過屈曲では歯突起の前方転位、過伸展では後方転位を来たす。 診断は、開口位撮影・側面のX 線で行われ、Anderson-d’Alonzo 分類に基づき治療が行 われている。 TypeⅠ:通常、カラー固定 3 ヶ月の保存治療を行う。 TypeⅡ:他の 2 型と比べ予後予測が困難である。歯突起骨折の偽関節は全体で 32%と言 われるが、①転位が5mm 以上、②角状変形が 10°以上、③40 歳以上、④後方転位 では 偽関節率は高くなる。転位が6mm 未満では偽関節率が 10%であるのに対し、6mm を超え ると78%と高率である。転位のない typeⅡ骨折では、halo vest が好んで用いられる。偽 関節のリスクが2つ以上ある場合、C1-2 固定か、odontoid screw による骨接合が良い。 C1-2 固定の場合、頚部回旋の 50%が失われることから、回旋のことを考えると、理論的に は歯突起の骨接合の方が有利であるが、実際には術後の回旋には大きな差はないようであ る。歯突起骨接合を行うためには、横骨折であり、粉砕がなく、整復可能である必要があ る。また、椎体と歯突起の解剖が適していなければならない。高齢者に対する odontoid screw の使用は、高率に合併症を伴う。 TypeⅢ:患者背景・要求により治療は異なる。Halo vest では、13%の偽関節、15%の 変形治癒がある。これに対し、C1-2 固定では 96%の癒合率である。 Anderson-d’Alonzo 分類。 A: Type I B: TypeⅡ C: TypeⅢTraumatic Spondylolisthesis of the Axis
軸椎の外傷性辷り(Hangman’s fracture)は、伸展・屈曲・伸延を含むあらゆる受傷機 転で生じ、骨折線は椎弓に及ぶ。Effendi 分類を修正したものが用いられ、 TypeⅠ:単独の場合、3 ヶ月の硬性カラーで治療。 TypeⅡ:3mm 以上の転位、11°以上の角状変形、C2 椎体の楔状圧迫骨折。亜型として typeⅡA があり、著明な角状変形だが転位は認めず、椎間板と後縦靱帯の著明な破綻を伴 う。わずかな牽引力で明らかな椎間板腔の開大を生じる。別の亜型として、骨折線が椎体 後面に抜けるタイプのものもあり、この場合33%の確率で神経学的異常を認める。ⅡA を 除く全ての typeⅡ骨折で、halo vest を用いた保存治療が行われる。11°以上の角状変形 に伴う偽関節の場合、後方固定が必要である。 TypeⅢ:片側あるいは両側の C2/3 椎間関節脱臼があり、著明な転位、角状変形を伴う 不安定型損傷である。前・後縦靭帯、C2/3 椎間板の破綻を生じる。全ての typeⅢ骨折は手 術的整復とC2/3 後方固定を要する。内固定は、棘突起間 wiring か、C2 pedicle screw・ C3 lateral mass screw を用いた後方 plating が行われる。
A: TypeⅡ骨折
B:C2 椎体 axial 像では、椎体後面に抜け る骨折線が見られる。
Injuries to the Subaxial Spine
Allen 分類を用いる。圧迫屈曲損傷から側方屈曲損傷まで、受傷機転によって大きく 6 つのclass に分けられ、各 class は更に複数の stage に細分されている。
Anterior Wedge Compression Fractures
屈曲位での軸圧によって生じ、典型的には C4/5、C5/6 レベルである。神経学的異常を 来たすことは稀であるが、骨折が重度の場合には後弯変形の残存という結果をもたらす。 多くは保存的に治療されるが、11°以上の角状変形や 25%以上の椎体高損失がある場合に は、後弯変形を防ぐために固定術を考慮しても良い。
Cervical Burst Fractures
重度の軸圧負荷によって生じ、一般的にはC4 から C7 まで広く起こり得る。骨片の脊柱 管内転位による、完全あるいは不完全脊髄損傷を伴う。 頚椎破裂骨折の治療法は、神経学的所見によって決定される。神経学的異常がある場合、 前方からの椎体切除と、骨移植・プレートによる前方固定が最も良い。前方プレートのデ ザインは、後方要素の損傷がある場合でも単独で使用出来るように改善されているが、後 方要素の破綻が重度の場合には、前方・後方固定、instrumentation の併用が必要かも知 れない。 Allen-Ferguson 分類 A:圧迫屈曲損傷 B:軸圧損傷 C:伸延屈曲損傷 D:圧迫伸展損傷 E:伸延伸展損傷 F:側方屈曲損傷
C5 破裂骨折 A:側面 X 線。B:T2 強調 MRI 像。C:骨折椎体の CT 像。D:椎体切除と前方から の腸骨移植、プレート固定による治療。
椎間関節損傷
椎間関節損傷は、頚椎外傷の中では最も一般的である。片側あるいは両側、純粋な骨折 から純粋な脱臼まで見られる。Facet Fractures
片側の facet fracture は上下の椎間関節を含むことがあり頚椎の軽度屈曲による回旋力 により生じる。上関節突起骨折はよくある損傷で、全体の80%を占める。軽度から中等 度の棘間靭帯断裂や椎間板の部分損傷に伴って関節包断裂が生じる。側面X-P では椎体が 軽度傾いて(5-7度)Translation して(4-4.5mm)見える。下関節突起骨折は普通椎 弓の基部から始まることが多く、椎弓骨折と合併しやすい。 骨折の不安定性により片側椎間関節骨折の治療は変わってくる。転位がなく小骨片であ れば装具で十分である。回旋転位が著明であれば整復、関節固定が必要である。前方、後 方アプローチの両方がある。前方法は安定化するために必要な固定のレベルが最小で済む。 内固定は回旋したコンポーネントを中和するものでなければならない。 椎弓根の骨折が椎弓から関節突起に平行に広がる外側塊が分離する骨折は、伸展回旋損 傷である。これらはもっぱら片側の骨折で2椎間の不安定性を生じる。神経根症(48%)、 脊髄症状(16%)が発生する。側面X-P では古典的には外側塊の水平化が見られるとさ れている。この損傷は極めて不安定なため、不安定部位の整復、関節固定が必要である。 これらも前方、後方法がある。 両側の椎間関節骨折はTranslation、Shear force(剪断力)の両方で生じる。著明な椎間板 の損傷と合併しやすい。Translation の程度は重傷度を表す。Translation が著明な(3.5mm 以上)両側椎間関節骨折は直接、間接的に整復してインストルメントで固定するのが良い (前方または後方)。Facet Subluxations and Dislocations
片側、両側の椎間関節の亜脱臼は屈曲伸延損傷で後方の靭帯、関節包は断裂しているが 椎間板は損傷されない。軽度の後弯(10 度以下)が側面像でわかることがある。これらの 亜脱臼は頚椎伸展により自然に整復された重度の屈曲伸延損傷とは異なる。 両側の椎間関節が脱臼した状態は、より重度な屈曲伸延損傷である。下関節突起は上関 節突起を前上方に乗り越える。椎間関節が脱臼すると著明な後弯をきたす。黄色靭帯、椎 間板の後方髄核の破綻が生じる。整復、後方固定、インストルメントの使用が必要である。 片側の椎間関節脱臼は屈曲伸延に加えて回旋力が加わり発生し、棘間靭帯、関節包、椎
間板後外側の損傷が生じる。24%に脊髄症状、68%に神経根症状が発生する。 両側椎間関節脱臼は屈曲伸延損傷の最終段階である。側面像では椎体が50%程度まで前 方に変移する。両側脱臼の60%位は椎間板の破裂があり、55%程度は整復前にヘルニアが ある。椎間板の断片が変移した上方の椎体についていれば、整復によって脊柱管に押し込 むことになる。 覚醒していて神経学的に異常のない患者の椎間板の画像診断について実用性があるかど うかは議論がある。これらの損傷でヘルニアの合併が高いことは知られているが、これら ヘルニアの大部分は無症状で、ほとんどの神経学的損傷は全身麻酔下の手術的整復時に発 生する。いくつかの報告では事前にMRI を撮影することなしに、ただちに椎間関節脱臼を 安全に牽引、整復できている。また、ただちに整復するほうが後で整復するより神経症状 の回復が良いことも示されている。整復時に牽引を増やしていくときには、詳細な神経所 見を評価することが、この方法では非常に重要である。神経所見が悪化しないか注意深く 見守る必要がある。また、Frankel A,B のような重度の脊髄損傷はただちに非手術的に整 復しなければならない。